術前不同程度下肢力線內翻畸形對單髁置換術后短期療效的影響分析
李亞坤,李浩,王浩浩,席剛,張民
(山西醫科大學第二醫院骨科,山西 太原 030001)
膝關節單髁置換術(unicompartmental knee arthroplasty,UKA)是目前治療膝關節骨關節炎的重要方法之一,具有創傷小,恢復快,膝關節本體感覺保留等優點[1]。早期UKA的失敗率較高,為了降低失敗率,Kozinn和Scott[2]提出了較為嚴格的UKA適應證。嚴格遵守這些適應證后明顯降低了手術失敗率,并且隨著外科技術的不斷改進,UKA取得了滿意的臨床效果,在臨床的應用也越來越多[3-4]。
下肢力線內翻畸形在膝關節骨關節炎患者中十分常見,內翻畸形導致的膝關節內外側間室受力不平衡既是膝關節骨關節炎的發病因素,內翻畸形也是膝關節骨關節炎進展的臨床表現[5-6]。根據UKA的經典適應證[2],UKA適用于前內側骨關節炎合并有術前下肢力線≤15°內翻畸形,并且內翻畸形可被動糾正的患者。那么,在15°的范圍內,患者UKA術前不同程度的下肢力線內翻畸形對哪些方面存在影響,并且術前不同程度的下肢力線內翻畸形是否影響UKA術后的臨床療效?本研究回顧性分析我院于2018年3月至2019年9月接受UKA治療的99例(131膝)膝關節骨關節炎患者資料,旨在研究患者術前存在的不同程度下肢內翻畸形對單髁置換術后的臨床療效影響,現報告如下。
1 資料與方法
1.1 病例選擇 納入標準:(1)因膝關節前內側骨關節炎行單髁置換術的患者;(2)術前術后均行站立位雙下肢全長X線片檢查;(3)術前下肢力線存在不超過15°內翻畸形的患者;(4)前交叉韌帶及內側副韌帶功能良好。排除標準:(1)影像資料及評分不全者;(2)有其他下肢手術史及外傷史患者;(3)術前下肢力線外翻或內翻大于15°者。
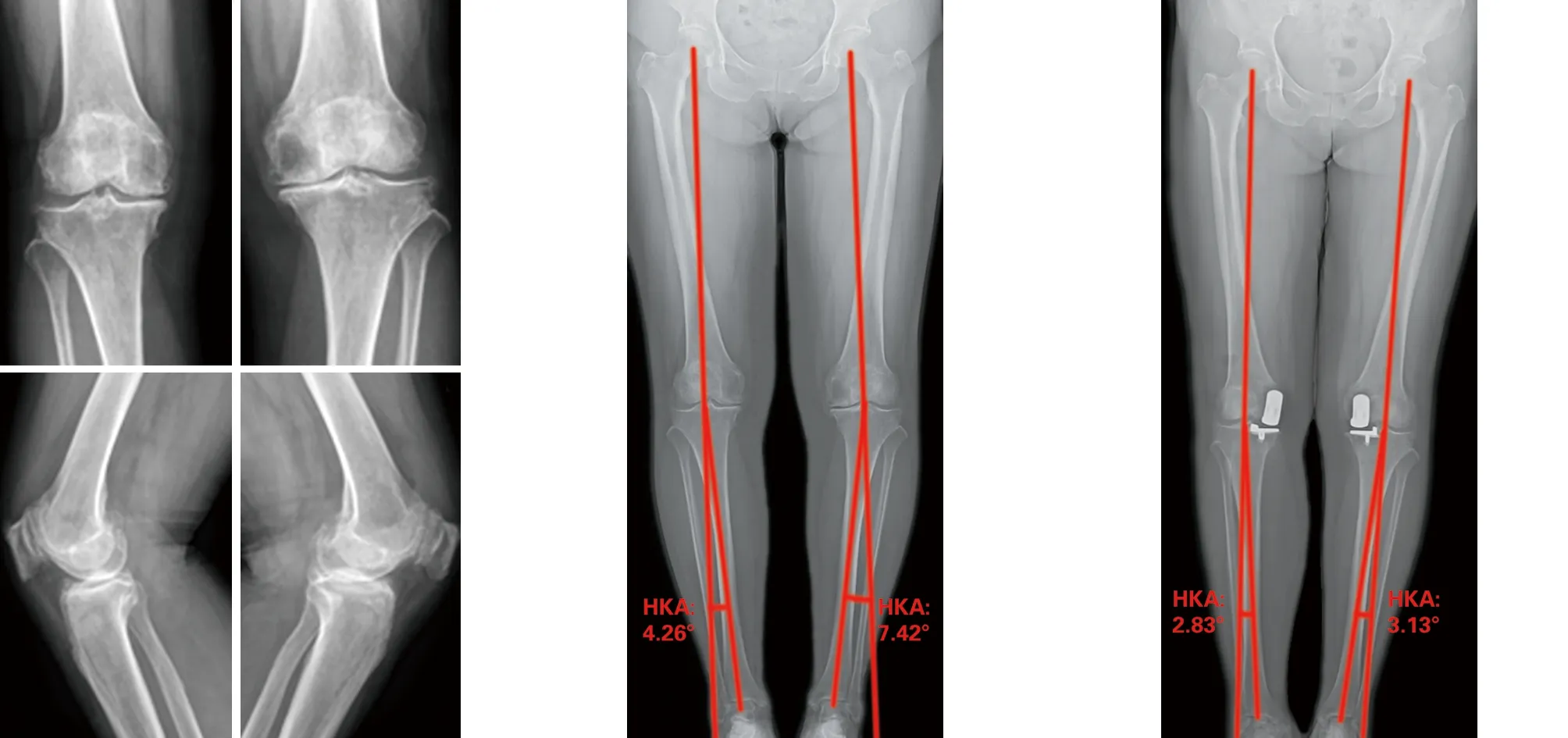
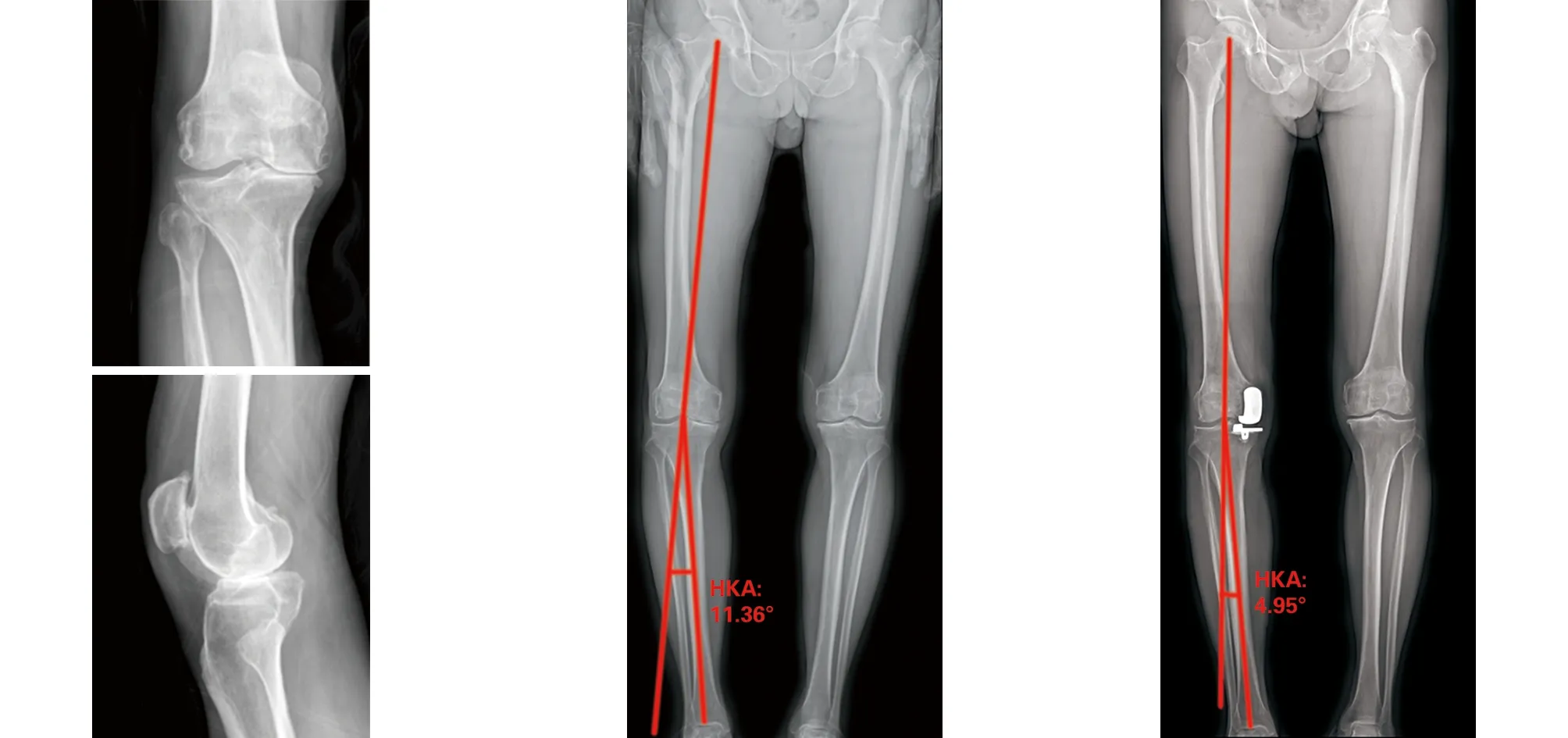
1.2 一般資料 回顧性分析從2018年3月至2019年9月于我院因膝關節骨關節炎行UKA治療的患者,根據納入標準及排除標準,本研究共納入患者99例(131膝),其中男29例(37膝),女70例(94膝);年齡50~84歲,平均為(64.79±7.71)歲;身體質量指數(body mass index,BMI)16.81~35.38 kg/m2,平均(26.17±4.04)kg/m2;左膝69例,右膝62例。所有患者術前常規行站立位雙下肢全長X線片檢查并測量髖膝踝角(hip-knee-ankle angle,HKA),HKA定義為股骨機械軸與脛骨機械軸的夾角,HKA絕對值越大,代表下肢畸形程度越大。根據患者術前HKA大小將患者分成3組,A組(0° 1.3 手術方法 所有患者均由同一醫生主刀完成,假體選擇Oxford 3代單髁假體系統(Biomet美國)。 將患者麻醉后取平臥位,患肢呈屈髖45°、外展30°置于腿架上,常規消毒鋪單,患肢驅血,氣壓止血帶充氣壓力調至50 kPa。切口取髕旁內側切口,長約6~7 cm,依次切開皮膚、皮下組織、關節囊,切除部分髕下脂肪墊、內側半月板前半部分并剝離脛骨平臺前方軟組織,探查并評估前、后交叉韌帶與內側副韌帶功能,評估股骨外側髁、脛骨平臺外側髁及髕股關節軟骨情況。去除股骨內側髁、髁間窩、內側脛骨平臺骨贅;妥當安放脛骨截骨導向器,確定截骨平面,于脛骨髁間嵴行垂直截骨,Z字拉鉤保護好內側副韌帶后行水平截骨,對比截骨塊與試模,確認脛骨假體大小;膝關節屈曲45°,充分暴露股骨髁后行股骨開髓并插入定位桿,安裝股骨鉆孔導向器,用4 mm及6 mm鉆沿導向器鉆孔,將股骨后髁截骨板置于股骨髁定位鉆孔內緊貼股骨髁截骨,將研磨栓置于股骨定位孔,用研磨鉆研磨股骨遠端,確定股骨髁假體大小,反復測試屈伸間隙后選擇合適厚度的聚乙烯襯墊,置入單髁假體和聚乙烯襯墊,活動膝關節確定膝關節假體穩定,襯墊軌跡良好、無撞擊。沖洗關節囊,充分止血的情況下在膝關節屈膝45°位縫合關節囊、皮下組織及皮膚,手術結束。 1.4 術后處理 術后24 h靜脈應用抗生素預防感染。術后當天麻醉過后可開始進行踝泵鍛煉,預防下肢深靜脈血栓。術后第一天若無明顯頭暈、患肢疼痛等不適,患者即可行漸進性仰臥屈伸鍛煉及股四頭肌等長收縮等肌力練習。術后第一天予以皮下注射依諾肝素預防下肢靜脈血栓,出院后繼續口服抗凝藥物2~4周。 1.5 觀察項目 影像學資料:術前及術后3個月復查時行膝關節正側位X線片、站立位雙下肢全長X線片檢查,測量患肢HKA值大小。術后1個月、3個月、6個月、1年及此后每年復查膝關節正側位X線片并進行膝關節評分,評估患者情況。 膝關節評分:術前及術后1、3、6、12個月和此后每年進行定期門診隨訪,記錄患者牛津膝關節評分(Oxford knee score,OKS),疼痛視覺模擬評分(visual analogue score,VAS),膝關節活動度(range of movement,ROM)。將末次隨訪時的統計數據作為評價指標。 2.1 總體比較 納入本研究的患者均獲得隨訪,隨訪時間12~30個月,平均隨訪時間(19.01±3.80)個月,術前A組、B組、C組三組患者在性別、年齡、BMI及手術側別等方面無明顯統計學差異,見表1。UKA手術前后HKA、OKS評分、VAS評分、ROM情況見表2。UKA術前術后對比,膝關節功能明顯改善,差異有統計學意義(P<0.05)。 表1 不同程度內翻患者術前一般資料比較 表2 患者UKA術前術后臨床資料對比 2.2 組間比較 三組患者的術前OKS、VAS及膝關節ROM比較差異有統計學意義(P<0.05)。組間兩兩比較,A組與B組的術前OKS和膝關節ROM比較差異無統計學意義(P>0.05),C組分別與A組、B組的術前OKS及膝關節ROM比較,差異有統計學意義(P<0.05);A組分別與B組、C組的術前VAS比較差異有統計學意義(P<0.05),B組與C組的術前VAS比較差異無統計學意義(P>0.05)。三組患者的術后HKA比較差異有統計學意義(P<0.05)。組間兩兩比較,A組與B組的術后HKA比較差異無統計學意義(P>0.05),C組分別與A組、B組比較差異有統計學意義(P<0.05)。三組患者末次隨訪時的OKS、VAS及膝關節ROM比較,差異無統計學意義(P>0.05),見表3。 表3 不同程度內翻患者手術前后觀察指標比較 2.3 相關性分析 進一步分析術前下肢力線內翻程度與觀察指標相關性,結果顯示術前HKA與術后HKA、術前OKS評分和術前膝關節ROM呈顯著性相關(P<0.05),見表4。 表4 患者UKA術前HKA與觀察指標相關性分析 2.4 典型病例 (1)65歲女性患者,因雙膝關節疼痛伴活動受限5年余入院。行雙膝關節正側位X線片可見典型前內側骨關節炎表現,術前雙下肢內翻排列,右膝HKA為4.26°,屬于輕度內翻,左膝HKA為7.42°,屬于中度內翻。術后3個月復查下肢力線右膝HKA為2.83°,左膝HKA為3.13°,較術前改善,手術前后影像學資料見圖1~3。(2)75歲男性患者,因左膝疼痛伴活動受限3年余入院。行左膝關節正側位X線片可見典型前內側骨關節炎表現,術前左下肢內翻排列,左膝HKA為11.36°,屬于重度內翻。術后3個月復查下肢力線左膝HKA為4.95°,較術前改善(見圖4~6)。 3.1 術前下肢內翻畸形與骨關節炎癥狀 膝關節骨關節炎患者往往伴有下肢力線不同程度的改變,并且絕大部分以內翻畸形為主,原因主要與膝關節內側關節間隙相對于外側間隙磨損變窄有關[7]。關節的受力由下肢力線決定,內翻畸形將會導致內側間室受力增加、骨關節炎病程的持續進展[8]。 有研究結果顯示內翻程度的增加將會使患者骨關節炎的癥狀加重[9],在本研究中證實術前不同程度內翻組別的患者在OKS評分、VAS評分及膝關節ROM上存在顯著差異,并且患者的術前OKS評分和膝關節ROM與下肢內翻程度呈現顯著相關性。術前患者內翻畸形程度越大,膝關節功能則越差。術前下肢力線內翻畸形程度可以作為判斷患者骨關節炎程度的重要指標。 圖1 術前雙膝關節正側位X線片示雙膝關節內側間隙變窄 圖2 術前站立位雙下肢全長X線片示右膝HKA為4.26°,左膝HKA為7.42° 圖3 術后3個月站立位雙下肢全長X線片示右膝HKA為2.83°,左膝HKA為3.13° 圖4 術前右膝關節X線片示右膝內側關節間隙變窄 圖5 術前站立位雙下肢全長X線片示右膝HKA為11.36° 圖6 術后3個月站立位雙下肢全長X線片示右膝HKA為4.95° 3.2 術前下肢內翻畸形對術后力線的影響 對于UKA術后下肢力線的影響因素仍存在爭議。Kim[10]對124例活動平臺UKA患者術后的下肢力線研究發現,UKA術后的下肢力線與脛骨和股骨的假體組件的位置無明顯關系,術后下肢力線主要取決于聚乙烯襯墊的厚度。但Zhang等[11]人回顧性分析了122例UKA的術后下肢力線得出,患者術后下肢力線與術前下肢力線的排列及術中截骨量有關,與墊片厚度無明顯關系。Mullaji等[12]認為UKA術后患肢的下肢力線將恢復到與未患骨關節炎的對側肢體相當的水平。本研究結果表明,患者UKA術前下肢力線排列與術后下肢力線排列有顯著相關性,術前下肢力線重度內翻組患者的術后下肢力線與術前輕度內翻畸形組及中度內翻畸形組間存在顯著差異,術前下內翻畸形越大的患者,UKA術后下肢力線內翻度數也越大,術前下肢力線內翻畸形程度是影響術后下肢力線的重要因素。 3.3 術前下肢內翻畸形對術后療效的影響 UKA的臨床療效存在很多影響因素。Koh等[13]研究發現,年輕患者UKA術后臨床療效相對較差;Ode[14]則發現高齡(年齡≥85歲)患者接受UKA可以獲得與TKA相似的臨床療效并且并發癥較少;Polat等[15]人研究發現重度肥胖將影響UKA術后膝關節功能并增加術后并發癥的發生;Dai等[16]的研究發現,脛骨假體的冠狀位排列將影響UKA術后下肢應力分布,假體位置不良可能導致外側間室骨關節炎進展而使手術失敗率增高;Tomoyuki[17]發現脛骨假體的旋轉也會對UKA的短期臨床療效產生影響。 UKA術后下肢力線的排列也被認為是影響手術療效的重要因素,術后下肢力線外翻容易導致外側間室骨關節炎進展,殘留內翻較大則會使假體應力集中,影響手術的療效及假體壽命[18]。UKA術后的最佳下肢力線,多數學者認為應保持輕度內翻的狀態。Kim等[19]對246例活動平臺UKA患者平均7.5年的隨訪發現,術后下肢力線存在輕度內翻的患者假體生存率最高;Michele等[20]對125例UKA患者的術后下肢力線評估發現,術后下肢力線內翻小于7°不會影響UKA術后的中期結果,并且與中立位或接近中立位的下肢力線相比,術后下肢力線保持輕度內翻會有更好的結果;Zuiderbaan等[21]的另一項研究也發現,在對104例UKA患者的評估中,術后下肢力線保持內翻1°~4°的患者效果最好。 如前所述,UKA術前膝關節內翻程度在一定程度上代表著骨關節炎的嚴重程度。本研究納入的三組患者,在年齡、體重等方面差異無統計學意義,并且均由同一醫師主刀,在UKA術后三組患者末次隨訪時的OKS評分、VAS評分、膝關節ROM并無顯著差異,雖然術前重度內翻組患者術后內翻程度相對于輕度內翻組及中度內翻組較大,但術后下肢力線仍然保持輕度內翻的狀態,符合UKA術后力線的最佳范圍,術前不同程度的內翻畸形并未對UKA術后的短期臨床療效造成顯著影響。 3.4 本研究的局限性 本研究屬于回顧性研究,存在設計局限。本研究將患者術前下肢力線畸形作為一個整體來看待,并沒有區分畸形來源于關節外還是關節內,不同來源的畸形可能對下肢力線影響不同。另一個局限性是隨訪時間較短,UKA術后患者的下肢力線可能對假體的長期生存率造成影響,應進行更長時間的隨訪。 綜上所述,本研究證明患者術前不同程度的內翻畸形與患者術前膝關節功能及術后下肢力線有顯著相關性,但在≤15°的范圍內,術前不同程度的內翻畸形并不影響單髁置換術后的短期臨床療效。
2 結 果


3 討 論