不同骨水泥灌注劑量及其彌散指數對單側PKP術后早期療效的影響
王豐耀,李家駒,郭宏宇,魯學良,熊明月
(河南科技大學第一附屬醫院新區醫院創傷外科,河南洛陽 471000)
骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)是骨質疏松癥患者的常見終末期事件,也是中老年人群的常見脊柱骨折類型。近年來,經皮椎體成形術(percutaneous vertebroplasty,PVP)和經皮椎體后凸成形術(percutaneous kyphoplasty,PKP)等微創骨水泥強化技術在OVCF廣為應用,大量臨床數據已證實,患者術后腰背痛緩解明顯,短期內即可恢復生活質量[1-2]。其中,PKP技術還可通過球囊擴張來矯正傷椎高度和后凸角,且骨水泥滲漏率也有所降低。但隨著PKP手術的廣泛開展,術后殘留痛、傷椎塌陷、鄰椎骨折等相關問題也日益凸顯[3-4]。此外,不同個體在PKP術后的鎮痛效果也不盡一致。目前有部分研究認為,骨水泥分布情況和灌注劑量是影響PVP/PKP手術結局的主要因素,但此類報告多為單純的分組對照研究,或僅針對于某一并發癥的預測因素分析[5-6]。鑒于此,本研究納入2017年9月-2019年3月開展單側PKP手術的59例OVCF患者資料,目的在于:①采用“彌散指數”對骨水泥在椎體內的分布情況進行客觀量化;②通過Spearman秩相關系數,分析骨水泥灌注劑量和彌散指數與單側PKP術后早期療效的相關性。
1 資料與方法
1.1 一般資料
本研究納入的59例OVCF患者均符合以下納入標準:①T10-L2椎體骨折;②患者有明顯的腰背痛,且不伴神經癥狀;③原發性骨質疏松癥患者,經雙能X線骨密度儀測定其T值在-2.5以下;④經X線、CT和MRI等影像學檢查,椎體壓縮程度不超過50%,且椎體后壁完整;⑤骨折后就診時間在2周內,術前OTLICS總分≥4分。排除標準:①有脊髓、神經損傷癥狀;②其他節段椎體骨折;③椎體后壁有明顯破損,或骨折壓縮程度>50%;④陳舊性骨折;⑤術中未精準統計骨水泥灌注劑量,或術后影像學檢查資料丟失。
59例中,男18例,女41例;年齡61-83歲,平均(73.5±8.2)歲;骨折椎分布:T10椎體3例,T11椎體8例,T12椎體18例,L1椎體21例,L2椎體9例,均為單椎體骨折。所有患者入院后均已完善相關臨床和影像學檢查,符合PKP手術指征。
1.2 手術方法
全部患者均由同一位醫生進行PKP手術,患者取俯臥位,經C臂X線透視定位骨折椎及其椎弓根的體表投影后,以2%利多卡因做局部浸潤麻醉,選擇一側椎弓根穿刺進針,經X線透視針尖的正側位均處于理想位置后,繼續穿刺直至椎體后1/3處,取出針芯,沿工作套管置入手鉆直至椎體前緣后方0.5 cm處。取出手鉆,置入球囊,緩慢加壓使球囊逐漸膨脹、恢復椎體高度。待傷椎高度恢復理想后,取出球囊,徐徐灌注處于拉絲末期的PMMA骨水泥。骨水泥灌注時應以X線透視密切監視,待填充滿意或有滲漏跡象應立即停止。
所有患者術后第2天起即可在腰圍保護下逐漸恢復下地活動,并長期口服碳酸鈣D3片和阿法骨化醇等抗骨質疏松藥物。術后3 d再次復查X線片評估其骨水泥分布情況。
1.3評測指標
(1)鎮痛效果評價:分別于患者術前1 d和術后第3天進行腰背痛評價,選擇視覺模擬評分(visual analog score,VAS)作為評測工具。VAS改善率=(術前值-術后值)/術前值×100%。(2)骨水泥灌注劑量:由術中記錄所得。(3)骨水泥彌散指數:圖1所示,以骨折椎的矢狀位中線為界,測量穿刺側骨水泥長度X1和對側骨水泥長度X2,彌散指數=X2/X1。其中,如骨水泥未彌散至對側,則以穿刺側骨水泥末端距中線的空白距離作為對側骨水泥長度并以負值表示。(4)骨水泥滲漏:依據術后復查的X線片和CT情況進行判定。
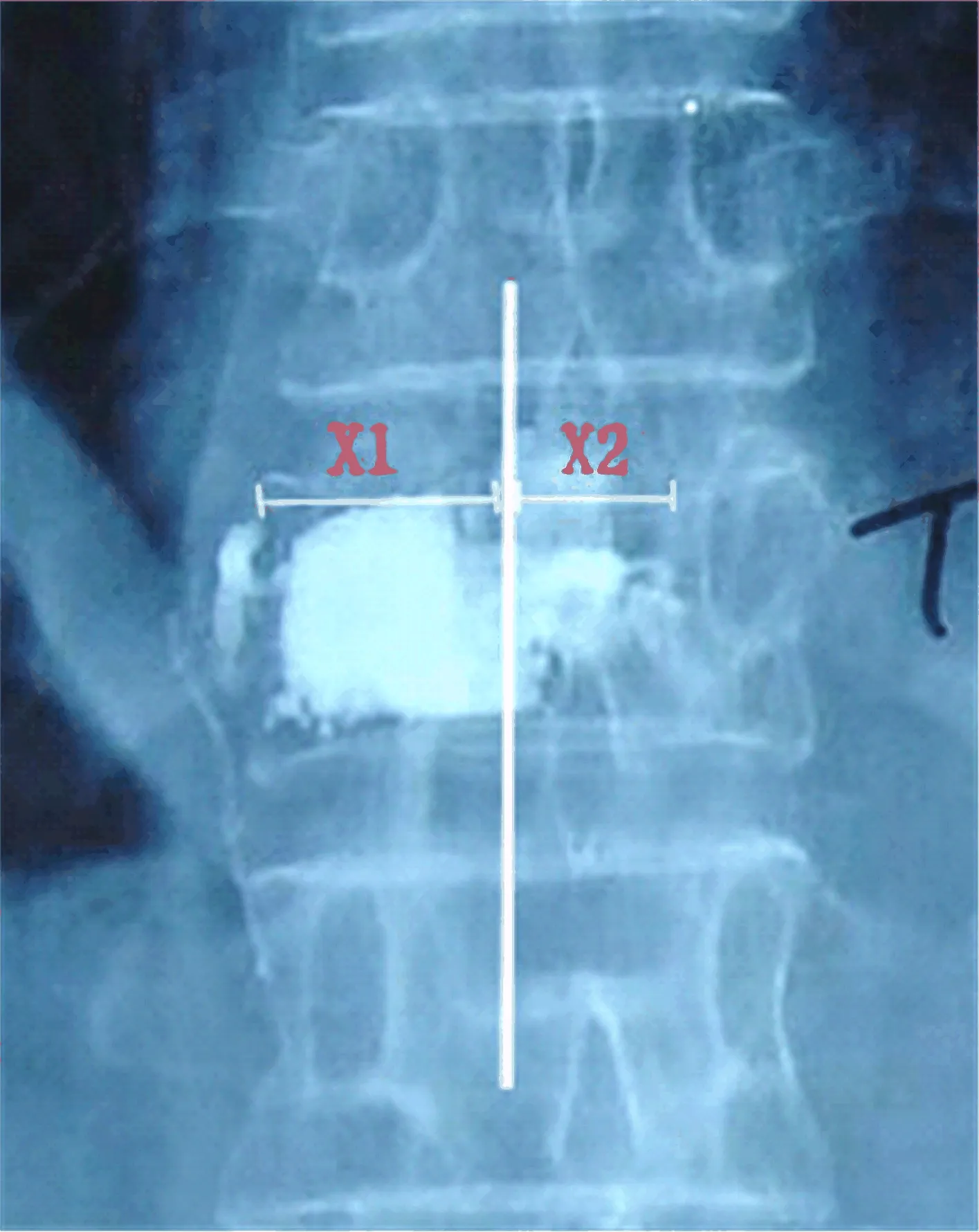
圖1 骨水泥彌散指數=X2/X1的比值
1.4 統計學方法
所有數據均采用17.0版SPSS軟件包進行統計學分析,各項計量數據均進行正態性檢驗,符合正態分布者采用“均數±標準差”表示,手術前后比較采用配對t檢驗;不符合正態分布者采用中位數(四分位數)的形式表示,采用非參數檢驗。術中骨水泥灌注劑量和彌散指數與術后VAS評分的相關性,采用Spearman秩相關系數進行分析。以P<0.05為差異有統計學意義。
2 結果
2.1 手術情況
59例患者均完成PKP手術,術中骨水泥注入量為3~6 mL,平均(4.5±0.9)mL;彌散系數為-0.3~0.9,平均(0.51±0.28)。其中8例出現骨水泥滲漏、發生率13.6%,滲漏部位包括椎旁2例、椎間隙4例、椎體前方2例,但均未造成明顯癥狀。患者術前VAS評分平均(7.1±2.5)分,術后第3天已降至(1.9±0.6)分,手術前后差異有統計學意義(t=15.536;P<0.05);術后VAS改善率平均為(71.2±15.1)%。
2.2骨水泥劑量、彌散指數與術中滲漏的相關性
將8例出現骨水泥滲漏者作為滲漏組,另51例作為未滲漏組,分組對比其骨水泥灌注劑量和彌散指數、術后VAS改善率等指標,表1顯示:滲漏組的骨水泥劑量顯著高于未滲漏組,差異有統計學意義(t=571;P<0.05);但兩組的彌散指數(t=0.245;P>0.05)和VAS改善率(t=0.223;P>0.05)比較,差異均無統計學意義。結果提示,骨水泥滲漏與高劑量灌注有關,但對其彌散指數和術后腰背痛均無明顯影響。
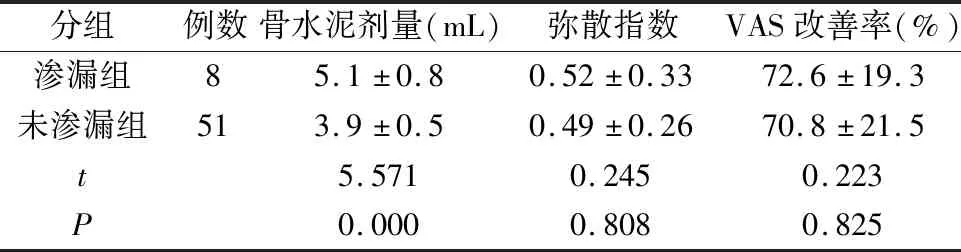
表1 兩組患者的骨水泥劑量、彌散指數和VAS改善率比較
2.3 骨水泥劑量、彌散指數與術后VAS改善率的相關性
經Spearman秩相關分析,表2顯示:骨水泥劑量與患者術后VAS改善率之間并無明顯相關性(r=0.13;P>0.05);而骨水泥彌散指數與術后VAS改善率之間呈現強相關性(r=0.85,;P<0.05)。具體見兩項指標的相關性分析散點圖2-3。

表2 骨水泥劑量、彌散指數與術后VAS改善率的相關性分析
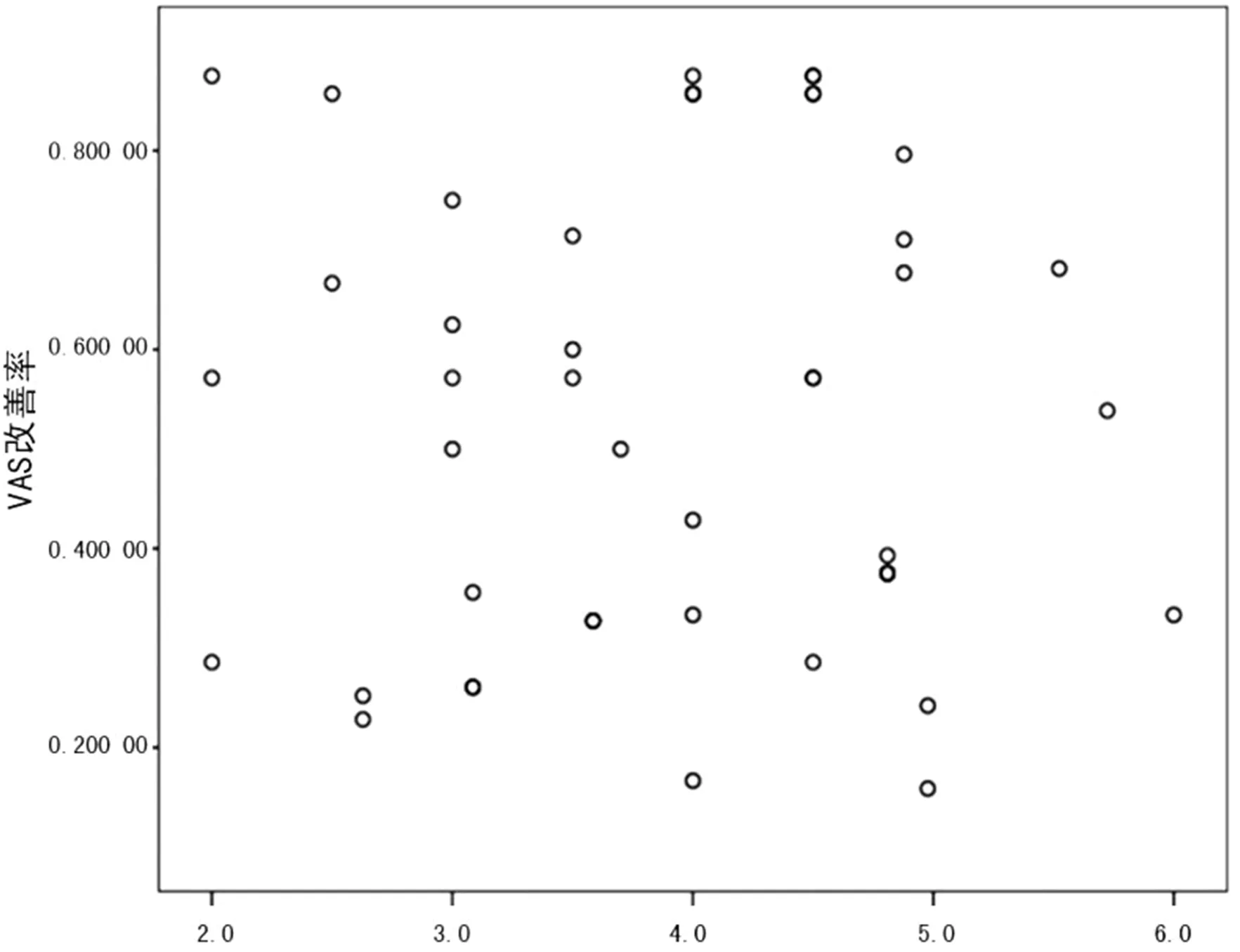
圖2 骨水泥劑量與PKP術后第3天VAS改善率的相關性(r=0.13)
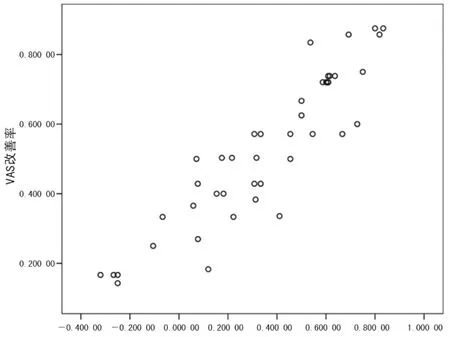
圖3 骨水泥彌散指數與PKP術后第3天VAS改善率的相關性(r=0.85)
3 討論
OVCF是臨床常見的脊柱創傷,PKP是治療OVCF的經典微創術式,因其優秀的快速鎮痛、傷椎后凸矯正能力而廣為應用,多數患者在術后1 d內即可明顯獲益[7]。常規PKP技術的鎮痛機制主要途徑有:一者,是通過骨水泥的微觀交鎖和固化作用而恢復傷椎穩定性,消除了骨折端的微動;二者,是骨水泥的細胞毒性和對周圍末梢神經的熱毀損作用。此外,傷椎經球囊擴張后,內壓下降也是可能的止痛機制之一。本文59例患者術后第3天的VAS評分已由(7.1±2.5)分降至(1.9±0.6)分,改善幅度達到(71.2±15.1)%,也證實了PKP技術的鎮痛效果。但實際上,PKP的療效存在個體化差異,甚至有個別患者存在明顯的殘留痛現象[8],術中骨水泥滲漏和術后傷椎再塌陷、繼發其他椎體骨折等并發癥也并不少見。
目前已有多數學者指出,骨水泥劑量和彌散效果是PKP手術療效的重要影響因素,但尚有爭議。例如,一般認為3-6 mL的骨水泥即可實現鎮痛之治療初衷,但骨水泥劑量過小可能導致其無法接近上下終板的骨密質區域,從而使傷椎的整體強化效果受到影響,后期或出現傷椎矯正度丟失等問題[9];若骨水泥劑量增加,可使灌注后期的傷椎內壓力升高,增加了滲漏風險[10]。而骨水泥彌散效果的評估方法也并不統一,有學者僅通過目測法簡單地分為單側或雙側分布,也有學者是通過骨水泥的分布形態而主觀區分為海綿型或團塊狀;還有學者嘗試對骨水泥體積與傷椎體積之比進行評估,抑或通過劃分不同區域進行評估[11-13]。此外,針對骨水泥彌散效果與PKP術后結局的關聯性,多見于二組或三組的平行對照研究,而相關性分析較為少見。
本研究的亮點在于:(1)以傷椎的中線為界,在正位X線上測量骨水泥在傷椎兩側的分布距離,并以對側/注入側的比值作為“彌散指數”,使骨水泥在傷椎兩側的彌散程度得以客觀量化;(2)在術后疼痛改善方面,既往研究僅比較術前和術后VAS分值,難以規避個體性差異問題,而筆者以VAS改善率作為患者的疼痛改善指數,避免了這一缺陷;(3)筆者采用Spearman秩相關系數對骨水泥劑量和彌散指數與VAS改善率的相關性進行分析,較之單純的分組比較更具說服力;(4)骨水泥滲漏是PKP術后早期的嚴重并發癥,筆者以滲漏與否進行分組,比較其骨水泥劑量、彌散指數和VAS改善率,探討了各項因素之間的關聯。
本研究中發生骨水泥滲漏8例,與未滲漏的51例對比可見,滲漏組的骨水泥劑量明顯高于未滲漏組(t=571;P<0.05),說明高劑量灌注易引起骨水泥滲漏,這與既往的較多研究是一致的[1-2,5-6]。在理論上,單側穿刺灌注骨水泥時,劑量增加將有助于骨水泥向對側充分擴散,其彌散指數應有所提高,然而表1中并未出現統計學差異(t=0.245;P>0.05)。分析其原因,筆者在術中骨水泥灌注時密切行X線透視,一旦有滲漏跡象則立即停止,這可能是其彌散效果受限的原因之一;當然也可能是例數偏少、存在偏倚性所致(8 vs 51)。此外,兩組VAS改善率之間差異不顯著(t=0.223;P>0.05),這可能與骨水泥滲漏并未引起相關癥狀有關。
筆者通過Spearman秩相關分析(圖2-3)得出,骨水泥劑量與VAS評分改善率之間并無明顯相關性(r=0.13),但其彌散指數與VAS評分的改善率呈較強的正相關性(r=0.85),說明PKP術后早期的鎮痛效果與骨水泥劑量無關,主要取決于其彌散效果。筆者分析認為,骨水泥的彌散效果越好,對傷椎內部痛覺神經末梢的熱毀損也越徹底;另一方面,其彌散越充分則對骨折端的固化范圍也越大,產生的力學支撐效果越強、骨折端穩定性越好,可更好地避免骨折端微動所產生的痛覺刺激。因此筆者認為,PKP術中不必過于追求骨水泥的灌注劑量,靈活掌握適量即可達到鎮痛效果;但術中應盡量避免骨水泥的單側分布,骨水泥在對側的彌散效果越佳則可發揮更好的傷椎強化、鎮痛作用。
本研究的不足之處有:①納入的病例數僅59例,總體偏少;②因椎體強化術的初衷即是快速鎮痛、恢復早期生活質量,因此筆者僅探討了骨水泥彌散指數和劑量對術后3 d VAS改善率的影響,而關于術后遠期繼發術椎或其他椎體骨折等并發癥則并未跟進觀察。但實際上,目前已有部分學者認為PVP/PKP術后繼發其他椎體骨折是骨質疏松癥的自然進程[14],手術因素雖然可產生一定影響,但是否為決定性因素還難以定論。

