加速康復外科理念下胃癌術后患者出院準備度與出院指導質量調查
張 丹 李曉波
(江蘇大學醫學院護理學院,鎮江市 212013,電子郵箱:260559498@qq.com)
研究報告顯示,發展中國家的胃癌新發病例占全球新發病例70%以上,約50%以上的病例發生在亞洲東部,其中大部分集中在中國[1]。同時,胃癌在我國惡性腫瘤中發病率居第2位,死亡率居第3位[2]。大多數胃癌患者明確診斷時已處于進展期,手術是主要治療手段。隨著加速康復外科理念的興起與發展,其在胃癌手術患者中的應用有較好的安全性及有效性[3]。在加速康復外科理念下,胃癌手術患者的平均住院日明顯縮短,但患者出院時仍處于恢復期,部分患者甚至帶管出院,出院后的照護需求延伸到了家庭或社區,而我國現階段社區醫療服務水平尚未完善,患者的后期康復治療很大程度上依賴于患者及家屬。如何在保證患者安全出院的基礎上,提高其自我管理能力,降低非計劃再入院率,是需要重視的問題。出院準備度由Fenwick[4]在1979年首次提出,是一個多層面、多維度的概念,它可以作為患者出院后能否有效康復的一個預測因素。客觀有效的出院準備度評估可以避免患者在沒有做好出院準備的情況下出院,從而確保出院安全,降低再入院率[5]。有研究證實,出院指導質量是出院準備度的重要影響因素[6]。本研究調查加速康復外科理念下的胃癌手術患者的出院準備度水平,并探討其與出院指導質量的相關性,現報告如下。
1 資料與方法
1.1 臨床資料 采用便利抽樣法,選取2018年3月至2019年6月在徐州醫科大學附屬醫院普外科行腹腔鏡胃癌切除術后的131例患者作為研究對象。納入標準:(1)術后組織病理確診為胃癌;(2)全程加速康復外科路徑;(3)意識清楚,無意識或精神障礙;(4)自愿參與本研究。排除標準:(1)合并嚴重心腦肺腎等臟器疾病或其他嚴重性疾病;(2)認知功能障礙、溝通障礙,無法配合完成問卷;(3)拒絕參與本研究。
1.2 方法
1.2.1 調查工具:(1)一般資料調查表。由研究者通過查閱文獻自行設計,經由專家修改完成。內容主要包括患者性別、年齡、學歷、婚姻、居住地、是否獨居、宗教信仰、職業、醫療費用支付形式、家庭人均收入等。(2)出院準備度量表(Readiness for Hospital Discharge Scale,RHDS)。RHDS由Weiss等[7]根據Meleis等[8]的過渡理論編制而成,主要由患者的個人狀態、疾病知識、應對能力和預期性支持4個維度組成,共23個條目,對患者的出院準備情況進行全面評估。本研究采用林佑樺等[9]結合東西方文化差異而漢化的量表,該量表包含個人狀態(3個條目)、適應能力(5個條目)及預期性支持(4個條目)3個維度,共12個條目。第一個條目是是非題,不計入總分,其他條目采用0~10等級計分法,0分表示完全沒有做好準備,10分表示完全可以, 所有條目得分相加為總分,滿分120分,分數越高代表準備度水平越高。由于各維度條目數量不同,得分范圍不一致,因此采用標準化得分,即標準化得分=維度得分/該維度條目數。該量表Cronbach α系數為0.89, 內容效度指數為0.88,各條目內容效度指數為0.80~1.00。(3)出院指導質量量表(Quality of Discharge Teaching Scale,QDTS)。本研究采用王冰花等[10]翻譯和修訂的中文版量表,由患者需要的內容(6個條目)、獲得的內容(6個條目)、指導技巧及效果(12個條目)3個維度構成,其中前兩個維度條目內容是相對應的,兩個維度得分差異可以用來了解出院指導內容是否滿足患者需求。每個條目均采用0~10等級計分法,該量表通過計算“獲得內容”及“指導技巧及效果”兩個維度之和計為總分,總分越高,代表出院指導質量越高。由于各維度條目數量不同,得分范圍不一致,因此采用標準化得分,即標準化得分=維度得分/該維度條目數。該量表的內容效度指數為0.98,Cronbach α系數為0.924,各維度的Cronbach α系數為0.882~0.935。
1.2.2 調查方法:采用問卷調查法收集資料。取得科室領導支持后,由研究者本人及科室2名本科或以上學歷且工作年限大于5年的護理人員組成問卷調查組,調查前進行統一的培訓,培訓內容包括出院準備度概念、問卷各條目含義、使用方法以及問卷使用指導語。征得患者及家屬同意后,于患者出院當天行出院指導后發放問卷,問卷由患者自行填寫,填寫時間為30 min。若患者有閱讀或書寫障礙,可由研究者逐條閱讀后由患者做出選擇,研究者做好記錄。問卷當場收回,本研究共發放問卷138份,有效回收131份,有效回收率94.9%。
1.3 統計學分析 采用SPSS 20.0軟件進行統計學分析。計量資料以(x±s)表示,組間比較采用t檢驗;計數資料以例數(百分比)表示;出院準備度與出院指導質量的相關性分析采用Pearson相關性分析。以P<0.05為差異具有統計學意義。
2 結 果
2.1 胃癌術后患者一般資料 131例患者中男性90例,女性41例,年齡(59.0±11.4)歲,見表1。
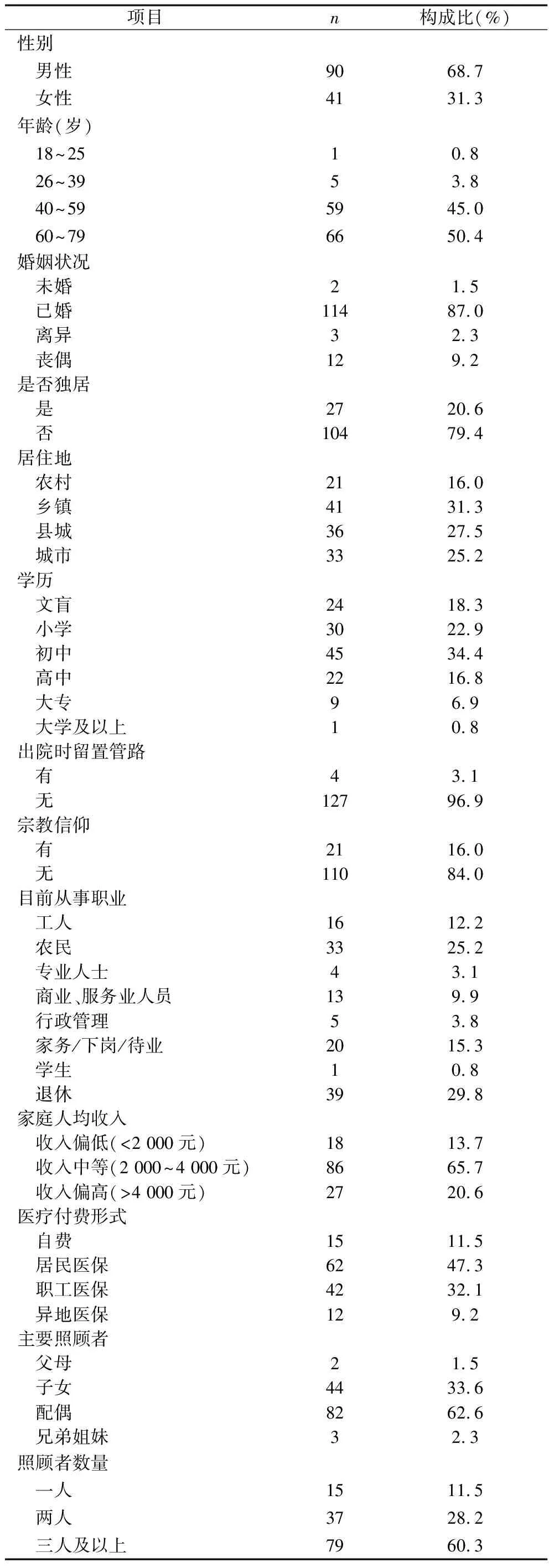
表1 131例胃癌術后患者一般資料
2.2 加速康復外科理念下胃癌手術患者出院準備度現狀 131例加速康復外科理念下胃癌手術患者中,對第一個是非題“您是否做好出院準備?”,僅有5例患者表示“需要再住院觀察鞏固幾天”,其他126例(96.2%)患者均表示已做好出院準備。RHDS總分為(77.08±12.88)分,條目標準化得分為(6.42±1.07)分,處于較低水平,其他各維度得分見表2。
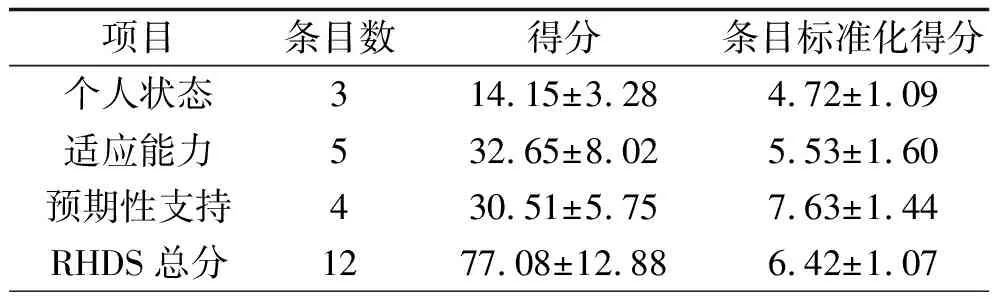
表2 131例胃癌手術患者RHDS總分及各維度得分情況(x±s,分)
2.3 加速康復外科理念下胃癌手術患者出院指導質量 131例胃癌手術患者的QDTS總分為(128.98±20.17)分,條目標準化得分為(7.17±1.12)分,處于中等偏上水平,其他各維度得分見表3。
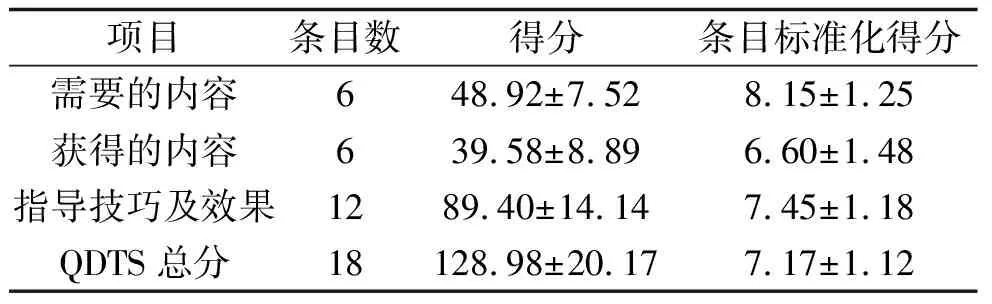
表3 131例胃癌手術患者QDTS總分及各維度得分情況(x±s,分)
2.4 加速康復外科理念下胃癌手術患者RHDS與QDTS的相關性 加速康復外科理念下胃癌手術患者RHDS總分及各維度得分與QDTS總分及各維度得分均呈正相關(P<0.05),見表4
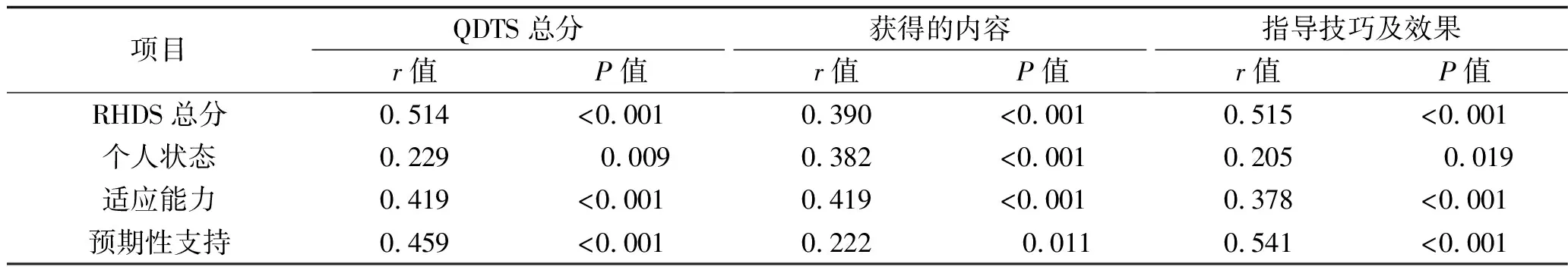
表4 胃癌手術患者出院準備度與出院指導質量相關性
3 討 論
3.1 加速康復外科理念下胃癌手術患者出院準備度水平較低 本研究結果顯示,有96.2%的患者表示已經做好出院準備,高于Weiss等[7]的調查結果(93.0%),但仍有3.8%的患者表示還需要再住院幾天觀察鞏固,究其原因可能與國內患者由于住院費用問題以及患者思家心切有關;本研究患者出院準備度低于王芳等[11]的研究結果(100%),說明仍有一部分患者在主觀上未做好出院準備。本研究胃癌手術患者出院準備度的條目標準化得分為(6.42±1.07)分,明顯低于腹部外科患者[12]及肝膽外科患者[13]出院準備度水平。分析原因可能為:(1)胃癌術后消化道重構需要一定的時間,加速康復外科理念下住院時間的縮短導致出院時患者僅能夠進食軟食甚至是半流質飲食,而且容易出現進食后的返流、飽脹不適等癥狀,嚴重影響患者對疾病康復的信心。(2)有研究結果顯示,年齡越大的患者出院準備度越低,術后機體康復時間更長[14-15]。本研究中,患者年齡(59.0±11.4)歲,其中50%以上的患者年齡大于60歲,且文化程度偏低,記憶力較差,部分家屬對患者隱瞞病情,而且出院后又與子女分開住,故目前臨床上“一刀切”的出院指導無法滿足患者出院后的需求。
3.2 加速康復外科理念下胃癌手術患者出院指導質量處于中等偏上水平 胃癌手術患者出院指導主要包括飲食、活動及后續治療、定期復查等內容。在加速康復外科理念的指導下,通過臨床路徑式健康教育表單加強對患者的飲食、活動及自我病情觀察進行健康指導,但是由于健康指導模式單一,指導內容缺乏個性化,以及部分低年資護士經驗不足,為規避可能的醫療風險,將出院指導的部分內容或全部內容交由醫生完成,但醫生工作繁忙,在出院指導上過于簡單化,導致患者實際獲得的內容遠低于其原本需求的內容。
3.3 加速康復外科理念下胃癌手術患者出院指導質量與出院準備度呈正相關 本研究結果顯示,加速康復外科理念下的胃癌手術患者的RHDS評分及各維度評分與QDTS評分及各維度評分均呈正相關(P<0.05),與多項研究結果相似[16-17]。有研究顯示,高質量的出院指導能夠提高患者出院后的自我護理及觀察能力,提高自我照顧的信心,從而提高患者的出院準備度[18-19]。因此,在臨床中應不斷豐富出院指導內容,提高護理人員開展出院指導的技巧,不斷改進出院指導的模式,做好個性化出院指導,以保障患者出院后的居家安全,降低再入院的風險。
綜上所述,加速康復外科理念下的胃癌手術患者的出院準備度水平有待提高,出院指導質量與出院準備度呈正相關。臨床上應注重患者的出院需求,不斷探索新型的出院指導模式,從而提高患者出院準備度水平,保證出院安全,降低再入院的風險。

