3819例視頻腦電監測患者腦電圖特征及臨床特點分析
梁 益,孫紅斌,唐曉婧,杜沛珊,劉 潔
(四川省醫學科學院·四川省人民醫院神經內科,四川 成都 610072)
研究發現診斷為癲癇的患者有11%~25% 是非癇性發作性疾病(non-epileptic seizure,NES),對癲癇的診斷帶來了困難[1]。而長程視頻腦電圖(VEEG)能提高癲癇患者記錄的陽性率,有助于癇性和非癇性機制所致發作性事件的鑒別[2],避免癲癇的過度診斷,避免患者的生活、學習、工作、心理及社會角色受到創傷。該檢測技術目前已廣泛應用到各級醫院。本研究對因發作性疾病在四川省人民醫院就診的3819例患者進行VEEG檢查,根據就診途徑分為住院患者組和門診患者組,分析其臨床特征和腦電圖資料,現報道如下。
1 資料與方法
1.1 一般資料2015年12月至2017年12月在四川省人民醫院就診的以發作性疾病為主的患者3819例,并行VEEG檢查。分為住院患者組和門診患者組。收集患者臨床資料,包括一般情況、病史、VEEG結果等。
1.2 方法腦電檢測設備及方法采用EB(加拿大)/ST(意大利)/康迪(澳大利亞)數字視頻腦電圖儀,按國際腦電圖學會10/20系統安放頭皮盤狀電極,行19個導聯腦電信號描記,以單/雙攝像鏡頭同步錄像,同步采集心電及肌電信號。常規參數設置(靈敏度10 μV/mm,低頻濾波0.5 Hz,高頻濾波70 Hz),行睜-閉眼、過度換氣、閃光刺激等誘發試驗;監測22~24小時以上,至少檢測1個完整的睡眠周期,必要時延長記錄時間。檢測過程由熟悉患者發作形式的親屬全程陪同。由臨床專職醫師/技師通過觀察患者(直接觀察或通過視頻觀察)以確認和標注發作性事件,檢測中及檢測后詢問患者及陪同家屬指認發作事件,并進行標記。檢測結束后由兩位專職醫師/技師對腦電圖記錄以多種組合導聯方式進行同步回放分析,對發作期記錄進行同步錄像逐秒分析,分析發作時的臨床癥狀、腦電圖動態變化,并與臨床醫師共同進行會診分析。
1.3 診斷標準VEEG異常診斷標準[3]:異常腦電圖分為癲癇樣活動、慢波異常、波幅異常、偏離正常類型的異常(睡眠現象的異常)四種類型,診斷異常腦電圖的依據為一份腦電圖中是否含有不正常的腦電活動或類型,而不管它含有或缺少多少正常的腦電圖成分。同時根據各年齡段患者腦波的發育特點來進行異常分度。
1.4 統計學方法應用SPSS 20.0統計學軟件處理數據。計量資料以均數±標準差表示,比較采用方差分析。計數資料以相對數構成比或百分率表示,比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 臨床資料住院患者組1679例,男940例,女739例,年齡8個月至88歲[(39.29±0.495)歲],病程4小時至30年[(4.3±0.513)年],發病年齡8個月至66歲[(25.37±0.459)歲]。門診患者組2140例,男1198例,女942例,年齡7個月至77歲[(26.73±0.495)歲],病程4小時至30年[(6.6 ± 0.513)年],發病年齡7個月至71歲[(10.23±0.459)歲]。患者來自于神經、呼吸、消化、康復、心血管、腎臟、兒童、精神等科室,其中兒科485例,心內科68例,康復科60例,呼吸科13例,消化科11例。住院患者組與門診患者組在年齡、病程及發病年齡方面比較差異無統計學意義(P>0.05)。
2.2 VEEG結果3819例患者中,癇樣放電2254例(59.02%),2028例(89.97%)癇樣放電在NREM Ⅰ~Ⅱ期。放電指數>85%有40例(1.05%),其中癲癇性電持續狀態4例,周期性一側性癲癇樣放電3例,暴發-抑制1例,周期性三相波4例;廣泛性慢波201例(5.26%)。VEEG未見異常在門診患者組和住院患者組間比較差異無統計學意義(P>0.05),腦電圖結果為未見異常、輕度異常、中度異常及重度異常兩組比較差異有統計學意義(P<0.05)。其中中度異常主要指腦電圖表現為癲癇樣活動,重度異常表明有嚴重腦功能受損,可伴有不同程度的意識障礙。見表1。
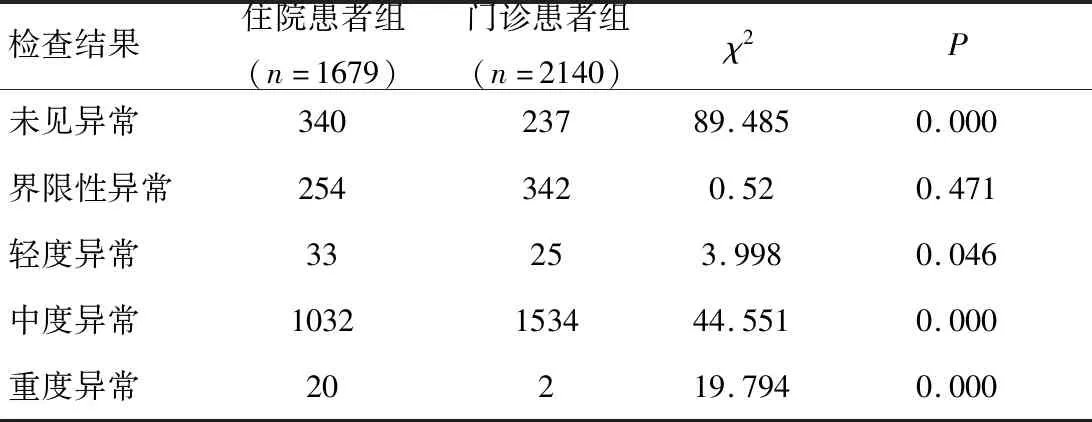
表1 兩組VEEG檢查結果的比較
2.3 臨床癥狀與EEG結果分析3819例患者中,同步檢測到發作性癥狀42例(1.10%):心因性發作3例,頭痛13例,頭暈10例,肢體抖動5例,睡眠行為異常2例,肢體麻木5例,心慌1例,恐懼感2例,視物模糊1例,同步分析家屬指認的發作性癥狀與腦電圖,而同期腦電圖未見異常,結合患者的臨床病史及檢查,最終診斷為暈厥、偏頭痛、短暫性腦缺血、心律失常、睡眠期行為障礙、抽動癥、肌張力障礙、心因性發作及其他行為障礙。其中560例(14.66%)患者沒有同步記錄到發作性癥狀,隨訪中仍高度懷疑癲癇211例(5.53%),之后反復多次VEEG或延長檢測時間或采取特殊誘發試驗等均檢測到癇性放電,作出癲癇的診斷。本組有35例(0.92%)患者間歇期有癲癇樣放電,而發作期同步腦電圖無異常放電,最后仍診斷為癲癇。
臨床癥狀為意識障礙、抽搐、記憶力障礙間歇期癇樣放電發生率在住院患者組和門診患者組間比較差異有統計學意義(P<0.05)。見表2。
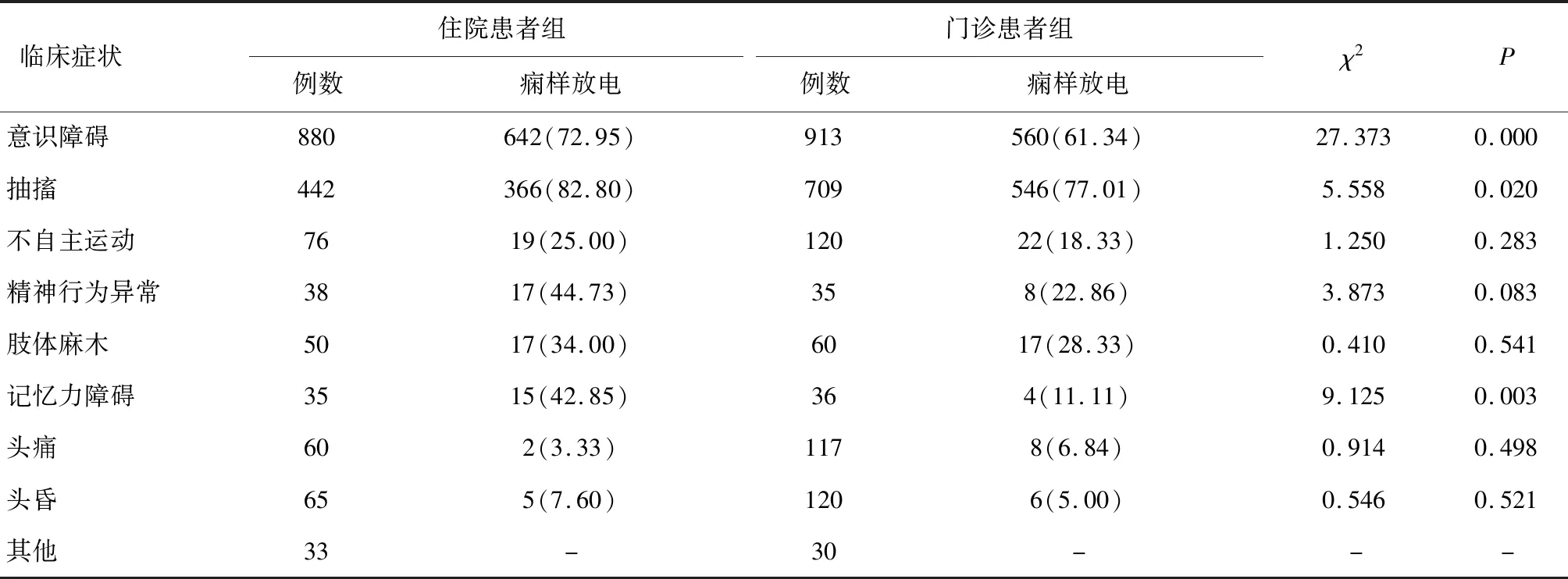
表2 兩組主要臨床癥狀出現癇樣放電的比較 [n(%)]
2.4 監測到臨床發作有119例(3.12%)患者檢測到臨床發作,共有4例非驚厥性癲癇持續狀態(NCSE):2例失神發作NCSE,1例昏迷中的NCSE,1例無運動癥狀的簡單部分性發作NCSE。有1341例(35.11%)患者確定了發作類型。有28例(0.73%)患者修正了原來的診斷,其中局灶性進展為強直陣攣發作15例,不典型失神發作5例,癲癇綜合征4例,肌陣攣發作4例。
3 討論
3.1 VEEG在發作性疾病診斷中的價值對于發作性事件的診斷,首先需確定是癲癇性發作(ES)還是NES[4],有研究[5]得出收治的發作性疾病中約20%的門診患者、50%的住院患者是NES合并ES,或者是NES,在所有診斷為癲癇的患者中真正的癲癇僅占 65%,NES占35%。雖然患者的臨床表現是診斷ES很重要的資料,但腦電圖被視為NES診斷的金標準[6,7]。本研究共有35例(0.92%)患者檢測期內有臨床發作,腦電圖同步回放分析后發現僅間歇期有癲癇樣放電,而發作期同步腦電圖未見異常放電,最后診斷為癲癇合并假性發作[8,9]。
本研究發現42例患者(1.10%),在檢測期內出現心悸、頭痛、頭暈、肢體抖動、睡眠異常等發作性癥狀,但進行腦電圖同步回放分析后不考慮ES,排除了癲癇的診斷。這可以改善及節約醫療資源的利用,包括治療癲癇相關的藥費,減少去癲癇專科門診和急救中心的頻率[10,11],與Chemmanam等[12]在2009年關于發展中國家的一項綜合性的癲癇診治項目中得出的觀點基本一致。排除了ES的這部分患者也免去了抗癲癇藥物、術前評估等帶來的傷害,以及由于精神病治療延遲而引起的心理壓力、失去工作或失去駕駛特權[13]。
3.2 兩組腦電圖結果分析腦電圖結果為未見異常、輕度異常、中度異常及重度異常兩組比較差異有統計學意義。從本文結果可以看出,腦電圖結果為重度異常的患者多來自于住院部,腦電圖表現為癲癇樣活動的患者多選擇門診就診,與我院門診患者涉及檢查的主要病種有癲癇、中樞神經系統感染性疾病及暈厥三大類相一致,住院部的患者多數有心腦血管疾病、內科疾病、發育障礙、睡眠障礙以及癲癇共患病等[14,15],這些患者腦電表現復雜,分辨因素多,腦電圖辨別難度增大。
本研究發現主訴為精神行為異常、記憶力障礙的住院患者組間歇期癇樣放電發生率在40%左右,可能與患者合并有較嚴重的基礎疾病有關;而主訴較輕的、持續時間短暫的發作表現如肌陣攣發作、愣神等最易被忽視,不被認為是ES,在這類癥狀中VEEG為臨床醫生提供了經濟、便捷的服務,并且研究期間我們還協助診斷了4例NCSE。很多患者以全身抽搐、雙眼凝視、倒地及意識障礙等明顯的發作形式才選擇就診,其間歇期癇樣放電陽性率在住院患者組和門診患者組間比較差異有統計學意義;表現為記憶力障礙的患者間歇期癇樣放電發生率兩組比較差異有統計學意義。本研究VEEG總體癇樣放電陽性率比文獻報道[16]偏低。可能與我院腦電圖室承擔了大部分門診患者的初篩工作相關。
3.3 反復檢測可提高VEEG陽性率部分病例在首次VEEG時未見癇樣放電,但仍高度懷疑癲癇,可能與以下三方面因素有關:檢測時間內未捕捉到異常放電;低頻信號比高頻信號更易通過[3]頭皮和顱骨,一些較快的棘波成分衰減更大,低電壓高頻電活動在頭皮不容易記錄到;位置深、半球內側面或大腦底面以及深部結構的癲癇樣放電陽性率低。本研究共211例(5.53%)患者在第一次VEEG時未見癇樣放電,反復多次VEEG或延長檢測時間或采取特殊誘發試驗等后檢測到癇性放電,作出癲癇的診斷。本研究期間部分患者反復檢測,共有28例(0.73%)患者的發作類型得到修正,鑒別了臨床上不易識別的不典型失神發作與局灶性發作、癲癇綜合征等發作類型,為制定治療方案提供了理論依據[4]。
目前四川各縣級等基層醫療機構積極展開該項技術,目的是盡早發現癲癇等腦功能障礙的患者,早期進行精準治療。

