超聲電刺激結合目標設置理念下康復訓練治療對腦卒中偏癱患者周圍神經電生理學和形態學的影響
馮 晴,余曉峰,王大鵬,陳 勇,樂永平,袁 園
(1.江蘇省東臺市人民醫院 a.神經內科,b.康復科,江蘇 鹽城 224200;2.江蘇省寧波市醫療中心李惠利醫院重癥醫學科,浙江 寧波 315040)
腦卒中是指血液由于腦血管阻塞或破裂而無法流入大腦,引發腦組織損傷的急性腦血管疾病[1]。腦卒中的發病率及死亡率較高,中老年群體是高發人群[2]。大部分腦卒中存活患者會表現出不同程度的運動功能障礙,偏癱是常見的癥狀之一[3]。腦卒中偏癱患者的康復關鍵是在條件適宜的情況下,中樞神經系統部分神經細胞能再生,并進行重組[4]。臨床常給予抗感染、改善腦循環、營養神經細胞等藥物進行治療,但效果普通,無法達到預期的干預效果。臨床研究發現,超聲電刺激可以有效改善腦卒中偏癱患者的肢體功能,提高生活質量[5]。目標設置理念下康復訓練治療結合患者所處的康復階段及自身恢復情況制定康復訓練計劃,并告知患者每個階段的康復目標,有利于患者積極參與康復訓練。本研究探討超聲電刺激結合目標設置理念下康復訓練治療對腦卒中偏癱患者周圍神經電生理學和形態學的影響,現報道如下。
1 資料與方法
1.1 一般資料2016年1月至2019年12月我院收治的80例腦卒中偏癱患者,按照隨機數字表法分為觀察組和對照組各40例。納入標準:①符合第四次腦血管學術會議制定的腦卒中診斷標準[6];②經MRI或CT等影像學檢查確診為腦卒中;③偏側肢體癱瘓;④首次發病;⑤意識清醒、生命體征平穩;⑥依從性較高,配合完成康復訓練;⑦患者簽署知情同意書。排除標準:①合并周圍神經病變及其他中樞神經病變;②合并惡性腫瘤、癡呆、腦外傷、結核性腦膜炎、腦膿腫者;③發病前存在運動功能障礙者;④腎、心、肝等多器官嚴重功能障礙者;⑤合并嚴重認知障礙、完全性失語者;⑥存在新的梗死或出血部位者;⑦臨床資料不全者。觀察組男24例,女16例;年齡45~75歲[(60.12±6.86)歲];發病時間1~5 d[(3.63±0.72)d];文化程度:大專以下26例,大專及以上14例;偏癱部位:左側19例,右側21例;病變性質:腦出血17例,腦梗死23例。對照組男22例,女18例;年齡42~76歲[(60.87±6.41)歲];發病時間1~6 d[(3.86±0.79)d];文化程度:大專以下23例,大專及以上17例;偏癱部位:左側18例,右側22例;病變性質:腦出血16例;腦梗死24例。兩組性別、年齡、偏癱部位、病變性質等比較,差異無統計學意義(P>0.05)。另選取同期40例健康體檢者為健康組。
1.2 方法對照組給予早期常規康復治療,主要包括上下肢痙攣模式的抑制性訓練,采用橋式鍛煉、牽拉、坐位、擠壓關節、被動訓練等方式進行軀干康復訓練,30 min/次,2次/天,康復訓練持續6個月。
觀察組在對照組基礎上給予超聲電刺激結合目標設置理念下康復訓練治療。超聲電刺激:超聲掃描治療儀進行電刺激:將生物電超聲電極片置于偏癱側,選擇上肢肱二頭肌、下肢股四頭肌作為起始與終止短,刺激量以患者耐受為標準,15分鐘/次,1次/天;將腦超聲探頭置于病灶頭皮反射區、顳區、頸內動脈、基底動脈等部位,超聲劑量:腦梗死0.75 W/cm2,腦出血稍低,但需在血腫吸收后進行。目標設置理念下康復訓練治療:①設置目標:近期目標:在生命體征穩定后設置目標,選擇合適的體位進行擺放,提升舒適度,做好由臥床到坐立的準備,對患者進行心理疏導,確保患者積極配合康復訓練。中期目標:設置時間在術后3個月左右,由坐位開始向行走的過度,先轉移坐位重心,后借助外力行走。遠期目標:設置時間在術后5個月左右,在家屬及護理人員的幫助下完成走路,如果有能力,患者可獨立行走、完成簡單的生活活動。②實施目標:近期目標:保證患者肢體體位正確擺放,將上肢肩胛骨向前、下肢屈髖屈膝,避免患側關節被壓傷;按摩患者肢體,對患肢由近端至遠端,再近端折返循環,確保按摩力度適當、緩慢平穩,10分鐘/次,3次/天;幫助患者進行肢體關節被動活動,包括膝關節屈伸、踝關節背屈、肩外展外旋等,活動應穩定漸進,幅度由小到大,關節由大至小,15分鐘/次,2次/天;患者對疾病不了解,加之突然發病,心理波動較大,常易出現悲觀、抑郁、焦慮等情緒,護理人員需要耐心傾聽患者真實想法,鼓勵患者走出負面情緒的影響,通過聊天、看視頻、聽歌等方式分散患者注意力、放松心情。中期目標:指導患者進行肢體關節主動訓練,包括平衡訓練(坐起坐立、翻身等),幫助患者利用健側肢體幫助患側肢體運動;指導患者進行站立訓練,患者向前緩慢移動雙腳,向上伸直雙上肢,保持直立狀態,抬高臀部,伸直膝關節,根據患者恢復情況,延長站立時間。遠期目標:開展步行訓練,做好上下樓練習,步行時間5分鐘/次,根據患者耐受度適當延長訓練時間;幫助患者自行拿取物品、穿衣、脫衣、行走、吃飯、洗臉等精細訓練,詳細演示步驟,鼓勵患者自行完成,如拿取物品訓練,將藥物、手機、書籍等物品放置于患側床邊,鼓勵患者使用患肢拿取物品,生活自理能力的恢復是長期過程,發現患者有進步時應及時給予鼓勵和贊賞,確保患者有信心進行自理能力訓練。
1.3 觀察指標①采用神經傳導速度評價患者周圍神經電生理學變化。在治療前后使用丹麥迪丹公司生產的keyponit-4型肌電圖機進行檢測,患者平躺,利用表面電極測定兩組雙側脛神經及腓總神經的感覺神經傳導速度(SCV)、運動神經傳導速度(MCV)。②采用偏癱側正中神經(MN)不同位點的寬度評價周圍神經形態學改變。在治療前后使用美國Philip iU 22彩超儀進行檢測,患者充分暴露檢查部位,將探頭垂直放置于受檢部位,在腕橫紋處顯示MN后,沿解剖結構不斷移動,對腕橫紋(MN1)、豌豆骨水平(MN2)、鉤骨水平(MN3)、腕橫紋上方6 cm(MN4)、肱骨內上髁上方4 cm(MN5)、肱骨中點(MN6)等六個位點進行檢測。③在治療前后,使用Fugl-Meyer量表對兩組肢體運動功能進行評價。Fugl-Meyer量表[7]由患側肢體反射活動、伸肌協同運動、屈肌協同運動等組成,上肢部分總分66分,下肢部分總分34分,得分越高,患側運動功能越強。④在治療前后使用Barthel評分評估兩組自理能力,QOL量表評估生活質量。Barthel評分[8]包括穿衣、修飾、洗澡、日常進食等方面,總分100分,得分越高,自理能力越強。QOL量表[9]由自我認知、家庭關系、心理狀態、工作經濟情況、社會角色等多方面組成,總分100分,得分越高,生活質量越高。
1.4 統計學方法采用SPSS 20.0統計學軟件分析數據。計量資料以均數±標準差表示,比較采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 三組周圍神經電生理學比較觀察組和對照組治療前后脛神經及腓總神經SCV、MCV均低于健康組(P<0.05)。觀察組和對照組治療前脛神經及腓總神經SCV、MCV比較,差異無統計學意義(P>0.05)。觀察組和對照組治療后脛神經及腓總神經SCV、MCV較治療前均升高,且觀察組高于對照組(P<0.05)。見表1。
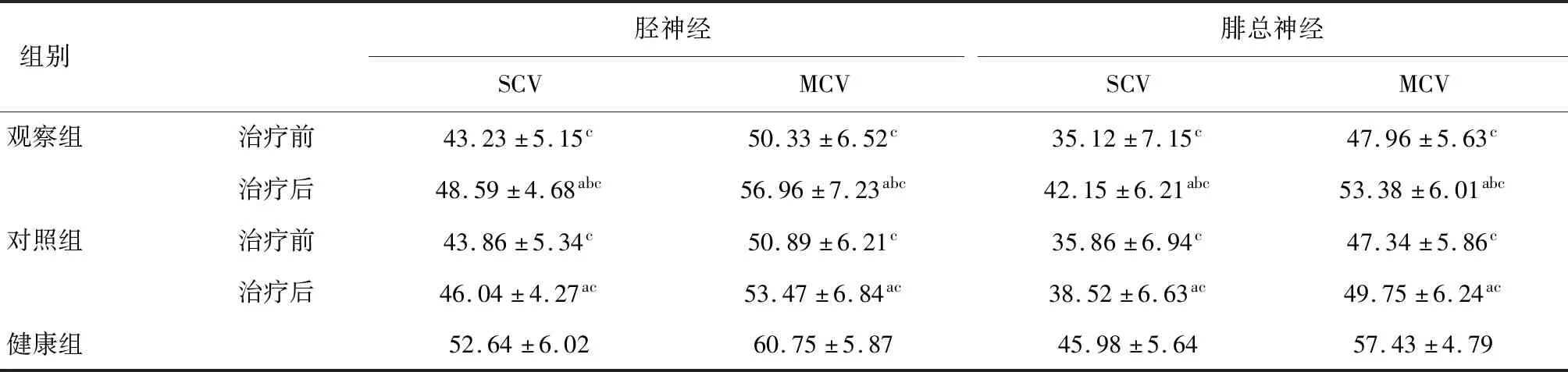
表1 三組周圍神經電生理學比較 (m/s)
2.2 三組周圍神經形態學比較觀察組和對照組治療前后偏癱側MN各位點寬度均低于健康組(P<0.05)。觀察組和對照組治療前偏癱側MN各位點寬度的比較,差異無統計學意義(P>0.05)。觀察組和對照組治療后偏癱側MN各位點寬度較治療前增大,且觀察組大于對照組(P<0.05)。見表2。
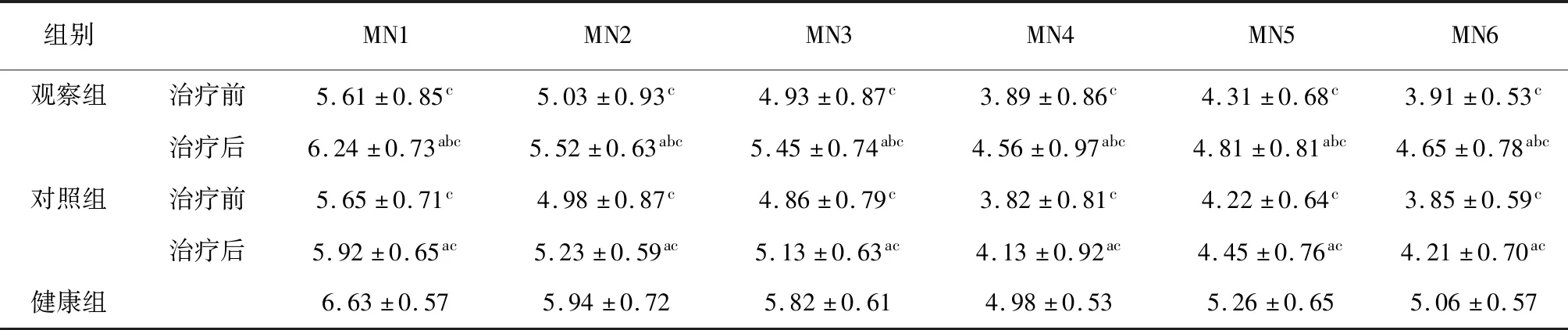
表2 三組周圍神經形態學比較 (mm)
2.3 兩組治療前后肢體運動功能比較兩組治療前上肢及下肢運動功能評分比較,差異無統計學意義(P>0.05)。兩組治療后上肢及下肢運動功能評分較治療前均升高,且觀察組高于對照組(P<0.05)。見表3。
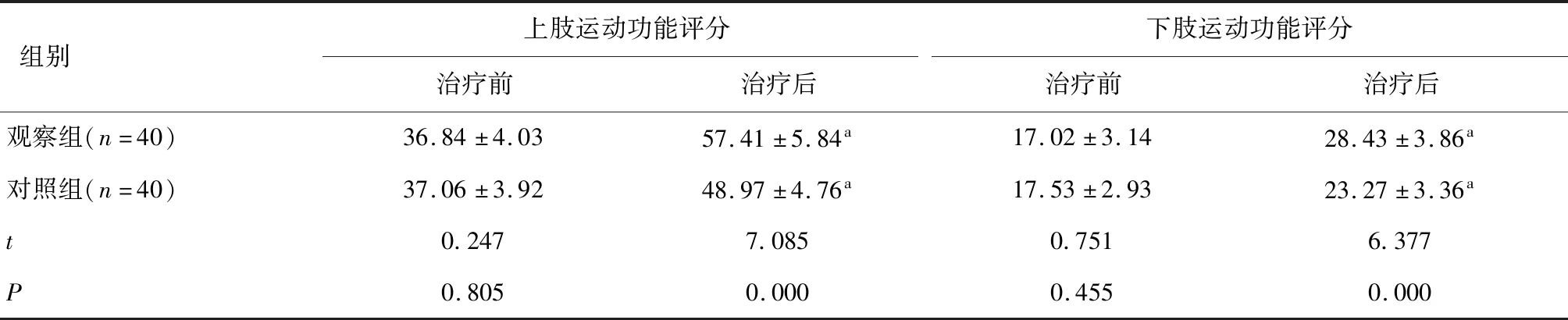
表3 兩組治療前后肢體運動功能比較 (分)
2.4 兩組治療前后自理能力及生活質量比較兩組治療前Barthel評分、QOL評分比較,差異無統計學意義(P>0.05)。兩組治療后Barthel評分、QOL評分較治療前均升高,且觀察組高于對照組(P<0.05)。見表4。
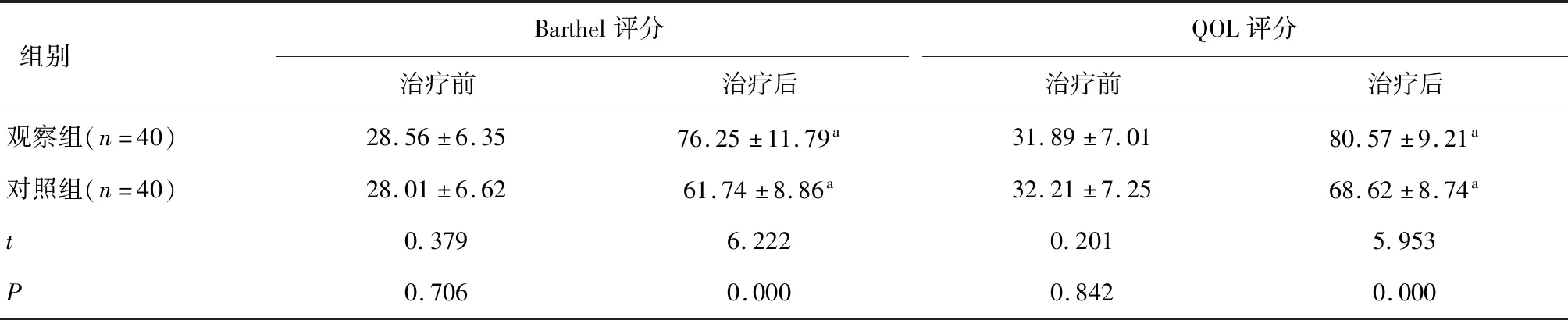
表4 兩組治療前后自理能力及生活質量比較 (分)
3 討論
腦卒中患者因為腦及相關部位的神經損傷,往往出現后遺癥。偏癱是以自主運動協調功能損傷、關節痙攣、肌力衰減為特征的運動神經元損傷,是腦卒中后遺癥中較為常見的病癥[10]。腦卒中偏癱嚴重影響了患者的患肢運動功能及生活質量,采取有效的治療方法有利于改善患者預后。
研究[11,12]證實,腦卒中偏癱患者患側會出現周圍神經功能異常及損害。臨床研究[13,14]發現,腦卒中偏癱患者會出現中樞神經損傷,損傷的中樞傳導通路會導致周圍神經系統損傷,進而導致周圍神經傳導的速度出現顯著變化。神經傳導速度是臨床評估神經電生理學的重要指標,能夠充分反映神經纖維的功能和結構。臨床常使用SCV、MCV評價神經傳導速度。本研究發現,觀察組和對照組脛神經、腓總神經SCV、MCV均低于健康組,說明腦卒中偏癱患者周圍神經電生理學發生了變化,這與上述研究結果一致。此外,觀察組治療后脛神經、腓總神經SCV、MCV均高于對照組,提示超聲電刺激結合目標設置理念下康復訓練治療能夠顯著提升腦卒中偏癱患者脛神經、腓總神經SCV、MCV。超聲電刺激能提高受損神經元的興奮性,有利于大腦皮質形成相應興奮灶,建立新的神經突觸、重塑傳導通路,提高運動和感覺神經傳導速度。
多項臨床研究[15~17]發現,腦卒中偏癱患者周圍神經的髓鞘厚度及神經纖維直徑均減小。這可能是因為,腦卒中患者大腦皮質及神經纖維損傷后,使小腦、黑質、丘腦等部位神經元出現變性,最終導致運動功能損傷。此外,中樞神經損傷會影響軸漿運輸對神經纖維的營養作用,也會使神經纖維變性。腦卒中偏癱患者受損的中樞神經系統會使周圍神經出現適應性變化,只有更加菲薄及纖細的神經纖維才可以確保神經傳導沖動正常進行。本研究中觀察組和對照組治療前后偏癱側MN各位點寬度均低于健康組,表明腦卒中偏癱會改變患者周圍神經形態學。本研究還發現,觀察組治療后偏癱側MN各位點寬度大于對照組,表明超聲電刺激結合目標設置理念下康復訓練治療能夠改善腦卒中偏癱患者周圍神經形態。超聲電刺激治療將生物電超聲作用于患側,通過電刺激將神經促通信息反饋于大腦,在不斷刺激的過程中神經功能得到重建。
曹娟娟等[18]研究發現,腦卒中患者肢體功能恢復時間長達1年,但病后3個月內卻是開展功能康復訓練的最佳時機,盡早進行肢體功能恢復訓練有利于降低肢體運動功能障礙。本研究中觀察組治療后上肢及下肢運動功能評分均高于對照組,提示超聲電刺激結合目標設置理念下康復訓練治療有利于腦卒中偏癱患者的肢體運動功能恢復。目標設置理念下康復訓練治療通過正確擺放肢體,避免關節壓傷。護理人員對患者的患肢進行按摩,能夠調節癱瘓肢體血液循環,有利于加快運動功能的恢復。此外,目標設置理念下康復訓練治療對關節進行被動及主動活動,通過牽引肌肉、平衡訓練,改善關節軟骨的生理功能。
本研究中觀察組治療后Barthel評分高于對照組,說明超聲電刺激結合目標設置理念下康復訓練治療能夠提升腦卒中偏癱患者的生活自理能力,這是因為,目標設置理念下康復訓練治療注重幫助患者進行拿取物品、穿衣、吃飯、洗臉等精細訓練,有利于患者進行自我管理。本研究還發現,觀察組治療后QOL評分高于對照組,表明超聲電刺激結合目標設置理念下康復訓練治療能夠改善腦卒中偏癱患者的生活質量。腦卒中偏癱患者常出現抑郁、悲觀、焦慮等負面情緒,導致患者不配合接受治療,嚴重影響患者生活質量。目標設置理念下康復訓練治療注重患者心理護理,能夠提升患者康復意愿,幫助患者以積極、樂觀的心態接受康復治療。同時,目標設置理念下康復訓練改變了患者肢體運動功能及自理能力訓練的配合度,也有利于提高生活質量。
綜上所述,在腦卒中偏癱患者的治療中,超聲電刺激結合目標設置理念下康復訓練治療能夠改善患者周圍神經電生理學及形態學,促進肢體運動功能恢復,提升自理能力,改善生活質量。

