CT引導下蝶腭神經節聯合選擇性頸神經阻滯治療蝶腭神經痛臨床觀察
李洪裕,唐樹春
安康市人民醫院疼痛科,陜西 安康 725000
蝶腭神經痛(sphenopalatine neuralgia,SPN)又稱為睫狀神經痛、翼腭神經痛、叢集性頭痛或Sluder綜合征,是原發性神經血管頭痛中最嚴重的頭痛之一[1-2]。SPN在一般情況下局限于眶、顳、額單側爆發性、叢集性頭痛,同時伴有自主神經同側癥狀。目前,SPN 的發病機制尚未明確,臨床表現復雜多樣,臨床上多采用口服鎮痛安定類藥物進行止痛治療[3],治療效果差強人意。為此,本研究在CT 引導下采用蝶腭神經節聯合選擇性頸神經阻滯對SPN患者進行治療,治療效果顯著,現報道如下:
1 資料與方法
1.1 一般資料 選擇安康市人民醫院于2016 年7 月值2019 年3 月收治的34 例SPN 患者作為研究對象。納入標準:(1)符合國際頭痛協會(IHS)關于SPN的相關診斷標準[4];(2)臨床表現出眼部疼痛、流淚流涕、鼻塞等癥狀者;(3)口服藥物等保守治療3個月后癥狀無明顯改善或無法耐受藥物不良反應;(4)能夠積極配合完成治療、復查及隨訪。排除標準:(1)因顱內占位性病變等導致的繼發性SPN;(2)既往有蝶額神經節毀損性手術治療史,合并有面部感覺和肌力障礙者;(3)伴有精神疾病無法配合完成治療者;(4)不適合接受CT 引導或手術者。34 例患者中男性21 例,女性13例;年齡22~76歲,平均(41.26±7.43)歲;發病時間1~12年,平均(7.26±2.11)年;發病部位位于左側17例,右側15 例,雙側2 例;術前視覺模擬評分量表(VAS)評分為(7.13±1.23)分。本研究經我院倫理委員會審核通過,SPN 的治療現狀及具體實施過程均詳細告知所有患者,所有患者均自愿選擇CT 引導下蝶腭神經節聯合選擇性頸神經阻滯治療。
1.2 方法
1.2.1 CT 引導下蝶腭神經節阻滯 (1)患者取仰臥位于CT 掃描床上,頭部偏向健側約50°,于患側顴弓表面粘貼柵欄樣金屬定位條(圖1A),以1 mm 層厚對翼腭窩進行CT 斷層掃描,清晰顯示蝶骨翼突外側板以及前緣的翼腭窩周圍結構;(2)根據CT 掃描結果選擇顴弓中點下緣與下頜切跡中點的交點作為穿刺點(圖1B)并測定穿刺深度;(3)常規消毒鋪巾和局部麻醉后,采用7 號穿刺針在CT 引導下垂直進針到達蝶骨翼突外側板骨面,之后退針2 cm,向蝶腭窩中上1/3 處重新調整穿刺方向,滑過翼突外側板前緣,繼續深入約0.5 cm 后到達翼腭窩(圖1C);(4)復制疼痛部位出現的電擊樣反應,回收無血液反流后緩慢注入1~2 mL 造影劑,經CT 顯示造影劑擴散范圍(圖1D),確定患者生命體征無異常后緩慢注入10 mL 0.25%利多卡因和10 mg 曲安奈德,拔出穿刺針按壓穿刺點5~10 min。
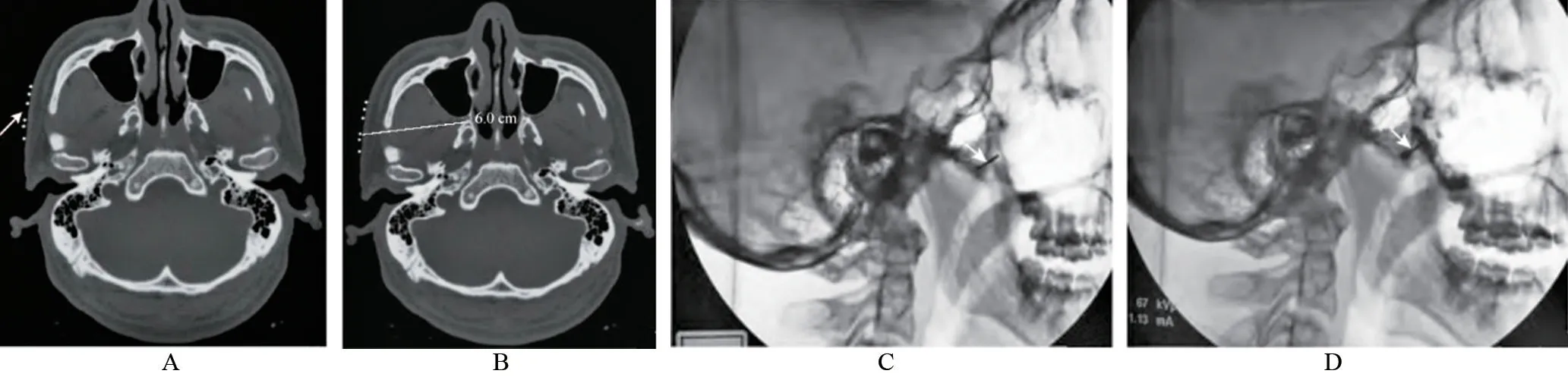
圖1 患者A,54歲,右側SPN,采用CT引導下蝶腭神經節聯合選擇性頸神經阻滯治療
1.2.2 選擇性頸神經阻滯 行CT 引導下蝶腭神經節阻滯治療1 周以后進行選擇性頸神經阻滯治療。患者取平臥位,頭部轉向健側充分暴露患側胸鎖乳突肌,CT 引導下選擇頸2~5 神經根以及頸椎C2~5關節突關節注射10 mL 0.25%利多卡因和10 mg 曲安奈德,按壓穿刺點5~10 min 后臥床休息,觀察無異常即可出院。
1.3 觀察指標 分別于術前、術后1 d、7 d、1 個月、3個月、6個月和12個月采用VAS評價所有患者的疼痛程度,分值0~10分,0分表示無疼痛,10分為最嚴重的疼痛,分值越高,疼痛程度越強。對VAS 評分進行加權處理,計算得出VAS 加權值(VAS-WV)=(A-B)/A,其中A為術前VAS評分,B為術后VAS評分。根據VAS-WV 結果對治療效果進行評價,具體分為治愈、緩解、無效,VAS-WV>75%為治愈,50%≤VAS-WV≤75%為緩解,VAS-WV<50%為無效,總有效率=(治愈+緩解)/總例數×100.00%。并于術后1 d、7 d、1個月、3 個月、6 個月和12 個月觀察患者的面部麻木發生情況,根據患者面部麻木的嚴重程度分為無麻木、輕度麻木,中度麻木和重度麻木,麻木總發生率=(輕度麻木+中度麻木+重度麻木)/總例數×100%。
1.4 統計學方法 應用SPSS20.0 軟件對各項數據資料進行統計學分析,計量資料符合正態分布,以均數±標準差(±s)表示,各時間點的計量數據比較采用單因素方差分析,兩兩比較采用雙側t檢驗,計數資料比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 SPN患者手術前后的VAS評分情況 SPN患者在術后各個時間點的VAS評分明顯低于術前,且呈逐漸下降趨勢,差異均有統計學意義(P<0.05),見表1。
表1 SPN患者手術前后的VAS評分比較(±s)
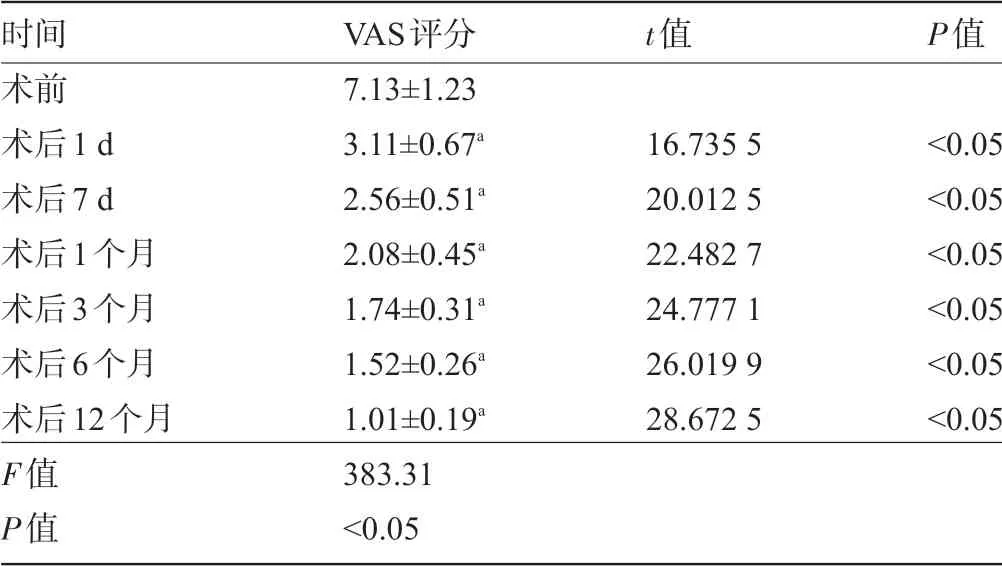
表1 SPN患者手術前后的VAS評分比較(±s)
注:術后不同時間分別與術前比較,aP<0.05。
時間術前術后1 d術后7 d術后1個月術后3個月術后6個月術后12個月F值P值VAS評分7.13±1.23 3.11±0.67a 2.56±0.51a 2.08±0.45a 1.74±0.31a 1.52±0.26a 1.01±0.19a 383.31<0.05 t值16.735 5 20.012 5 22.482 7 24.777 1 26.019 9 28.672 5 P值<0.05<0.05<0.05<0.05<0.05<0.05
2.2 SPN患者術后不同時間點的治療效果 SPN患者在術后1 d、7 d、1個月、3個月、6個月和12個月的總有效率分別為85.29%、94.12%、97.06%、100.00%、100.00%和100.00%。SPN 患者的總有效率和治愈率呈逐漸上升,緩解率和無效率逐漸下降,差異均有統計學意義(P<0.05),見表2。
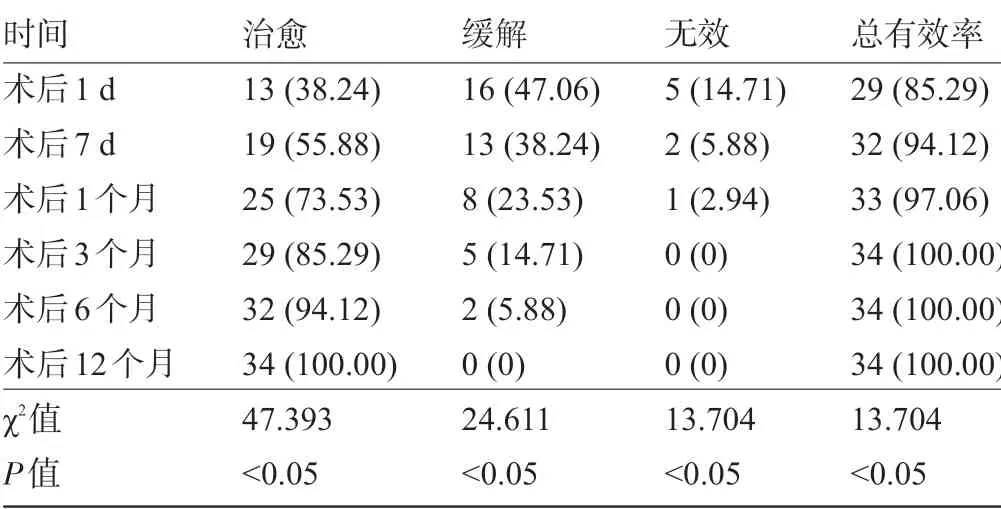
表2 SPN患者術后不同時間點的治療效果比較[例(%)]
2.3 SPN 患者術后不同時間點的面部麻木發生情況 SPN患者在術后1 d、7 d、1個月、3個月、6個月和12 個月的麻木總發生率分別為70.59%、50.00%、20.29%、11.76%、5.88%和2.94%,SPN患者的無麻木發生率逐漸上升,輕度麻木、中度麻木、重度麻木以及麻木總發生率均逐漸下降,差異均有統計學意義(P<0.05),見表3。

表3 SPN患者術后不同時間點的面部麻木發生率比較[例(%)]
2.4 不良反應發生情況 術后1 d,34 例SPN 患者中有3例患者(8.82%)出現面部輕微血腫,經局部冰敷后于24 h 完全消退,術后未見體位性高血壓、顱內感染、視力障礙等不良反應發生。
3 討論
SPN 主要是由于蝶腭神經節受激惹引起下丘腦上視交叉為主的生物鐘紊亂以及中樞性交感、三叉神經和副交感反射異常[5-6]。因此,去除可能引起蝶腭神經節激惹的因素,降低、消除蝶腭神經節對不良激惹因素的反應是目前治療SPN 的主要策略[7-8]。除了因顱腦占位性病變或外傷導致的SPN 需要開顱手術治療外,臨床上治療SPN的常用方法包括:口服藥物、高流量吸氧以及針對蝶腭神經節的神經阻滯治療和射頻消融治療。
相關研究表明,蝶腭神經節阻滯治療通過穿刺針將阻滯藥物注射至蝶腭神經節,不僅能夠有效抑制蝶腭神經節,降低頭面部神經興奮,同時還能夠通過調節頭面部血管而達到減輕SPN 發作頻次和疼痛程度的作用[9]。由于蝶腭神經節位于中鼻甲水平鼻腔外側壁的翼腭窩內[10],翼腭窩是由上頜竇、翼突、鶚骨垂直板和蝶骨圍成的狹長間隙,整體呈三角椎體形,位置深入頭顱側面前部,空間狹小[11-12]。因此,在影像學手段的定位和引導下進行穿刺是提高蝶腭神經節阻滯治療效果和降低副作用的關鍵。
本研究在CT 引導下進行蝶腭神經節阻滯治療,借助CT 能夠清晰顯示翼腭窩及其通道的形態結構,同時也能夠較好地對其骨結構以及與周圍組織的毗鄰關系進行觀察[13-14],從而使穿刺針滑過翼突外側板進入翼腭窩,以誘發復制患者疼痛。另外,通過注射造影劑、顯示造影劑的彌散范圍進一步確定穿刺位置和注射藥物可能彌散的范圍,使蝶腭神經節阻滯治療更加精準,蝶腭神經節興奮性和對不良刺激的反應性得到有效抑制,達到有效緩解頭痛癥狀的目的。
眼部疼痛、流淚流涕、鼻塞等癥狀是SPN 患者的共同臨床表現,其中頸部是誘發上述癥狀的關鍵因素,疼痛發作時伴隨頸部不適,或向頸部放射,或從頸部沿顳部、枕部向眼部發散[15]。針對這一情況,本研究在CT引導下蝶腭神經節阻滯治療的同時聯合頸神經阻滯進行治療,兩種方式均通過降低或消除蝶腭神經節對不良激惹因素的反應達到治療SPN的目的,聯合治療能夠更加全面地對導致SPN 發生的神經節進行阻滯,治療徹底。本研究結果顯示,SPN 患者在術后各個時間點的VAS 評分均呈逐漸下降趨勢發展。SPN 患者在術后的總有效率和治愈率呈逐漸上升趨勢發展,緩解率、無效率和麻木發生率呈逐漸下降。截至術后12 個月,所有SPN 患者的疼痛癥狀基本消失,均成功治愈,僅有1 例患者有輕度的面部麻木。上述結果說明,CT 引導下蝶腭神經節阻滯治療聯合頸神經阻滯在治療SPN上效果顯著,疼痛癥狀得到徹底緩解。
不良反應方面,34例SPN患者在術后未見體位性高血壓、顱內感染、視力障礙等嚴重不良反應發生,僅有3例患者在術后1 d出現面部輕微血腫,經局部冰敷后完全消退。分析原因,CT引導穿刺能夠提供更好的視覺空間,穿刺進針更加準確,穿刺路徑更加合理,避免了因盲目、粗暴穿刺進針導致翼腭管內壁骨質穿透、損傷翼腭窩內神經和血管引發顱內出血、顱內感染、上顎感覺減退、麻木等相關并發癥的發生[16]。
綜上所述,CT引導下蝶腭神經節聯合選擇性頸神經阻滯能夠顯著緩解SPN患者的頭痛癥狀,治療更加徹底,具有起效快、治療效果持久、安全可靠等優勢,值得在臨床上推廣應用。

