疑似左束支傳導阻滯性心肌病1例
黃智超 楊海玉 于濤 莊洪標 邱思月
患者女,62歲,2011年4月因反復胸悶、心悸就診,查心電圖提示頻發室早、完全性左束支傳導阻滯(complete left bundle branch block,CLBBB);心臟彩超(圖1)未見明顯異常,冠脈造影未見血管狹窄,于對癥處理后出院。2015年因“中樞性眩暈”在我院腦病科住院,查心電圖提示竇性心律,CLBBB,QRS時限166 ms,心臟彩超較2011年未見明顯改變。

左室內徑47 mm ,左室射血分數67%
2018年11月,患者因“胸悶、心悸不適”再次于我科住院治療,伴有活動后氣緊。查心電圖提示竇性心律,CLBBB,QRS時限150 ms提示左束支傳導阻滯(LBBB)。心臟彩超提示:① 左房、左室明顯擴大,室壁運動減弱;② 二尖瓣重度反流、三尖瓣中度反流; ③ 繼發性肺動脈高壓(輕度);④ 升主動脈稍寬,主動脈彈性減弱;⑤ 左室收縮、舒張功能明顯降低;⑥ 心包積液[升主動脈內徑36 mm,肺動脈內徑24 mm,左房內徑49 mm,左室內徑69 mm,右室常規19 mm,室間隔厚度10 mm,左室后壁厚度9 mm,射血分數(EF)38%]。
冠脈CT血管造影(CTA)提示:未見明顯血管狹窄。經治療好轉后患者出院,出院后定期門診復診,堅持服藥治療。2020年4月,患者再發胸悶、心悸不適,伴有活動后氣緊,因癥狀反復來院。既往有高血壓病史2 年余,血壓最高168/90 mmHg,規律服藥,血壓控制良好。無高血壓、冠心病及擴張型心肌病家族史。入院體格檢查:脈搏84次/min,血壓138/85 mmHg,頸靜脈無充盈,雙肺呼吸音清,雙側未聞及明顯干濕性啰音。心濁音界稍向左擴大,心率84次/min,律不齊,可聞及早搏,各瓣膜聽診區未聞及病理性雜音。雙下肢無水腫。腦鈉肽312.8 pg/mL,血糖12.84 mmol/L,三酰甘油1.99 mmol/L,糖化血紅蛋白6.5%,尿液分析 Glu 3+ ,血常規、凝血4項、D二聚體、心肌二項、心功酶譜、肝功能、降鈣素原、甲狀腺功能及其抗體、感染3項及糞便常規未見明顯異常。心電圖(圖2)示:竇性心律,CLBBB,頻發室性早搏。心臟彩超(圖3)示:① 左房、左室明顯擴大,室壁運動減弱;② 二尖瓣中度反流、三尖瓣輕度反流;③ 升主動脈稍寬,主動脈彈性減弱;④ 左室收縮、舒張功能明顯降低(升主動脈內徑36 mm,肺動脈內徑20 mm,左房內徑41 mm,左室內徑69 mm,右室常規19 mm,室間隔厚度10 mm,左室后壁厚度9 mm,EF 36%)。24 h動態心電圖提示:① 竇性心律;② 頻發房性早搏(5 611次),部分成對,部分呈三聯律;③ 偶發室性早搏(300次);④ CLBBB;⑤ ST-T段呈繼發性改變;⑥ 心率變異性屬正常范圍,提示心臟自主神經功能良好。胸部X線檢查、消化系統+泌尿系統彩超未見明顯異常。初步診斷:LBBB性心肌病?建議患者行三腔心室同步起搏(cardiac resynchronization therapy,CRT)治療,患者拒絕,遂予曲美他嗪、沙庫巴曲纈沙坦鈉片、呋塞米及卡維地洛等藥物保守治療,癥狀好轉后出院。臨床診斷:LBBB性心肌病?
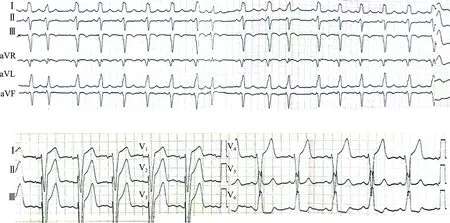
竇性心律,CLBBB,頻發室性早搏,QRS波時限160 ms

左室內徑69 mm,左室射血分數36%
討論LBBB性心肌病是一種罕見的由電生理異常引起心功能異常的特殊心肌病。Vernooy等[1]最早通過動物實驗發現,LBBB會誘發左心室重構、擴張,引起左心室收縮功能降低。Blanc等[2]則通過觀察29例符合要求的患者CRT后射血分數的恢復程度,提出了LBBB引起心肌病的概念。隨后Vaillant等[3]和Auffret等[4]都證實了孤立性LBBB會引起心肌病。孤立性LBBB包括特發性和醫源性兩種,臨床上常提到的是“特發性LBBB”這一概念。特發性LBBB是指診斷為CLBBB時,不伴有器質性心血管疾病。周波等[5]認為,CLBBB可能會引起心肌電機械功能分離,影響血流動力學的穩定性,并進一步影響心室收縮和舒張功能,導致心功能下降及心肌器質性改變。針對特發性LBBB的診斷,首先要確認其是否為真性LBBB,而真性與假性LBBB的根本區別就在于左束支是否殘存傳導。基于這一點,Strauss等[6]在傳統CLBBB診斷標準的基礎上新增了如下幾條:① 男性QRS波時限≥140 ms,女性QRS波時限≥130 ms;② V1導聯的QRS波呈QS或rS型,且r波振幅<1 mm,aVL導聯上q波振幅<1 mm;③ QRS波切跡或頓挫在Ⅰ、aVL、V1、V2、V5、V6等導聯中的至少兩個中出現。郭繼鴻[7]通過回顧性分析現代各項相關研究結果,總結了LBBB性心肌病的診斷標準:① 早期心電圖能證實患者存在特發性LBBB,且診斷時未合并其他心血管疾病,左室射血分數(LVEF)及NYHA心功能分級正常;② 診斷為特發性LBBB后,經一定時間窗進展出現心室擴大(肥厚),LVEF降低,NYHA心功能分級惡化,且在這一進程中能排除其他心血管因素對心肌惡化的影響;③ 在消除CLBBB后,LVEF及NYHA心功能分級能明顯改善。有研究證實,CRT是CLBBB的最佳治療手段,對于真性CLBBB有更高的超應答發生率,治療后患者LVEF和NYHA心功能分級顯著改善[8-9]。
本例患者為老年女性,其心功能于2018年突然惡化,結合其既往病史、入院癥狀及輔助檢查,排除了家族性遺傳因素及繼發性因素的影響。患者2011年的心電圖雖然未提示真性LBBB,但其2015年的心電圖已經進展為真性LBBB,2018至2020年的心電圖也符合這一特征;從發現CLBBB到出現心功能惡化期間有7 年的時間窗,也符合LBBB性心肌病的進展特點;患者高血壓的時間窗較短,可排除其對心肌病進展的影響,故該病例符合LBBB性心肌病診斷標準的前兩項。雖然因患者拒絕行CRT檢查導致缺乏對比結果,但仍可高度考慮LBBB性心肌病。臨床上LBBB一般是伴隨心力衰竭出現的,很少單純由CLBBB引起心功能異常,故不明原因的心功能惡化很容易被當作擴張型心肌病處理。這提示我們,臨床上如果遇到不明原因的心功能惡化患者,要考慮CLBBB這一影響因素;而對于尚未出現臨床癥狀的長期CLBBB患者,也要做好預防宣教工作。針對LBBB性心肌病,目前仍有許多領域有待研究,如合并無器質性心血管疾病的診斷問題、引發心肌病的病程及個體差異等,這在未來需要更多的臨床病例回顧乃至前瞻性研究才能得到解決。

