兒童經皮腎穿刺活檢術后腎周血腫動態超聲監測和護理改進
張小白 羅漫麗
1 河南科技大學第一附屬醫院兒科,河南省洛陽市 471000; 2 洛陽正骨醫院護理部
腎穿刺活體組織檢查法包括開放穿刺腎活體組織檢查法和經皮穿刺腎活體組織檢查法,是腎臟疾病病理診斷的唯一方法,有利于早期明確病理診斷、指導治療、評估治療效果和判斷預后。其中,經皮腎穿刺活檢術(Percutaneous renal biopsy,PRB)為國內外廣泛采用。盡管超聲引導下PRB技術安全有效,但作為一種侵入技術,仍存在相應的并發癥,包括血尿(發生率2%~30.8%)、腎周血腫(發生率6%~23%)、尿潴留、腰腹部疼痛等[1]。腎周出血位置深,多數體積不大,常常要在臨床出現典型癥狀體征后才會進行超聲檢查,從而延誤病情診斷和處理滯后。因此,及早對兒童腎穿刺活檢術后腎周血腫的發生進行預判、監測,有利于及時采取防治措施,為減少傳統護理差錯決策提供依據。
1 對象和方法
1.1 觀察對象 觀察組病例來源于2015年3月—2017年12月在我院兒科住院治療的59例兒童,其中男37例,女22例,年齡4 ~16歲,平均年齡(9.28±3.71)歲,病程2.5~32個月。入院臨床診斷包括:慢性腎炎2例、腎病綜合征10例、紫癜性腎炎22例、血尿加蛋白尿6例、單純血尿2例、急進性腎炎3例、狼瘡性腎炎5例、急性腎小球腎炎5例、IgA腎病2例、水腫待查2例。觀察組PRB術后均行動態超聲監測。按照性別、年齡(±1歲)、病程(±1個月)和診斷等匹配因素選擇同期未進行術后動態超聲監測的PRB病例作為對照組。對照組中男37例,女22例,年齡4.5~16歲,平均年齡(9.19±3.41)歲,病程2~31個月,入院臨床診斷同觀察組。所有病例均獲得患兒監護人知情同意,術前常規檢查血常規、凝血功能、血型、肝腎功能及腎臟超聲。本研究經我院倫理委員會批準同意實施。
1.2 方法
1.2.1 PRB方法:參照《腎臟病學》[2],使用PHILPS彩色超聲機,配備相應探頭,探頭頻率1~5MHz。腎活檢在實時超聲引導下進行,使用18G(L-160mm)日本TSK株式會社半自動型活檢針。選取患腎下極為穿刺點,超聲引導避開腎門及葉間大血管,2%利多卡因1∶1稀釋后局部逐層浸潤麻醉至腎被膜下,活檢針沿著引導線依次刺入皮下、肌肉、腎包膜,當針尖到達腎實質約1cm處,扣動扳機后獲取腎組織。操作均由經驗豐富的專科醫生完成。術后常規監測血壓、心率和血尿等情況。
1.2.2 超聲動態監測方法:觀察組患兒分別在術后第6、12、24、48、72h由專人負責采取PHILPS彩色超聲機實時動態監測,觀察是否發生腎周血腫。血腫按照面積劃分[3]:小血腫<5cm2,大血腫≥5cm2。術后腹帶加壓包扎,平臥12h,嚴密監測體溫、脈搏、呼吸和血壓情況,記錄患兒腎穿刺活檢術后是否訴說腰痛、發熱、腹部疼痛等情況,觀察血尿、尿潴留、眼瞼面色等體征,并由專人詳細記錄超聲監測結果,血腫發生率以首次發現進行計算,若首次發現為小血腫,再次測量時為大血腫,則發生時間仍以首次發生計算,但歸于大血腫計數。對照組不行動態超聲監測,在觀察臨床癥狀基礎上,若懷疑腎周血腫,行超聲檢查明確。

2 結果
2.1 不同時間段腎周血腫發生情況 兩組72h腎周血腫發生率差異具有統計學意義(P<0.05),6h內首次發現腎周血腫發生率差異也具有統計學意義(P<0.05),其他時間段內首次腎周血腫發生率差異不具有統計學意義(P>0.05)。觀察組6h內腎周血腫發生率和6~12h內相比,差異具有統計學意義(F=8.10,P<0.05),而6h后每個時間段發生率比較差異無統計學意義(P>0.05)。對照組組內發生率比較無統計學意義(P>0.05)。見表1。
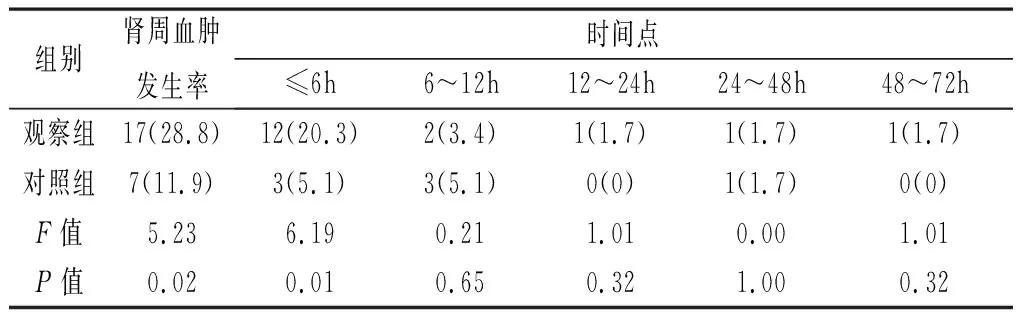
表1 兩組不同時間段腎周血腫發生率對比[n(%)]
2.2 不同面積腎周血腫的發生情況 兩組72h內發現的大小血腫總計數的差異具有統計學意義(P<0.05),6h內觀察組的首次判斷為腎周小血腫的病例數多于對照組,差異具有統計學意義(P<0.05),其他時間段內首次判斷為腎周小血腫病例數差異無統計學意義(P>0.05)。其中觀察組有1例小血腫在術后6h進展為大血腫。見表2。

表2 兩組不同面積腎周血腫發生情況對比(n)
3 討論
腎臟血管豐富,質地脆弱且受到呼吸運動影響,腎穿刺活檢術時容易并發腎周血腫,多數血腫會在術后數日自行吸收而不出現后遺癥狀,但少數可能合并感染,或者因貧血需要輸血,從而延長住院時間、增加住院費用。因此,監測和早期發現腎周血腫,早期進行護理觀察和干預,對提高治療和護理質量均有重要意義。
腎周血腫發生率的文獻報道差異較大,有報道[4]腎周血腫的發生率分別為0.9%、1.6%,余海峰等[3]對453例不同穿刺腎活檢方法患者進行對比分析,腎周血腫共51例,發生率為11.3%。Varnell等[5]對12 017例腎穿刺活檢兒童患者發生腎周血腫進行了系統評價,表明腎周血腫的發生率為11%,其中需要輸血治療的患兒為0.9%,其他干預治療的占0.7%。本文采取動態監測的觀察組腎周血腫發生率為28.8%,其結果和陶建瓴等[6]的報道相近,而對照組為11.9%,也和既往的研究相似,兩組之間差異具有統計學意義(P<0.05),說明臨床中實際存在超聲檢查有腎周血腫,而并沒有明顯臨床癥狀的情況,是否進行動態超聲檢查是導致兩者差異的原因。在不同時間點的監測中,本研究發現術后6h為腎周血腫的高發階段,且兩組差異具有統計學意義(P<0.05),觀察組組內比較術后6h和之后時間段的血腫發生率差異具有統計學意義(P<0.05)。因此,由于兒童依從性極差,護理上要加強對兒童監護人的健康宣教,對能接受交流的兒童,也要重視對患兒本身的告知,講解術后6h內嚴格臥床休息的重要性。長時間臥床會增加患兒腰背部不適和心理不配合,本研究在術后6h后可以適當離床如廁、起坐進食等活動,避免跑跳活動,改進方案和文獻報道[7]的活檢術后6~8h下床為安全時段一致,但與既往[8]要求術后8h絕對制動、24h內臥床的護理理念不同,改進方案既保證了護理的安全,同時也提高了患兒滿意度。
腎周血腫多數在術后1~2周內自行吸收,一般不會遺留后遺癥,約有6%的腎周血腫會出現臨床癥狀,本研究對照組是出現臨床癥狀后再進行超聲檢查,伴有臨床癥狀的腎周血腫發生率為11.9%,但實際需要處理的病例低于這一發生率,與兒童對于不適敏感,訴說不清,醫生會謹慎及時進行超聲檢查有關。本研究觀察組發現較大的(面積≥5cm2)腎周血腫6例,其中1例為小血腫進展,觀察組發現的大血腫占比高于對照組,且差異具有統計學意義(P<0.05),但實際有癥狀的病例占比和對照組相近。一旦大血腫合并感染、腎撕裂、大血管損傷等情況,常需要臨床治療,及時監測發現腎周血腫,提前進行臨床護理干預,對減少嚴重并發癥或者腎周血腫繼發加重,具有重要的意義。本研究通過術后的動態監測,對較大血腫及時采取措施,加強護理管理,延長臥床時間,逐漸進行下肢屈伸活動,避免突然增加活動等護理方法,無一例需要動脈栓塞、輸血等臨床治療。
總之,及早對兒童腎穿刺活檢術后腎周血腫的發生進行預判、監測,重視穿刺術后12h尤其是6h內護理管理,有利于及時采取防治措施,減少傳統護理差錯。

