不同術式治療骨質疏松性椎體壓縮性骨折的療效對比研究
林學揚,朱智奇,劉振華,王德桂,楊建華,饒海軍,高梁斌
骨質疏松性椎體壓縮性骨折(osteoporotic vertebral compression fracture,OVCF)指原發性骨質疏松癥導致骨密度和骨質量下降,骨強度降低,在外力作用下導致的椎體壓縮性骨折[1]。隨著我國人口老齡化趨勢加劇,OVCF的發病率越來越高[2]。椎體成形術(percutaneous vertebroplasty,PVP)、椎體后凸成形術(percutaneous kyphoplasty,PKP)是治療OVCF的常用術式,其療效已被臨床所證實[3-4]。然而,PVP在治療過程中常發生骨水泥滲漏造成嚴重并發癥,PKP術后存在骨水泥滲漏及椎體再骨折等嚴重并發癥[5]。骨填充網袋椎體成形術是針對PVP和PKP的缺陷發展起來的一種新型術式,術中在PKP的基礎上向椎體內置入骨填充網袋,再將骨水泥注入網袋中,利用骨填充網袋的包裹作用減少骨水泥滲漏并加固椎體,達到加固椎體的效果[6]。骨填充網袋椎體成形術治療OVCF的臨床效果滿意,但目前尚缺乏較全面的與PVP和PKP對比的研究,本文采用前瞻性研究法,從圍手術期指標、傷椎恢復情況、Cobb角、疼痛情況、功能恢復情況及并發癥等方面對三種術式的優缺點進行分析,擬探明OVCF的最佳治療術式以期為OVCF的臨床治療提供參考。
臨床資料
1 一般資料
納入標準:(1)經X線片、CT及MRI檢查明確診斷為單個椎體壓縮性骨質;(2)經CT掃描檢查明確診斷為骨質疏松;(3)無椎弓根及后柱骨折、無脊髓損傷或神經壓迫癥狀;(4)具有手術適應證;(5)資料完整,表示愿意積極配合本研究中的所有調查項目。排除標準:(1)病理性骨折患者或手術部位皮膚條件較差;(2)伴嚴重內科疾病、凝血功能障礙;(3)合并全身腫瘤或其他部位局部腫瘤;(4)合并可能影響手術效果的其他部位骨折;(5)骨折至手術時間超過2周;(6)既往有脊柱相關手術史。
2015年3月—2018年2月深圳市龍崗區人民醫院收治OVCF患者225例。采用隨機數字表法及隨機余數分組法將225例患者分為網袋組、PVP組和PKP組,每組75例。網袋組:男性45例,女性30例;年齡52~81歲,平均62.9歲;骨折類型:I型19例,II型38例,III型18例;骨折部位:T109例,T1114例,T1219例,L116例,L27例,L36例,L44例;致傷原因:摔傷31例,道路交通傷40例,高處墜落傷1例,擊打傷3例。PVP組:男性42例,女性33例;年齡54~80歲,平均63.3歲;骨折類型:I型18例,II型37例,III型20例;骨折部位:T108例,T1113例,T1220例,L115例,L28例,L37例,L44例;致傷原因:摔傷33例,道路交通傷41例,擊打傷1例。PKP組:男性46例,女性29例;年齡51~82歲,平均64.8歲;骨折類型:I型20例,II型36例,III型19例;骨折部位:T109例,T1114例,T1220例,L116例,L26例,L36例,L44例;致傷原因:摔傷29例,道路交通傷44例,高處墜落傷2例。三組一般資料比較差異無統計學意義(P>0.05)。研究獲深圳市龍崗區人民醫院倫理委員會審核批準。
2 治療方法
PVP組:患者取俯臥位腹部稍墊高,牽引復位后取克氏針2枚,采用十字交叉法固定于患者腰背部,采用C型臂X線機透視定位傷椎目標位置,做好標記后常規消毒鋪巾,采用局部浸潤麻醉機椎弓根附件麻醉,麻醉滿意后將注射器針頭留置于皮下,在C型臂X線機透視下利用該針頭定位目標位置,定位點即穿刺點。利用穿刺針頭常規穿刺,控制穿刺針的外展角使穿刺針至椎體中央,透視顯示穿刺針經過椎弓根到達傷椎前1/3處后停止進針,工作通道建立后將調制好的高黏度骨水泥經推注器緩慢注入椎體,骨水泥注入過程中C型臂X線機透視觀察防止骨水泥滲漏。退針后對皮膚進行常規消毒并敷以無菌敷料結束手術,無需縫合。
PKP組:PKP組術前準備及工作通道的建立方法同PVP組。工作通道建立后,放置球囊擴張器,常規進行傷椎擴張操作,C型臂X線機透視下觀察擴張滿意,保持壓力穩定3min后取出球囊擴張器并將調制好的骨水泥注入傷椎內,骨水泥注入過程中采用C型臂X線機透視觀察,防止骨水泥滲漏。之后其他操作同PVP組。
網袋組:工作通道建立方法及之前的操作方法同PKP組。工作通道建立后沿著工作通道將骨鉆刺入椎體內,鉆頭尖達到椎體前壁2~3mm處拔出骨鉆,置入擴張矯形器。順時針緩慢轉動擴張手輪,擴張復位椎體,逆時針旋轉恢復初始位置,然后轉動手柄30°,重復直至共轉動180°,退出擴張矯形器后,置入骨填充網袋(Mesh-Hold,山東冠龍醫療用品有限公司),注入骨水泥,骨水泥注入過程中緩慢旋轉螺旋推進器以獲得骨水泥與組織嵌合,骨水泥注入過程中采用C型臂X線機透視密切觀察,嚴防骨水泥滲漏。
3 術后處理及隨訪
三組患者均由同一組醫師制定同樣的康復方案進行康復治療。術后對所有患者進行隨訪,患者每3個月回院復查1次,至少隨訪12個月。
4 觀察指標
(1)記錄比較三組手術時間、切口長度、骨水泥用量、術后下地時間。(2)于術前、術后3d、術后6個月、術后12個月采用正側位X線片檢查測量傷椎前緣高度。(3)于術前、術后3d、術后6個月、術后12個月采用正側位X線片檢查測量矢狀位后凸Cobb角,測量標準參照Phillips測量法。(4)于術前、術后3d、術后6個月、術后12個月采用疼痛視覺模擬量表(visual analogue scale,VAS)評分法和Oswestry功能障礙指數(oswestry disability index,ODI)評估患者的疼痛程度和功能恢復情況,VAS評分共0~10分,得分越高表明疼痛程度越重。ODI評分0~50分,得分越高,功能障礙程度越嚴重。(5)比較三組術后12個月內并發癥的發生率。
5 統計學分析
結 果
1 病例脫落情況及典型病例
PVP組病例脫落3例,其中1例術后第6個月失訪,2例第12個月失訪;PKP組病例脫落2例,其中1例術后第6個月失訪,1例第9個月失訪;網袋組病例脫落4例,第6、第9個月各失訪1例,第12個月失訪2例。典型病例見圖1。
2 三組圍手術期指標比較
手術時間PVP組短于PKP組和網袋組(P<0.05),但PKP組與網袋組比較差異無統計學意義(P>0.05);三組切口長度、骨水泥用量、術后下地時間等圍手術期指標比較差異無統計學意義(P>0.05)。見表1。
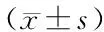
表1 三組圍手術期指標比較
3 三組傷椎前緣高度比較
術前、術后3d、術后6個月、術后12個月三組傷椎前緣高度比較差異無統計學意義(P>0.05);三組術后3d、術后6個月、術后12個月傷椎前緣高度較術前明顯增加(P<0.05)。見表2。
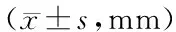
表2 三組傷椎前緣高度比較
4 三組矢狀位后凸Cobb角比較
三組術前矢狀位后凸Cobb角比較差異無統計學意義(P>0.05);術后3d、術后6個月、術后12個月三組矢狀位后凸Cobb角小于術前(P<0.05);術后3d、術后6個月、術后12個月PKP組和網袋組矢狀位后凸Cobb角小于PVP組(P<0.05),但PKP組與網袋組比較差異無統計學意義(P>0.05)。見表3。
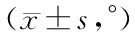
表3 三組矢狀位后凸Cobb角比較
5 三組VAS評分比較
三組術前VAS評分比較差異無統計學意義(P>0.05);術后3d、術后6個月、術后12個月三組VAS評分低于術前(P<0.05);術后3d、術后6個月、術后12個月網袋組VAS評分低于PVP組和PKP組(P<0.05),但PKP組與PVP組比較差異無統計學意義(P>0.05)。見表4。
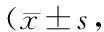
表4 三組VAS評分比較分)
6 三組ODI評分比較
三組術前ODI評分比較差異無統計學意義(P>0.05);術后3d、術后6個月、術后12個月三組ODI評分低于術前(P<0.05);術后3d、術后6個月、術后12個月網袋組ODI評分低于PVP組和PKP組(P<0.05),但PKP組與PVP組比較差異無統計學意義(P>0.05)。見表5。
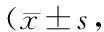
表5 三組ODI評分比較分)
7 并發癥發生率比較
隨訪期間內,PVP組共有14例發生并發癥,其中椎體再骨折6例,骨水泥滲漏8例,并發癥發生率為19.44%(14/72); PKP組共有11例發生并發癥,其中椎體再骨折6例,骨水泥滲漏5例,并發癥發生率為15.07%(11/73);網袋組有6例發生并發癥,其中椎體再骨折5例,骨水泥滲漏1例,并發癥發生率為8.45%(6/71)。并發癥的發生率PVP組與PKP組比較,差異無統計學意義(χ2=0.436,P=0.509),但網袋組低于PVP組和PKP組,三組比較差異有統計學意義(χ2=3.829,P=0.045)。PVP組8例骨水泥滲漏患者中,骨折類型:II型3例,III型5例;骨折部位:T112例,T121例,L12例,L23例。PKP組5例骨水泥滲漏患者中,骨折類型:II型2例,III型3例;骨折部位:T111例,T121例,L11例,L22例。網袋組骨折類型為II型,骨折部位為T12。
討 論
OVCF是一種嚴重性骨折,除骨折本身的危害外,可壓迫脊髓引起脊髓功能障礙,增加心腦血管疾病的發生風險,且患者發生OVCF后的長期臥床可能導致感染、壓瘡和深靜脈血栓等多種并發癥,嚴重威脅患者的身心健康[7-8]。目前,PVP、PKP是治療OVCF的首選術式,在治療OVCF中療效較滿意[9]。然而,越來越多的學者研究[10-11]發現,PVP或PKP治療OVCF中,骨水泥滲漏發生率高,嚴重影響治療效果。骨填充網袋椎體成形術是一種新型的椎體成形術,相對與PKP而言,該術式采用聚對苯二甲酸類塑料制成表面布滿微孔的可吸收網袋,骨水泥可從網袋的孔眼滲出并嵌入骨小梁中,從而大幅度降低骨水泥滲漏發生率,達到“疏而不漏”的效果,有利于增強椎體的強度、穩定性和抗剪切能力[12]。
本研究發現,三組圍手術期指標比較差異無統計學意義,但PVP組手術時間短于PKP組和網袋組,分析其原因是PVP手術操作簡單,術中透視次數少。這表明,在OVCF治療中,PVP術治療手術時間更短,適宜手術耐受性較差的患者。唐沖等[13]的研究顯示,PVP手術時間短于PKP,本研究與其基本一致。三組術后各觀測時間點傷椎前緣高度較術前明顯增加,說明三種術式均可獲得良好的傷椎高度,療效均滿意。另有研究[14]表明,雖然三種術式均可獲得良好的傷椎高度,但骨填充網袋椎體成形術效果更佳,與本研究略有差異,其原因可能是病例差異或樣本含量差異造成的。PKP組與網袋組比較差異無統計學意義,其原因可能是PKP和骨填充網袋椎體成形術通過擴張球囊和網袋使塌陷的椎體復位,能更好地恢復脊柱矢狀面力線使移位的中心后移,從而使這兩種術式能更好地矯正椎體后凸畸形,而PKP和骨填充網袋椎體成形術在擴張球囊或網袋方面的效果類似,使得二者術后矢狀位后凸Cobb角差異不明顯。術后3d三組VAS評分、ODI評分低于術前,說明三種術式均可快速有效緩解患者的疼痛,獲得較滿意的活動功能。PVP和PKP治療OVCF術后患者疼痛程度及活動功能已被臨床所證實[15],PVP與PKP的止痛機制可能與骨水泥的穩定及支撐作用有關,骨水泥在傷處變形形成凝固的團塊,糾正脊柱畸形,彌補骨折導致的支撐力降低,避免了因擠壓、摩擦神經根而產生疼痛;另外,骨水泥凝固時釋放的熱量會損毀神經末梢,能有效降低疼痛感。骨填充網袋椎體成形術效果更佳的原因可能是:其一,網袋設計允許骨水泥滲漏出網袋表面,使之與周圍骨組織緊密錨合,獲得良好的椎體快速穩定,減輕疼痛;其二,骨填充網袋椎體成形術通過擴張矯形器擴張復位椎體后放置網袋,通過注射骨水泥使網袋膨脹,網袋可以包裹住絕大部分骨水泥,有效避免了骨水泥無序滲漏,降低了骨水泥無序滲漏帶來的疼痛及對活動功能的影響。
從手術安全性方面看:骨填充網袋椎體成形術并發癥的發生率低于PVP組和PKP組,說明骨填充網袋椎體成形術治療OVCF可有效降低并發癥的發生率,安全性良好,與王孝林等[16]的研究基本一致。其原因可能是:(1)骨填充網袋椎體成形術中所用的網袋由聚對苯二甲酸乙二酯組成,具有組織相容性良好的特點,在椎體內使用對患者骨細胞生長無明顯的影響[17-18];(2)骨水泥可通過網袋上的小孔滲入骨小梁間隙,促使絞鎖結構的形成,提高穩定性的同時也能有效預防骨水泥滲漏[19]。從PVP組與PKP組骨水泥滲漏患者的骨折類型與骨折部位看,兩組發生骨水泥滲漏患者的骨折部位及骨折分型相近,推斷兩組骨水泥滲漏發生率差異不是由于骨折嚴重程度及骨折部位導致的,而其決定因素是手術方式。
綜上所述,三種術式治療OVCF均可獲得良好效果,其中骨填充網袋椎體成形術在術后快速緩解患者疼痛、活動功能恢復和降低并發癥發生率方面獨具優勢,特別是降低骨水泥滲漏方面的作用更值得青睞。

