吞咽訓練對社區腦卒中吞咽障礙患者吞咽功能及康復預后的影響
鄧彬 陳艷 歐秀君 陶陶
腦卒中是臨床導致人類死亡的重要危險因素,然而大部分卒中患者卻不是因卒中死亡,而是因為該疾病的并發癥而死亡[1]。研究表明腦卒中患者約50%伴有不同程度的吞咽功能障礙[2,3]。因患者存在吞咽障礙常常導致誤吸而造成肺部感染,癥狀嚴重時可能會引起窒息,從而影響患者康復[4,5]。同時很多患者伴隨免疫功能低下與營養不良,更容易引發肺部感染。通常肺炎的起病大多比較隱匿,不具備典型的臨床癥狀,診斷率較低,很難取得理想的療效,因此,就需要采取有效的預防措施[6]。很多患者使用鼻飼管灌注食物,這難以保證足夠的營養需求,常常并發電解質紊亂、營養不良,也對患者的吞咽功能恢復不利[7],降低患者日常生活活動能力。當前研究表明,針對吞咽障礙的評估和康復,三甲醫院及專科醫院康復是遠遠不夠的,積極有效的早期康復訓練難以得到有效的延續,導致功能康復方面沒有達到預期的效果,還需要社區康復醫護人員、營養師等多專業人員緊密配合與共同參與[8,9]。社區康復通過結合患者、社區及醫護人員的實際情況,為患者制定個體化的社區系統訓練方案,能保證康復訓練順利進行,使早期康復訓練得以延續,患者可以取得不錯的訓練效果[10,11]。本文具體探討了吞咽訓練對腦卒中吞咽障礙患者吞咽功能及康復預后的影響,以期促進患者康復并提高其生活質量,報道如下。
1 資料與方法
1.1 一般資料 采用前瞻性對照研究方法選取2017年2月到2018年1月在廣州醫科大學附屬第二醫院社區中心住院腦卒中吞咽障礙患者80例。根據干預方法的不同分為觀察組50例與對照組30例,2組患者的年齡、性別比、原發疾病、病程、吞咽障礙程度等比較差異無統計學意義(P>0.05)。見表1。

表1 2組一般資料比較
1.2 納入與排除標準
1.2.1 納入標準:①意識清醒,生命體征平穩;符合腦卒中的診斷標準,且經顱腦CT或MRI掃描證實為腦卒中;②采用洼田氏飲水試驗方法評估確認有不同程度吞咽障礙存在[1],篩選Ⅱ級以上吞咽障礙患者;③入組時沒有出現肺部感染及發熱等;臨床資料完整;④無嚴重言語及認知障礙,能理解及配合完成治療,簡易精神狀態評價量表(MMSE)評分>21分;⑤每個患者都了解此次研究并自愿簽訂同意書;⑥此次研究得到倫理委員會的批準。
1.2.2 排除標準:①存在認知障礙的患者,或是不能配合治療者;②妊娠與哺乳期女性;③合并嚴重的心、肺、肝、腎功能不全患者;④患頭頸部腫瘤、食管腫瘤等影響吞咽功能的疾病。
1.3 康復干預方法 2組均給予常規護理及常規處理:予控制血壓,保護腦神經功能等,腦梗死患者加用拜阿司匹林抗血小板聚集。
1.3.1 對照組:健康宣教、康復護理與吞咽訓練指導。包括:向患者普及腦卒中后吞咽障礙的相關知識,讓患者了解自身病情,建立康復信心。根據患者的吞咽情況,指導喂食體位,食物性狀先易后難,選擇密度均勻,粘度大不易松散的食物,一口量先從少量開始,必須留置胃管者建議留置,并在進食中反復吞咽動作訓即每次進食吞咽完再做幾次空吞咽動作。指導做鼓腮、咬合動作,鍛煉面部肌肉,2次/d,5~10次為1個療程。
1.3.2 觀察組:在對照組基礎上,每日進行1次吞咽康復治療,具體措施如下:①口腔感覺刺激訓練:用冰凍棉簽(或加檸檬酸)刺激口腔黏膜、軟腭、咽壁、舌等,刺激3~5 s/次,休息3~5 s,10 min/組,2組/d,10 d/療程;②口腔運動訓練:口腔器官運動體操或使用吞咽訓練工具,訓練下頜、面、頰、唇、舌、軟腭的活動度、力量和協調,15 min/組,2組/d,10 d/療程;③吞咽電刺激:用Vitalstim治療儀或吞咽障礙診治儀,刺激吞咽肌群,提高吞咽肌力,促進吞咽啟動和喉上抬,20~30 min/次,1次/d,10 d/療程。
1.4 觀察指標 (1)肺部感染發生率:肺部感染診斷標準:患者住院期間出現以下至少兩種臨床癥狀和一項實驗室檢查異常即可診斷:①發熱(體溫>38.5℃);②呼吸道膿性分泌物;③新出現低氧血癥(動脈血氧分壓<70 mm Hg或比患者基礎動脈血氧分壓降低10 mm Hg);④細菌涂片或者痰培養發現致病菌;⑤白細胞計數>10×109/L;⑥胸部CT或者X線檢查發現肺部新的滲出病變。肺部感染發生率=肺部感染發生人次/本組患者人數。(2)營養狀況:采用血清前白蛋白(PA)、白蛋白(ALB)含量評估患者營養狀況。所有患者在吞咽治療前后抽取空腹靜脈血3~5 ml,抗凝后4℃離心(3 000 r/min)5~10 min,取上層血清,采用生化分析法測定血清PA、ALB含量。(3)日常生活活動能力:采用Barthel指數評定量表評估患者日常生活活動能力。所有患者在吞咽治療前后采用Barthel指數進行日常生活能力的評定,當分數越高,就表示患者具備越強的生活能力。
1.5 吞咽功能療效標準 觀察臨床患者進食與嗆咳情況顯效:患者能正常吞咽普食,無發生嗆咳;有效:患者能進食流食或者半流食,且偶爾發生嗆咳;無效:沒有達到以上標準,或是癥狀更加嚴重。總有效率(%)=(顯效+有效)/總例數×100%[3]。
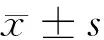
2 結果
2.1 2組總有效率比較 觀察組總有效率為98.0%,對照組為73.3%,觀察組顯著高于對照組(P<0.05)。見表2。

表2 2組治療吞咽功能康復總有效率比較 例
2.2 2組肺部感染率比較 所有患者在康復期間無死亡發生,觀察組與對照組的肺部感染率分別為0和13.3%,觀察組顯著低于對照組(P<0.05)。見表3。

表3 2組肺部感染率比較
2.3 營養狀態比較 康復后2組的血清ALB與PA水平都顯著高于康復前(P<0.05),且觀察組顯著高于對照組(P<0.05)。見表4。
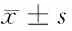
表4 2組康復前后的血清ALB與PA水平比較
2.4 日常生活活動能力比較 康復后2組的Barthel評分都顯著高于康復前(54.32±9.24分和48.20±8.19分 vs 33.56±7.29分和33.10±8.15分)(P<0.05),觀察組也顯著高于對照組(P<0.05)。見表5。
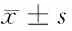
表5 2組康復前后生活能力比較 分,
3 討論
腦卒中吞咽障礙是由于延髓吞咽中樞受損引起的真性球麻痹和假性延髓麻痹,多與上運動神經元喪失支配功能有關[12]。吞咽功能障礙患者常合并肺炎等并發癥,是導致患者日常生活能力下降、病死率上升的重要因素之一[13]。本研究中社區對吞咽障礙的康復方式主要有控制危險因素、康復護理指導、基礎訓練(口腔感覺訓練、口腔運動訓練)以及物理治療。觀察組中顯效45例、有效4例、無效1例,對照組顯效10例、有效12例、無效8例;觀察組與對照組的總有效率分別為98.0%和73.3%,觀察組顯著高于對照組(P<0.05)。結果發現經過社區的康復訓練,均可以改善患者吞咽功能,且觀察組改善效果明顯高于常規治療組。可見腦卒中后吞咽障礙患者規范有效的延續社區吞咽康復訓練可有效改善患者吞咽功能。
有研究認為,腦卒中吞咽障礙患者的所有死因中,肺炎占據的比例為35.0%,而且腦卒中繼發肺炎患者其病死率達到無肺炎患者的3倍左右[14]。尤其是腦卒中患者的年齡通常較大,自身還伴有一些基礎疾病,這就要求患者長期臥床,極大增加了發生肺炎的幾率,使得患者病死率顯著提升[15]。當患者存在呼吸道疾病,則機體呼吸道的環境就會發生變動,降低了呼吸道的清除能力與防御能力,極易引發肺炎[16]。目前對于腦卒中吞咽障礙,三甲及專科醫院不能滿足患者康復的需求,不能保證康復的有效延續。社區康復讓社區醫護人員始終參與到患者的康復過程中,既要幫助患者及家人掌握正確的訓練方法,同時也要配合患者順利開展康復訓練,確保訓練的有效實施,幫助患者獲得較好的康復訓練效果[17]。本研究顯示觀察組與對照組的肺部感染率分別為0和13.3%,觀察組顯著低于對照組(P<0.05)。說明積極有效的社區康復訓練明顯降低肺部感染發生率。同時社區康復使得醫護人員有計劃性地督促、指導患者進行循序漸進的康復功能訓練,還可隨時監控可能出現的肺炎,并通過多種途徑綜合預防和減少其發生。并且還可以耐心指導和培訓患者及其家屬主動參與康復訓練,使護患關系更加融洽,共同努力,促進患者的康復[18]。
部分腦卒中吞咽障礙患者還需要實施鼻飼法為患者提供營養支持,保證營養的充足攝入[19]。但是長期鼻飼會導致黏膜潰瘍和出血等相關并發癥,不利于改善患者的營養狀況,為此對于康復的要求比較高[20]。本研究顯示治療后觀察組與對照組的血清ALB與PA水平都顯著高于康復前(P<0.05),且觀察組顯著高于對照組(P<0.05)。從機制上分析,社區康復以時間為橫軸,以基礎護理、專科護理及制定個性化康復模式等內容為縱軸,促使患者進食時吞咽功能密切配合,提高吞咽反射的靈活性,保證患者及時得到足夠的營養補充[21]。由此可見在社區康復中合理的指導患者進行吞咽訓練非常有必要,便于吞咽功能的恢復[22],改善營養狀態,降低不良預后風險。
吞咽障礙的康復治療促使患者恢復日常生活能力,需要醫護人員盡早對其進行康復訓練[23]。本研究顯示治療后2組的Barthel評分都顯著高于康復前(P<0.05),且觀察組顯著高于對照組(P<0.05)。經過吞咽功能康復指導及治療,2組患者的日常生活能力較治療前均有不同程度的提高,日常生活能力隨著功能障礙的恢復而改善。可能腦卒中后損傷的中樞神經系統存在代償及功能重組的自然恢復能力,故對照組日常生活能力也在一定程度上提高;但觀察組經過規范的社區康復治療后日常生活能力的提高較對照組明顯,可能與以下幾個因素有關:規范的社區康復治療使患者康復得以延續,促進大腦及功能重組,改善患者功能障礙,提高其日常生活能力;吞咽功能的改善,建立了患者對康復的信心,提高康復訓練的依從性,并且并發癥減少,保證了康復訓練的有效時間;有利于患者攝入足夠的營養,保證了康復訓練的體力,促進機體功能的康復,提高其日常生活能力。
社區康復為患者制定個體化吞咽障礙康復訓練方案,滿足患者康復延續性治療的需求,使患者在醫院-社區-家庭3個層面都能得到連貫的康復訓練,確保了患者康復訓練的效果[24,25]。因此,發展社區康復是非常重要的,社區康復是腦卒中吞咽障礙患者康復治療的延續。

