聯合檢查血清抗PLA2R、CysC和TNF對特發性膜性腎病患者的預后價值研究
李友河 薛志強 曾石養 李小芽 何清桃
膜性腎病為腎病綜合征的常見病因,而膜性腎病中大部分為特發性膜性腎病(Idiopathic membranous nephropathy,IMN)[1]。IMN的治療方法多樣,但部分患者療效欠佳,預后較差,仍需改善[2]。IMN的發生發展與多個基因相關,其中M型磷脂酶A2受體(anti-m phospholipase A2 receptor,PLA2R)是與IMN密切相關基因[3]。胱抑素C(CysC)已被證實與多種腎臟疾病密切相關[4]。張書鋒等[5]研究證實腫瘤壞死因子(TNF)參與特發性膜性腎病患兒腎功能損傷的過程。因此,抗PLA2R、CysC和TNF均可能與IMN密切相關,可用于其病情發展狀況評估以指導干預,因此,本研究檢測IMN患者的血清抗PLA2R、CysC和TNF-α水平并分析其與病情指標以及預后的關系,旨在為IMN患者病情和預后的評估干預提供指導,以期改善療效和預后。
1 資料與方法
1.1 一般資料 選取2015年1月至2017年3月佛岡縣人民醫院和廣州醫科大學第六附屬醫院收治的IMN患者50例為IMN組,并以同期健康查體志愿者30例為對照組。IMN組共納入特發性膜性腎病患者50例,病程3個月~7年,平均病程(2.55±0.78)年。2組基線資料比較差異均無統計學意義(P>0.05),具有可比性。研究符合倫理學標準,所有研究對象在入組前簽署了知情同意書。見表1。
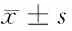
表1 2組基線資料比較
1.2 納入與排除標準
1.2.1 納入標準:IMN組患者均符合《中國腎臟病學》2008年第1版中特發性膜性腎病診斷標準[6],尿蛋白定量>3.5 g/L,血清白蛋白水平<30 g/L,可伴水腫,腎組織活檢為膜性腎病,2組性別不限,年齡≥18歲。
1.2.2 排除標準:排除糖尿病、系統性紅包狼瘡等其他疾病引發的繼發性腎病、高度水腫需性單純超濾脫水患者、合并心臟疾病、腦血管疾病、感染性疾病、惡性腫瘤等患者、孕期、哺乳期患者或合并精神異常者。
1.3 治療方法 常規進行水腫、血壓、血糖控制、潑尼松(0.5~1 mg·kg-1·d-1,廠家:浙江仙琚制藥股份有限公司,劑型:片劑,規格:5 mg×100 s)、環孢素(50 mg,2次/d,華北制藥股份有限公司;劑型:膠囊劑;規格:25 mg)連續治療6個月。
1.4 觀察指標和檢測方法 分別在患者治療前以及治療6個月取空腹肘靜脈血5 ml檢測血清血清肌酐、抗PLA2R、CysC和TNF-α水平,將獲得的血液標本常規進行離心處理后取血清冷藏待測,測定時取10 μl血樣按1∶100稀釋,分別加入相應ELISA試劑至96微孔板,設立陰性對照,20℃孵育30 min,洗去反應液后加入相應的IgG抗體孵育30 min,每孔加入底物100 μl 孵育15 min后終止反應,采用美國Bio-Rad 680酶標儀讀取各孔吸光度,酶標儀波長450 nm,參考波長630 nm,制作標準曲線,根據標準曲線和樣本吸光度計算樣本濃度。治療前以及治療6個月及門診隨訪至少1年期間對腎小球濾過率(GFR)水平進行檢測,GFR的檢測采用腎動態顯像(Gates)法[7],統計IMN組隨訪至少1年終末期腎病(GFR<15 ml·min-1·1.73 m-2)發生率。
2 結果
2.1 2組血清肌酐、抗PLA2R、CysC和TNF-α水平及GFR比較 與對照組比較,IMN組干預前患者血清肌酐、抗PLA2R、CysC和TNF-α水平升高,GFR則降低,差異有統計學意義(P<0.05)。與干預前比較,IMN組干預6個月血清肌酐、抗PLA2R、CysC和TNF-α水平降低,GFR則升高,差異有統計學意義(P<0.05)。見表2。
2.2 IMN組預后分析 IMN組隨訪至少1年,隨訪期間50例IMN患者中共有9例患者發展為終末期腎病,其終末期腎病發生率為18.00%(9/50)。
2.3 IMN組不同預后血清肌酐、抗PLA2R、CysC和TNF-α水平以及GFR比較 與IMN組無終末期腎病患者比較,出現終末期腎病患者血清肌酐、抗PLA2R、CysC和TNF-α水平升高,GFR則降低,差異有統計學意義(P<0.05)。見表3。
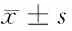
表2 2組血清肌酐、抗PLA2R、CysC和TNF-α水平以及GFR比較
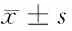
表3 IMN組不同預后血清肌酐、抗PLA2R、CysC和TNF-α水平以及GFR比較
2.4 IMN組血清抗PLA2R、CysC和TNF-α水平、GFR與其血清肌酐以及終末期腎病發生率的關系分析 Spearman相關分析結果顯示,IMN組血清抗PLA2R,CysC和TNF-α水平與其血清肌酐以及終末期腎病發生率均呈正相關(抗PLA2R:r=0.824,0.873;CysC:r=0.815,0.792;TNF-α:r=0.818,0.886,P<0.05),與其GFR則呈負相關(r=-0.819,-0.843,-0.805,P<0.05)。
2.5 聯合檢查血清抗PLA2R,CysC和TNF用于預測特發性膜性腎病患者預后的價值分析 ROC曲線分析聯合檢查血清抗PLA2R,CysC和TNF用于預測特發性膜性腎病患者預后的敏感度、特異度以及準確性均較高。見表4,圖1、2。

表4 聯合檢查血清抗PLA2R、CysC和TNF用于預測特發性膜性腎病患者預后的價值

圖1 聯合檢查干預前血清抗PLA2R,CysC和TNF用于預測特發性膜性腎病患者預后的ROC曲線

圖2 聯合檢查干預6個月血清抗PLA2R,CysC和TNF用于預測特發性膜性腎病患者預后的ROC曲線
3 討論
膜性腎病是成人腎病綜合征的常見病理類型,近年來隨著環境污染加劇以及腎組織活檢技術的不斷發展,膜性腎病的臨床檢出率不斷增加,已成為嚴重影響患者健康的腎病重要類型之一[7]。而在膜性腎病患者中絕大部分為特發性膜性腎病[8]。特發性膜性腎病為自身免疫性疾病,但部分患者療效和較差,仍有待進一步改善[9]。研究結果顯示,經干預,特發性膜性腎病患者血清肌酐水平降低,GFR升高,其病情得以改善,而隨訪至少1年終末期腎病發生率為18%,約1/5的患者在隨訪期間發展為終末期腎病,其預后較差,仍有待改善。
特發性膜性腎病其病因不明,有研究認為其腎小球足細胞存在致病性抗原可促使原位免疫復合物的形成,從而激活補體,基底膜結構以及濾過屏障受損從而引發蛋白尿,導致腎病綜合征的發生[10]。其中PLA2R為腎小球足細胞上的抗原,其參與特發膜性腎病的發生發展,臨床可見大多數的特發膜性腎病患者可出現血清PLA2R表達水平的升高[11]。而Timmermans等[12]研究則發現腎活檢組織血清中抗PLA2R抗體表達水平可對其預后進行預測評估,而其抗體水平出現低水平則更容易出現病情緩解。因此,血清中抗PLA2R抗體表達水平檢測在特發性膜性腎病病情和療效評估中具有一定的臨床意義。CysC參與多種腎臟疾病發生發展[13]。炎癥浸潤是多種腎臟疾病發生發展共同機制,而TNF-α為炎癥評估常用因子之一[14-16]。因此,特發膜性腎病抗PLA2R、CysC和TNF的聯合檢測可能更有利于指導其臨床診治和預后評估,然而目前此方面研究仍較少。
本研究結果顯示,特發性膜性腎病患者血清抗PLA2R、CysC和TNF-α水平均明顯高于健康人群,而隨著治療的進行和患者病情的緩解,其血清抗PLA2R、CysC和TNF-α水平降低,提示抗PLA2R、CysC和TNF于特發膜性腎病患者發生發展相關。且本研究中,出現終末期腎病的特發膜性腎病患者血清肌酐、抗PLA2R、CysC和TNF-α水平升高,GFR則降低,提示其血清抗PLA2R、CysC和TNF-α水平與其預后亦可能相關,進一步的Spearman相關分析結果證實了其血清抗PLA2R、CysC和TNF-α水平與其血清肌酐以及終末期腎病發生率均呈正相關,與其GFR則呈負相關,而ROC曲線分析聯合檢查血清抗PLA2R、CysC和TNF用于預測特發性膜性腎病患者預后的敏感度、特異度以及準確性均較高,三者聯合檢測預測特發性膜性腎病患者預后價值良好,提示血清抗PLA2R、CysC和TNF-α表達水平的檢測可能用于特發性膜性腎病患者病情變化乃至預后的評估預測,改善療效和預后。
綜上所述,特發性膜性腎病患者血清抗PLA2R、CysC和TNF表達水平較高,且與其病情和預后均密切相關,可能用于其病情和預后的準確評估,指導臨床早期進行干預以期改善療效和預后。

