乳腺癌缺氧誘導因子-1α、Ki-67表達與超聲聲像特征的關系
迪拉熱·努爾太,熱娜古力·阿不都熱以木,依馬木,張利
新疆維吾爾自治區人民醫院1超聲科,2普外科,烏魯木齊 830001
乳腺癌是臨床常見的惡性腫瘤,隨病情進展,患者的病死率和致殘率明顯上升[1],且在部分高危人群中,乳腺癌的發病風險可持續上升[2]。乳腺癌的相關基礎研究發現,細胞因子可以在腫瘤細胞生物學特征的改變過程中發揮重要作用。腫瘤相關蛋白的改變,可通過影響腫瘤細胞的浸潤和黏附能力,導致腫瘤細胞增殖調控的異常,最終促進乳腺癌的發生發展。缺氧誘導因子-1α(hypoxia-inducible factor-1α,HIF-1α)表達水平升高,可通過改變腫瘤微環境,加劇腫瘤干細胞的異常增殖,促進乳腺癌的疾病進展[3];Ki-67是增殖相關調控因子,可調控腫瘤細胞核的DNA,能夠明顯促進腫瘤細胞的持續異常分裂,增加腫瘤細胞的異常分化成熟的風險[4]。本研究旨在探討Ki-67、HIF-1α的表達與乳腺癌患者超聲聲像特征的關系,從而進一步闡述乳腺癌的發生機制,現報道如下。
1 資料與方法
1.1 一般資料
選取2017年1月至2018年9月新疆維吾爾自治區人民醫院收治的乳腺癌患者。納入標準:①均符合中華醫學會制定的《中國抗癌協會乳腺癌診治指南與規范(2015版)》中關于乳腺癌的診斷標準[5],均經病理學檢查證實為乳腺癌;②年齡≤65歲;③獲取病理學標本前,患者未接受放化療和免疫學治療;④臨床資料完整。排除標準:①合并精神疾病、免疫系統疾病;②合并肝腎功能損害的患者;③其他部位惡性腫瘤。依據納入和排除標準,本研究共納入110例女性乳腺癌患者,年齡35~65歲,平均年齡為(52.5±10.0)歲;腫瘤直徑為(2.8±0.9)cm;TNM分期:Ⅰ期28例,Ⅱ期34例,Ⅲ期39例,Ⅳ期9例;分化程度:高分化31例,中分化49例,低分化30例。
1.2 檢測方法
1.2.1 超聲檢測方法 采用Logic 906系列超聲檢測儀(美國GE公司)進行檢測,探頭為11 L,探頭頻率設置為6.5 MHz,觀察乳腺癌患者的腫塊大小、位置及邊緣情況,重點觀察毛刺征、腫塊形態、鈣化灶形態和血流顯像分級,血流顯像分級采用Adler分級模式,分為0~1級和2~3級。
1.2.2 免疫組化法檢測Ki-67、HIF-1α蛋白的陽性表達率 取乳腺癌患者的乳腺癌組織,石蠟切片,二甲苯脫臘水化,5%的過氧化氫常溫孵育10 min,采用磷酸鹽緩沖液(phosphate buffered solution,PBS)孵育5 min,蒸餾水沖洗3次,每次5 min,5%的山羊血清抗體封閉10 min,不沖洗。滴加一抗(稀釋濃度為1∶500),4℃冰箱孵育過夜,蒸餾水沖洗3次,每次5 min,滴加生物素標記好的二抗(稀釋濃度為1∶1000),37℃孵育30 min,蒸餾水沖洗3次,每次5 min。滴加二代辣根酶標記的工作液,37℃孵育10 min,蒸餾水沖洗3次,每次5 min,顯色后采用酒精脫水、二甲苯透明、樹膠封片,鏡下觀察。
1.2.3 免疫組化法檢測結果判定 Ki-67蛋白主要定位于細胞質,HIF-1α蛋白主要定位在細胞核,當二者出現黃色、棕黃色、褐色顆粒時,說明為陽性表達。根據細胞的著色程度進行評分:無著色0分,淡黃色染色為1分,棕黃色染色為2分,褐色或黑色染色為3分。根據陽性細胞所占比例進行評分:陽性細胞所占比例≤10%為1分,陽性細胞占比例為11%~50%為2分,陽性細胞所占比例為51%~75%為3分,陽性細胞所占比例>75%為4分。將著色程度評分與陽性細胞所占比例評分相乘:<3分為HIF-1α、Ki-67表達陰性,≥3分為HIF-1α、Ki-67表達陽性。
1.3 統計學方法
采用SPSS 21.0軟件對所有數據進行統計分析,正態分布的計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;計數資料以例數和率(%)表示,組間比較采用χ2檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 乳腺癌組織中Ki-67、HIF-1α蛋白的陽性表達情況
110例乳腺癌患者中,43例患者既存在Ki-67蛋白陽性表達又存在HIF-1α蛋白陽性表達,35例患者僅存在Ki-67蛋白陽性表達,13例患者僅存在HIF-1α蛋白陽性表達,Ki-67、HIF-1α蛋白陰性表達患者共19例。乳腺癌患者乳腺癌組織中Ki-67蛋白的陽性表達率為70.91%(78/110),HIF-1α蛋白的陽性表達率為50.91%(56/110)。
2.2 不同聲像特征乳腺癌患者乳腺癌組織Ki-67、HIF-1α蛋白陽性表達率的比較
不同腫塊直徑、毛刺征情況乳腺癌患者乳腺癌組織中Ki-67蛋白陽性表達率比較,差異均無統計學意義(P>0.05);不同腫塊形態、鈣化灶形態、血流顯像分級乳腺癌患者乳腺癌組織中Ki-67蛋白陽性表達率比較,差異均有統計學意義(P<0.05)。不同腫塊直徑、毛刺征情況、腫塊形態、鈣化灶形態乳腺癌患者乳腺癌組織中HIF-1α蛋白陽性表達率比較,差異均無統計學意義(P>0.05);不同血流顯像分級乳腺癌患者乳腺癌組織中HIF-1α蛋白陽性表達率比較,差異有統計學意義(P<0.05)。(表1)
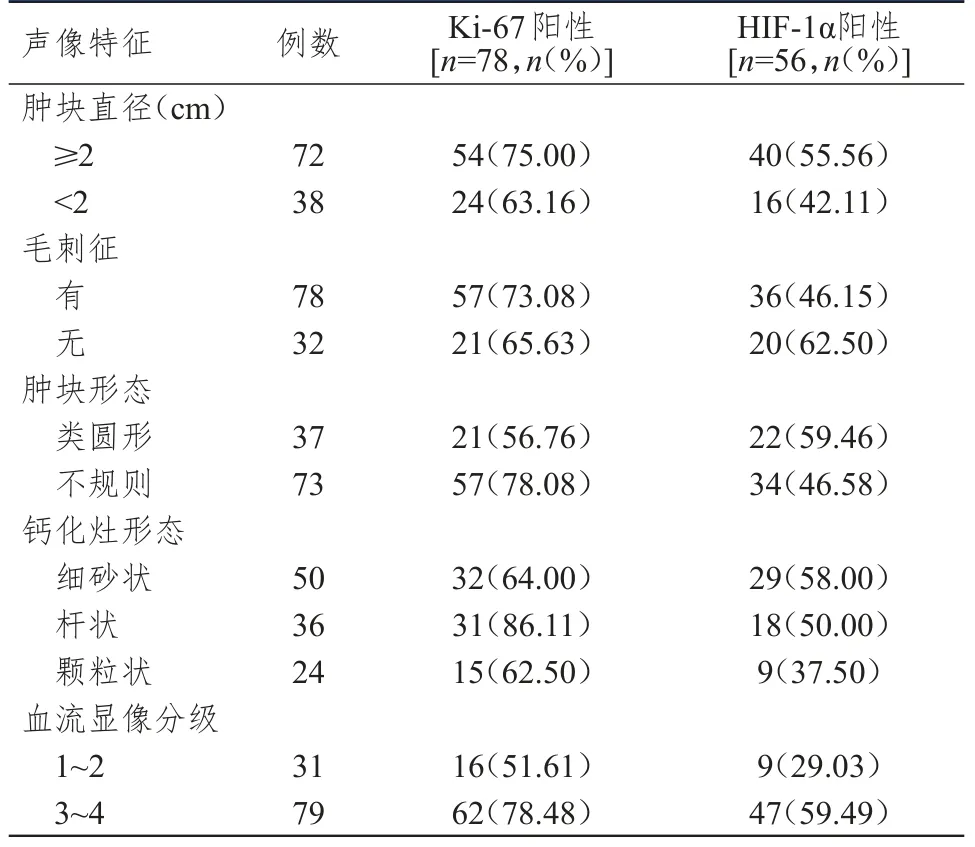
表1 不同聲像特征乳腺癌患者乳腺癌組織中Ki-67、HIF-1α蛋白的陽性表達情況
3 討論
乳腺導管上皮細胞的持續性異常分裂或乳腺癌易感基因(breast cancer susceptibility gene,BRCA)基因的異常突變,均可明顯促進乳腺癌的進展,合并乳腺癌家族史的人群,相關惡性腫瘤的發生風險可進一步上升[6]。乳腺癌患者的總體生存時間較短,治療的總體病情緩解率較低,遠期病死的風險仍然較高[7]。目前,臨床缺乏對于乳腺癌患者影像學評估指標,雖然癌胚抗原(carcinoembryonic antigen,CEA)或糖類抗原 19-9(carbohydrate antigen 19-9,CA19-9)能夠在乳腺癌的病情評估過程中發揮作用,但依靠CEA等指標評估乳腺癌患者影像學特征的靈敏度較低,其對乳腺癌超聲影像特征評估的一致性不足40%[8]。本研究探討HIF-1α、Ki-67的表達與乳腺癌患者超聲影像特征的關系,進一步充實了乳腺癌患者影像學特征的檢測靈敏度,從而能夠進一步深入揭示乳腺癌的發生機制。
HIF-1α是缺氧誘導因子,可能夠通過誘導腫瘤細胞的異常分裂,促進乳腺導管上皮細胞的異常增殖,最終促進乳腺癌的疾病進展。基礎領域的研究也證實,HIF-1α表達上調還可改變乳腺癌腫瘤干細胞特征,導致腫瘤干細胞發生持續性自我增殖[9]。Ki-67是細胞核增殖相關抗原,可激活腫瘤細胞核上游轉錄基因,提高腫瘤細胞紡錘體或細胞器的合成和分裂速度。Ki-67還能夠明顯改變腫瘤細胞的生物學特征,從而改變腫瘤細胞的浸潤和黏附能力,促進腫瘤細胞上皮-間充質轉化[10-11]。目前的研究多探討Ki-67的表達與乳腺癌的關系,結果發現,發生遠處轉移的乳腺癌患者Ki-67的表達水平明顯升高[12],但缺乏HIF-1α、Ki-67蛋白的表達與乳腺癌腫塊性質或血流分級的關系研究。
本研究結果顯示,不同腫塊直徑、毛刺征情況乳腺癌患者乳腺癌組織中Ki-67蛋白陽性表達率比較,差異均無統計學意義(P>0.05),表明毛刺樣改變與Ki-67的表達無明顯的關系。但不規則腫塊、桿狀鈣化灶、3~4級血流顯像分級的乳腺癌患者乳腺癌組織中Ki-67蛋白陽性表達率高于類圓形腫塊、細沙狀或顆粒狀鈣化灶、1~2級血流顯像分級的患者,差異均有統計學意義(P<0.05)。表明Ki-67的表達與乳腺癌患者的超聲影像特征密切相關,這主要由于Ki-67表達水平升高,可通過提高腫瘤細胞的增殖不規律性,增加了腫塊形態的不規則性;且由于Ki-67對乳腺導管上皮細胞浸潤的影響,導致了腫塊中間腫瘤細胞的異常鈣化,促進了鈣化腫瘤細胞的黏附和桿狀黏附作用,最終促進了桿狀鈣化灶的發生;而Ki-67陽性表達率較高的乳腺癌患者血流分級較高,這主要由于Ki-67表達水平升高,能夠通過誘導新生血管內皮細胞生成,增加了腫瘤血流灌注的分支數量和血流量,從而導致血流分級的上升。劉淳等[13]研究結果顯示,在具有明顯的血流分級上升的乳腺癌患者中,Ki-67的表達陽性率明顯上升,同時在腫塊邊緣不規則或具有明顯不典型鈣化灶的患者中,Ki-67的表達陽性率可持續上升。本研究結果顯示,3~4級血流顯像分級乳腺癌患者乳腺癌組織中HIF-1α的陽性表達率高于1~2級血流顯像分級的患者,差異有統計學意義(P<0.05)。這主要是因為HIF-1α誘導的缺氧環境,能夠明顯促進腫瘤新生血管生成和腫瘤血管的重塑性改變,最終促進血流分級的上升[14-15]。本研究并未發現HIF-1α的表達與腫塊形態或鈣化灶特征的關系,表明HIF-1α的表達與乳腺癌患者的一般性腫塊特征并無明確的關系。
綜上所述,乳腺癌患者乳腺癌組織中HIF-1α的表達可能與血流顯像分級有關,Ki-67的表達可能與腫塊形態、鈣化灶形態及血流顯像分級有關。

