吉西他濱聯合白細胞介素-2灌注化療對非肌層浸潤性膀胱癌患者術后復發的預防效果
蔡振,吳明震,孟宏乾
1上海市普陀區利群醫院泌尿外科,上海 200333
2上海長海醫院全科醫學科,上海 200433
非肌層浸潤性膀胱癌(non-muscle invasive bladder cancer,NMIBC)亦稱為淺表性膀胱癌,約占所有原發性膀胱癌的70%,臨床多通過經尿道膀胱腫瘤電切術治療,但術后若不及時采取進一步的有效干預,復發和轉移性較高,而約40%復發腫瘤患者的浸潤能力及惡性程度明顯增強,嚴重影響了患者的預后[1]。
輔助化療是抑制NMIBC患者術后復發和轉移的重要方法,但不同患者對化療藥物的耐受和敏感程度不同,選擇合適的灌注藥物對提高輔助化療的療效尤為重要[2-3]。相關研究提示,免疫功能是影響藥物療效的重要影響因素,有效激活和提高機體的免疫能力對提高抗腫瘤治療的臨床療效具有重要意義[4]。本研究探討吉西他濱聯合白細胞介素-2(IL-2)灌注化療對NMIBC患者術后復發的預防效果,現報道如下。
1 對象與方法
1.1 研究對象
選取2015年4月至2017年9月在上海市普陀區利群醫院接受經尿道膀胱腫瘤切除術(transurethral resection of bladder tumor,TURBT)治療的134例NMIBC患者。納入標準:①均符合2014版中國膀胱癌診療指南[5]中的相關診斷標準;②術前經膀胱鏡、計算機斷層掃描(CT)檢查,術后經病理學檢查證實為NMIBC;③均在本院接受TURBT手術治療,術后同意接受膀胱灌注治療;④術前未接受放化療。排除標準:①已經發生泌尿系統轉移或遠處轉移;②合并其他部位惡性腫瘤;③合并自身免疫系統、神經系統疾病;④嚴重低血容量;⑤中途退出研究的患者。采用隨機數字表法將134例NMIBC患者分為聯合組和對照組,每組67例,對照組患者TURBT術后接受吉西他濱灌注化療,聯合組患者接受吉西他濱聯合IL-2灌注化療。對照組中男48例,女19例;年齡42~79歲,平均年齡為(61.8±7.6)歲;平均腫瘤數目(3.4±1.5)個;T分期:Ta期36例,T1期31例;分化程度:低分化23例,中分化27例,高分化17例。聯合組中男45例,女22例;年齡44~79歲,平均年齡為(63.2±8.4)歲;平均腫瘤數目(3.6±1.8)個;T分期:Ta期32例,T1期35例;分化程度:低分化19例,中分化28例,高分化20例。兩組患者性別、年齡和T分期等基線特征比較,差異均無統計學意義(P>0.05),具有可比性。本研究經本院倫理委員會批準,所有患者均知情同意并簽署知情同意書。
1.2 治療方法
對照組患者TURBT術后接受吉西他濱灌注化療,術后6 h接受吉西他濱1000 mg灌注,膀胱內保留1 h,并間斷體位變化使膀胱各壁與藥液充分接觸,每周1次,持續給藥8周后改為每月1次,連續使用10個月,共持續治療12個月。聯合組患者在對照組的基礎上聯合IL-2輔助治療,灌注化療后1 h,給予100萬IU的IL-2,肌內注射,隔天1次,8周為1療程,持續治療12個月。
1.3 觀察指標和檢測方法
入院24 h內(化療前)和化療后,晨起空腹臥位抽取肘靜脈血3 ml,抽血前均禁食8 h以上,置于EDTA抗凝真空采血管中,靜置30 min后,3000 r/min離心10 min,分離血清,-80℃冰箱保存,采用流式細胞儀檢測外周血T淋巴細胞細胞水平,包括CD3+、CD4+、CD8+,酶聯免疫吸附測定檢測兩組患者血清可溶性細胞間黏附分子-1(soluble intercellular adhesion molecule-1,sICAM-1)、血管內皮生長因子(vascular endothelial growth factor,VEGF)水平。治療結束后,所有患者電話或門診隨訪2年,每3個月進行1次膀胱鏡復查,比較兩組患者的復發情況和不良反應發生情況。
1.4 統計學方法
采用SPSS 21.0軟件對所有數據進行統計分析,計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;計數資料以例數和率(%)表示,組間比較采用χ2檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 血清sICAM-1、VEGF水平的比較
化療前,兩組患者血清sICAM-1、VEGF水平比較,差異均無統計學意義(P>0.05)。化療后,兩組患者血清sICAM-1、VEGF水平均低于本組化療前,且聯合組患者血清sICAM-1、VEGF水平均低于對照組患者,差異均有統計學意義(P<0.05)。(表1)
表1 化療前后兩組患者血清sICAM-1、VEGF水平比較(±s)
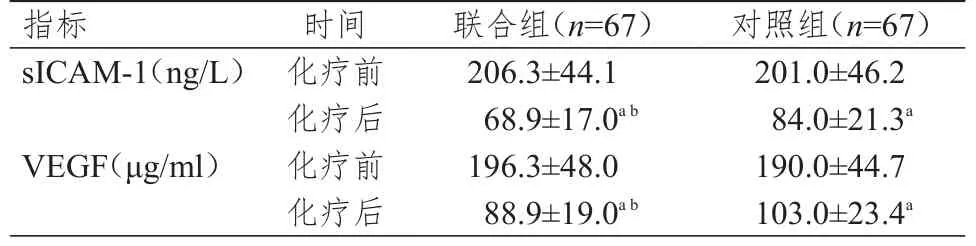
表1 化療前后兩組患者血清sICAM-1、VEGF水平比較(±s)
注:a與本組化療前比較,P<0.05;b與對照組化療后比較,P<0.05
時間化療前化療后化療前化療后指標sICAM-1(ng/L)VEGF(μg/ml)聯合組(n=67)206.3±44.1 68.9±17.0a b 196.3±48.0 88.9±19.0a b對照組(n=67)201.0±46.2 84.0±21.3a 190.0±44.7 103.0±23.4a
2.2 外周血T淋巴細胞水平比較
化療前,兩組患者 CD3+、CD4+、CD8+水平和CD4+/CD8+比較,差異均無統計學意義(P>0.05)。化療后,兩組患者 CD3+、CD4+水平和 CD4+/CD8+均高于本組化療前,CD8+水平均低于本組化療前,且聯合組患者的CD3+、CD4+水平和CD4+/CD8+均高于對照組患者,差異均有統計學意義(P<0.05)。(表2)
2.3 腫瘤復發情況的比較
隨訪2年,聯合組患者的腫瘤復發率為23.88%(16/67),低于對照組患者的40.30%(27/67),差異有統計學意義(χ2=4.144,P=0.042)。
表2 化療前后兩組患者血清外周血T淋巴細胞水平的比較(±s)
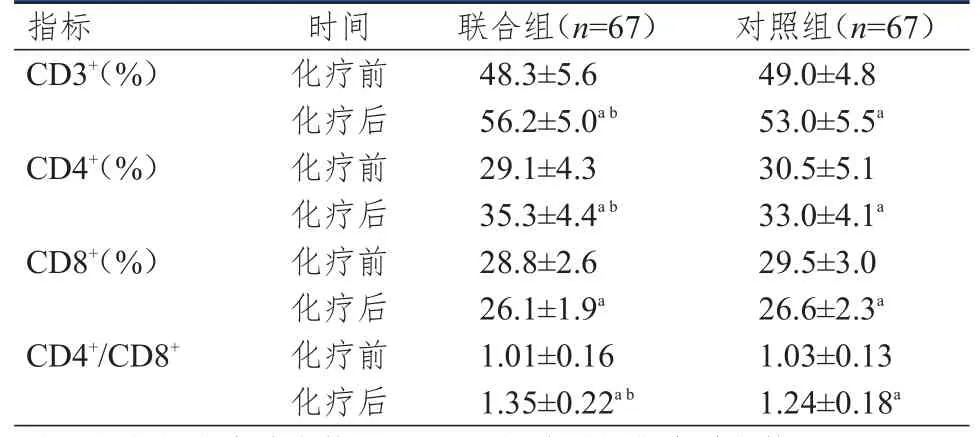
表2 化療前后兩組患者血清外周血T淋巴細胞水平的比較(±s)
注:a與本組化療前比較,P<0.05;b與對照組化療后比較,P<0.05
指標CD3+(%)CD4+(%)CD8+(%)CD4+/CD8+時間化療前化療后化療前化療后化療前化療后化療前化療后聯合組(n=67)48.3±5.6 56.2±5.0a b 29.1±4.3 35.3±4.4a b 28.8±2.6 26.1±1.9a 1.01±0.16 1.35±0.22a b對照組(n=67)49.0±4.8 53.0±5.5a 30.5±5.1 33.0±4.1a 29.5±3.0 26.6±2.3a 1.03±0.13 1.24±0.18a
2.4 不良反應發生情況的比較
聯合組患者的不良反應發生率為17.91%(12/67),與對照組患者的10.45%(7/67)比較,差異無統計學意義(χ2=1.533,P=0.216)。(表3)

表3 兩組患者的不良反應發生情況[n(%)]
3 討論
膀胱癌多發于膀胱黏膜,是泌尿系統最常見的惡性腫瘤,TURBT術是治療分化良好和淺表性的尿路上皮惡性腫瘤的首選方法[6-7]。多項研究結果顯示,由于淺表性膀胱癌多呈多病灶和多中心性生長,約20%的病灶均為復發性病灶并形成浸潤型癌,而化療藥物注入膀胱內部進行輔助化療能夠有效消化術后殘余的腫瘤細胞,抑制術后腫瘤復發及復發腫瘤的浸潤和惡化,改善患者的預后[8-10]。
吉西他濱屬于新型胞嘧啶核苷衍生物,其主要代謝物是在細胞內摻入DNA,于細胞G1/S期發揮作用,還能抑制核苷酸還原酶,降低細胞內脫氧核苷三磷酸酯水平而抑制腫瘤細胞的惡性增殖和浸潤[11-12]。免疫系統是清除惡性腫瘤細胞的重要方向,機體免疫功能障礙時,炎性因子大量釋放形成了慢性炎癥從而降低了免疫殺傷細胞的功能,降低了其對腫瘤細胞的清除能力。IL-2是重要免疫調節因子,現已應用于宮頸癌、腎癌等惡性腫瘤中[13-15]。本研究結果顯示,隨訪2年后,聯合組患者的腫瘤復發率低于對照組,表明與單純吉西他濱灌注治療相比,NMIBC患者TURBT術后采用吉西他濱聯合IL-2灌注化療更有利于降低腫瘤復發率。IL-2可產生活化的CD4+或Th1細胞,通過細胞合成的旁分泌和自分泌抑制靶細胞的形成;此外,IL-2可促進T細胞由G1期進入S期,進而促進T細胞的增殖并活化B細胞,調控免疫應答,加強對腫瘤細胞的殺傷作用,降低膀胱癌的術后復發率[16]。
sICAM-1、VEGF是反映腫瘤細胞清除效果的重要指標。sICAM-1是一類黏附分子免疫球蛋白,可通過調節細胞的正常生理功能,進而在腫瘤的發生、發展、轉移和炎性反應過程中發揮重要作用。相關研究證實,sICAM-1在惡性腫瘤的免疫應答進程中可發揮呈遞作用,其表達在惡性腫瘤中普遍升高[17]。VEGF水平升高提示促血管生長作用加強,由于惡性腫瘤的新生血管較豐富,VEGF水平也較高。本研究結果顯示,化療后,聯合組患者的血清sICAM-1、VEGF水平均低于對照組,CD3+、CD4+水平和CD4+/CD8+均高于對照組患者,表明NMIBC患者術后采用吉西他濱聯合IL-2灌注化療更有利于降低血清腫瘤標志物水平及細胞活力,抑制腫瘤細胞的惡化,這可能與IL-2強化了患者機體的免疫功能有關。研究表明,IL-2具有激活免疫細胞的作用,如增強自然殺傷細胞的殺傷能力并刺激其增殖;此外,IL-2屬于Th1因子,可促進Fas的表達,效應細胞的Fas-L與靶細胞的Fas結合可促進腫瘤細胞凋亡,進而清除腫瘤細胞[18]。本研究結果顯示,兩組患者不良反應發生率比較,差異均無統計學意義(P>0.05)。表明吉西他濱灌注治療聯合IL-2治療NMIBC不會增加不良反應,值得在臨床推廣應用。
綜上所述,吉西他濱聯合IL-2灌注化療可預防NMIBC患者術后復發,可有效調節免疫功能,有助于提高抗腫瘤效果。

