氣道濕化管理在ICU呼吸機輔助通氣患者中的應用效果
張國珺
天津市職業病防治院ICU (天津 300000)
ICU患者主要為危重癥患者,病情相對嚴重且發展較快,多數患者需被給予呼吸機輔助通氣治療。若在患者接受輔助通氣治療時未給予針對性護理干預,易引起呼吸機相關肺炎等并發癥,加重患者病情,甚至危及其生命安全[1]。因此,給予ICU呼吸機輔助通氣患者氣道濕化管理干預尤為重要,可減少并發癥,降低疾病發生風險,對于疾病預后具有重要促進作用[2]。本研究主要探討氣道濕化管理在ICU呼吸機輔助通氣患者中的護理效果,現報道如下。
1 資料與方法
1.1 一般資料
隨機選取2016年3月至2018年3月我院收治的45例ICU呼吸機輔助通氣患者為觀察組,給予氣管濕化管理;選取2018年4至2019年4月收治的45例ICU呼吸機輔助通氣患者為對照組,采取常規護理。對照組男23例,女22例;年齡50~95歲,平均(65.35±5.12)歲。觀察組男24例,女21例;年齡51~94歲,平均(65.61±5.08)歲。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組給予常規護理:密切監測生命體征,幫助患者吸痰、導管護理等;借助支架妥善固定呼吸機螺紋管路,避免氣道管道移位、牽拉,保證呼吸機螺紋管路的通暢性、密閉性,防止呼吸機阻塞、漏氣、松脫及扭曲等情況;同時,需將收集瓶放在管路最低點位置,在幫助翻身、扣背時,要注意預防呼吸回路脫落、收集品倒轉等情況;對患者加強監控和管理,防止意外事件危及患者的生命安全。
觀察組在對照組基礎上給予氣道濕化細節管理。(1)體位護理:合理調整患者體位,將床頭抬高30°~45°,患者取平臥位,盡量保證患者的舒適度,避免因體位不當導致呼吸機相關肺炎;適當調整治療室溫度和濕度,避免引發感染,加重病情。(2)儀器干預:確保濕化裝置能正常工作,并定期檢查濕化器里滅菌注射水量、濕度,合理控制;如果液面在水位線以下,立即打開開關,并加入用水量,保證痰液濕化效果達到最優化。(3)無菌操作:嚴格按照無菌操作原則進行操作,每日更換輸液器、滅菌注射用水;及時清除呼吸機螺紋管、收集瓶內冷凝水,避免冷凝水流向氣道反流引起不良反應;每周更換、消毒呼吸機螺紋管、濕化器,如果濕化器有很多分泌物,需立即更換。
1.3 臨床評價
(1)護理干預后,比較兩組成功脫機率、病死率及風險事件發生率。(2)采用問卷調查的形式對兩組患者及家屬進行護理滿意度調查,分為非常滿意、一般滿意和不滿意,總分100分,90分及以上為非常滿意,60~89分為一般滿意,低于60分為不滿意。(3)評估兩組生命質量,內容包括物質能力、精神能力、心理能力和生理能力4項指標,各項總分均為100分,得分越高表示生命質量越好。
1.4 統計學處理
2 結果
2.1 兩組療效比較
觀察組成功脫機率略高于對照組,而病死率和風險事件發生率略低于對照組,但組間數據差異無統計學意義(P>0.05),見表1。

表1 兩組療效比較 [例(%)]
2.2 兩組護理滿意度比較
觀察組護理滿意度高于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組護理滿意度比較
注:與對照組比較,χ2=13.682,aP=0.000
2.3 兩組生命質量評分比較
觀察組各項生命質量評分均優于對照組,差異有統計學意義(P<0.05),見表3。
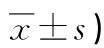
表3 兩組生命質量評分比較 (分,
3 討論
ICU患者病情重,病情發展較快,常見的通氣治療措施為呼吸機輔助通氣治療,但療效往往一般。若患者在通氣治療期間,正常呼吸道生理屏障被破損,將導致氣道濕化效果明顯下降,對于后期疾病治療和預后造成嚴重影響[3]。若此時不加以有效的護理干預,易導致呼吸道分泌物結痂、干燥等,甚至呼吸道阻塞,增加疾病風險,因此,氣道濕化管理至關重要,可減少氣道分泌物黏稠度,有助于排除分泌物、預防呼吸道感染及阻塞[4]。
相對于常規護理而言,氣道濕化管理中給予體位、導管、儀器及無菌護理干預的效果明顯,有助于提高成功脫機率,減少疾病死亡風險;幫助患者采取舒適、安全的體位,既能預防呼吸機相關肺炎,又能提高舒適度;加強呼吸機螺紋管護理,并妥善固定,能預防呼吸機松脫、阻塞等情況,避免氣道管道牽拉,提高治療效果[5];此外,定期對儀器進行檢查,并及時進行消毒處理,確保儀器能正常使用,可確保治療效果;在無菌環境下進行操作,能夠防止儀器被污染和交叉感染等,減少疾病感染風險,對于患者預后具有重要作用[6]。本研究結果顯示,觀察組成功脫機率略高于對照組,而病死率和風險事件發生率則略低于對照組,但組間差異無統計學意義(P>0.05);觀察組護理滿意度高于對照組,生命質量優于對照組,差異均有統計學意義(P<0.05)。
綜上所述,對ICU呼吸機通氣治療患者給予氣道濕化管理護理干預的效果滿意,可降低患者病死率,減少疾病風險,促進護患和諧關系,提高患者生命質量。

