抗血小板聚集藥物治療上消化道出血患者的臨床病癥分析及護理
李 媛,陳昆侖
(鄭州大學第一附屬醫院肝膽胰外科,鄭州 450000)
臨床發現抗血小板聚集藥物對血栓栓塞病變具有較好的臨床療效和積極的預防作用。對于因急性冠脈綜合征接受搭橋手術或植入支架手術的患者,通常予以抗血小板聯合用藥治療[1]。但若患者有肺部栓塞、心房顫動、短暫性腦缺血等癥,抗血小板聚集藥物會增加患者上消化道出血幾率,長期服用可對胃、十二指腸黏膜造成損傷,引發胃、十二指腸潰瘍,臨床分級護理可降低復發風險。因此,探究抗血小板聚集藥物對血栓栓塞性疾病患者上消化道出血的影響及護理方式具有重要的臨床價值[2]。本研究選擇2019年4月~2020年1月在我院就診的血栓栓塞性病變所致上消化道出血患者,探討抗血小板聚集藥物對患者上消化道出血的影響和護理方式,現報道如下。
1 資料和方法
1.1 一般資料
臨床選擇2019年4月~2020年1月在我院就診的血栓栓塞性病變上消化道出血患者80例,年齡52~78歲,平均(63.5±4.3)歲;其中男性42例,女性38例,BRS評分6~10分,平均(6.2±1.3)分;血尿素氮11~25 mmol/L,平均(14.6±3.2) mmol/L; 血紅蛋白100~120 g/L,平均(112.5±3.2) mmol/L;基礎病變:糖尿病史25例,腦梗死史50例,冠心病史62例。納入標準:符合《急性非靜脈曲張性上消化道出血診治指南(草案)》的診斷標準[3];臨床出現便血、嘔血等癥狀,經臨床內鏡檢查確診。排除標準:急性感染性病變、慢性肝病史;結腸癌、食管癌、胃癌等消化道惡性腫瘤;伴有食管破裂、肝硬化者;口服硫酸氫氯吡格雷、阿司匹林外其他抗血小板聚集藥物引發的上消化道出血;靜脈曲張導致的上消化道出血。本研究經本院醫學倫理委員會審核通過。
根據隨機對照法分組,分為觀察組(n=40)和對照組(n=40)。觀察組年齡52~78歲,平均(63.4±4.4)歲;其中男性21例,女性19例,BRS評分6~10分,平均(6.1±1.3)分;血尿素氮11~25 mmol/L,平均(14.5±3.1) mmol/L;血紅蛋白100~120 g/L,平均(112.4±3.3) mmol/L;基礎病變:糖尿病史13例,腦梗死史25例,冠心病史31例。對照組年齡52~78歲,平均(63.6±4.2)歲,其中男性21例,女性19例,BRS評分系統6~10分,平均(6.1±1.4)分;血尿素氮11~25 mmol/L,平均(14.6±3.1) mmol/L;血紅蛋白100~120 g/L,平均(112.5±3.1) mmol/L;基礎病變:糖尿病史12例,腦梗死史25例,冠心病史31例。兩組的平均年齡、性別、BRS評分、血尿素氮、血紅蛋白、基礎疾病等臨床資料具有可比性(P>0.05)。
1.2 研究方法
對發生上消化道出血前服用了抗血小板聚集藥物、后發生上消化道出血患者治療護理1個月后行內鏡檢查進行判斷。觀察組予以單一血小板聚集藥物療法,服用阿司匹林者12例,劑量為75~325 mg/d;服用硫酸氫氯吡格雷者28例,劑量為75 mg/d;對照組未服用抗血小板聚集藥物。全部研究對象接受臨床分級護理:(1)病情評估:① 評估出血量:出血量超過5 ml/d為大便隱血試驗陽性;柏油樣便:出血量50~70 ml;嘔血:胃內積血量250~300 ml;出汗、心悸、乏力、頭暈:出血量400~500 ml;周圍循環衰竭:出血量>1000 ml;② 評估是否停止出血:停止出血的指征為復查血尿素氮、網織紅細胞無繼續升高,紅細胞比容、紅細胞計數、血紅蛋白無繼續下降;頸靜脈充盈良好;尿量>30 ml/h;中心靜脈壓控制在 5~12 cmH2O;患者全身狀態良好,意識清晰,膚色轉紅潤,肢端變暖,無暈厥、出冷汗、口渴;患者大便由鮮紅變為暗紅,排便次數減少,便血、嘔血停止。(2)補充血容量:積極補充血容量,確保有兩條以上靜脈通路,適當加快輸液速度;應用右旋糖酐、林格液、0.9%氯化鈉溶液等盡快補充血容量;盡早輸血,恢復有效循環和血容量,確保血紅蛋白超過90~100 g/L;對各項相關指標進行定期復查,了解貧血程度。(3)按照病情嚴重程度進行緊急止血、緊急輸血:① 緊急止血:遵醫囑予以止血藥,觀察用藥后的反應;器械止血:內鏡下止血、TIPS、三腔二囊管等;② 緊急輸血:指征為紅細胞壓積低于25%或血紅蛋白低于70 g/L;收縮壓<90 mmHg;體位改變發生心率升高、血壓下降、暈厥。兩組均治療護理1個月,比較兩組BRS再出血評分、血尿素氮、血紅蛋白等指標;比較兩組內鏡檢查結果。
1.3 用藥及儀器
硫酸氫氯吡格雷片(商品名:泰嘉;生產企業:深圳信立泰藥業股份有限公司;批準文號:國藥準字H20000542;規格:25 mg/片),阿司匹林腸溶片(生產企業:臨汾寶珠制藥有限公司;批準文號:國藥準字H14023070;規格:25 mg/片),深圳藍韻實業有限公司生產的LW C240全自動生化分析儀。
1.4 評估標準
Blatchford(BRS)評分系統再出血危險評分標準[4]:男性血紅蛋白評分為1、3、6分,女性為1分、6分;收縮壓為1~3分;血尿素氮為2、3、4、6分。其他特征為脈搏1分、黑便1分、肝病2分、心衰2分;BRS評分<6分為低風險,超過6分為中高風險。
1.5 統計學分析
2 結果
2.1 臨床指標評估
觀察組用藥后BRS再出血評分、血尿素氮較對照組增高,差異有統計學意義(P<0.05);觀察組血紅蛋白水平較對照組降低,差異有統計學意義(P<0.05)。見表1。
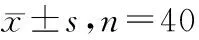
表1 兩組臨床指標評估
2.2 內鏡檢查結果比較
觀察組發生復合性潰瘍、十二指腸潰瘍、胃炎等不良反應較對照組增加,差異有統計學意義(P<0.05),見表2。

表2 兩組內鏡檢查結果比較 n=40,n(%)
3 討論
近年來,隨著心腦血管病變發病率逐漸增高,抗血小板聚集藥物已成為治療及預防心腦血管病變的主要用藥之一。而隨著藥物的長期應用,不良反應也逐漸增多,出現胃腸道不適、過敏反應、增加出血風險等不良反應[5]。臨床一線抗血小板聚集藥物主要為氯吡格雷及阿司匹林或聯合應用。上消化道出血是指出血點位于屈氏韌帶以上的消化道(包括食管、胃及十二指腸等)部位出血[6]。臨床需根據患者的病情嚴重程度、誘發因素、機體健康狀況、用藥史、年齡、既往史等綜合因素進行評估分析,進行及時有效地急救處理[7]。目前,對于心腦血管病變患者應用抗血小板聚集藥物對上消化道出血的臨床病癥影響和護理已成為醫學研究的熱點課題[8]。
本研究探析心腦血管病變患者應用抗血小板聚集藥物對上消化道出血的臨床病癥影響和護理研究,結果顯示:觀察組用藥后BRS再出血評分、血尿素氮較對照組增高(P<0.05);觀察組血紅蛋白水平較對照組降低(P<0.05);觀察組復合性潰瘍、十二指腸潰瘍、胃炎等不良反應發生率較對照組增加(P<0.05),與張秋瓚等[9]的研究結果大體一致。阿司匹林可對黏膜的修復和屏障防御功能進行攻擊,引發消化性潰瘍;對環氧化酶的抑制作用具有不可逆性;對環氧合酶、花生四烯酸的結合活性部位進行阻斷,持久、強力阻滯血栓素A2合成血小板。新生血小板可補充恢復TXA2合成能力,對血小板的聚集進行抑制,同時阻斷TXA2血栓素活化血小板[10]。長期服用阿司匹林可對形成凝血酶原起到抑制作用,加重出血傾向,導致凝血障礙;阿司匹林會影響上皮細胞的修復能力;對PG合成進行阻斷,增多脂氧酶代謝產物、白三烯(花生四烯酸合成)、炎性反應因子對黏膜造成毒性反應[11];對胃壁組織COX-1生成的前列腺素進行抑制,阻斷胃壁前列腺素保護胃黏膜功能[12]。硫酸氫氯吡格雷片是一種對二磷酸腺苷介導血小板活化的阻斷藥物,作用機制為通過對二磷酸腺苷進行抑制,同時抑制由二磷酸腺苷誘導的纖維酶原結合GP Ⅱb/Ⅲa血小板膜受體復合物,對血小板的黏附、聚集功能產生不可逆性抑制,導致合成血管內皮生長因子數量下降,阻斷腸胃損傷黏膜的修復功能[13]。腦血管病變伴有上消化道出血因下丘腦-垂體-腎上腺素軸、神經肽、神經中樞系統在胃腸道內發揮作用,減弱胃腸黏膜防御功能,形成應激性潰瘍而致出血。具有糖尿病既往史患者出現上消化道出血與糖尿病微血管病變密切相關,內鏡檢查血管內皮細胞腫脹,沉積糖蛋白,增生變性透明,血脂增高,血流淤滯緩慢,胃黏膜壞死缺損,血液循環障礙,再生組織緩慢,在胃酸-胃蛋白酶的刺激下形成潰瘍[14]。因此,應用抗血小板聚集藥物后患者出現十二指腸潰瘍、胃潰瘍等不良反應增多,而BRS評估再出血評分顯著增高,血紅蛋白顯著減少,對患者進行早期出血風險識別、早期休克識別,需對患者進行臨床分級護理[15]。糖尿病患者餐后胃排空緩慢,增高胃竇部張力,刺激胃竇黏膜中G細胞,促進分泌胃泌素。綜上所述,抗血小板聚集藥物會增加消化道出血的幾率,長期服用可損傷腸黏膜,引發十二指腸潰瘍。

