血漿D-二聚體及血小板/淋巴細胞比值對缺血性腦卒中老年患者預后的影響分析
宋昭赫
腦卒中是一種由于腦部血管突然破裂或血管阻塞導致的血液不能流入大腦的急性腦血管疾病。我國是腦卒中高發國家,該疾病已成為我國第一位致死和致殘性疾病,給家庭和社會帶來巨大負擔[1]。缺血性腦卒中占全部腦卒中的70%~80%,致殘率、致死率均較高,因此,缺血性腦卒中的預后是當前研究者重點關注的問題[2]。腦卒中發病常見原因為腦部供血血管栓塞,高血壓、糖尿病、高血脂等也可導致腦卒中[3]。血液的凝血/纖溶系統的失衡與缺血性腦卒中的發生、發展、轉歸過程關系密切。有研究顯示,血小板/淋巴細胞比例(platelet/lymphocyte ratio,PLR)與接受血管腔內治療的缺血性腦卒中患者預后、血管再通率及梗死面積有關[4]。本研究通過檢測老年缺血性腦卒中患者血漿D-二聚體水平及PLR,并分析其與腦卒中患者臨床特征及預后的關系,旨在為老年缺血性腦卒中尋找預后生物標記。
1 資料與方法
1.1 一般資料 選取2017年7月至2018年12月我院確診收治的缺血性腦卒中患者52例為研究組,其中男29例,女23例;年齡61~82歲,平均年齡(65.37±10.13)歲;美國國立衛生研究院腦卒中評分量表(National institute of Health Stroke Scale,NIHSS)1~17分。選擇同期健康體檢者50例為對照組,其中男31例,女19例;年齡60~80歲,平均年齡(65.78±11.30)歲。2組年齡與性別比差異無統計學意義(P>0.05)。所有受試者及家屬簽署知情同意書。本研究經醫院倫理委員會審批通過。
1.2 標準
1.2.1 診斷標準[5]:①可逆性、局灶性神經功能障礙突然發作,時間短暫,多持續數分鐘至1~2 h,癥狀和體征應在24 h內完全消失;②可表現為頸內動脈系統和椎一基底動脈系統的癥狀;③臨床癥狀反復出現;④發作間隙無神經系統體征;⑤排除非血管性病因;⑥腦CT/MRI排除腦出血。
1.2.2 納入與排除標準:納入標準:①根據《中國急性缺血性腦卒中診治指南2014》[5]確診為缺血性腦卒中患者;②年齡≥60歲。排除標準:①心血管疾病、糖尿病者;②自身免疫性疾病者;③近2個月內有全身感染史,外傷者;④嚴重肝腎功能障礙者。
1.3 NIHSS評分 評估最近腦卒中病史患者神經功能缺損程度,總分等于其評判15項參數得分總和,評分越低,患者狀態越好,評分越高,神經受損越嚴重。可用于治療后定期評估治療效果;每增加1分,預后良好的可能性降低17%。
1.4 方法
1.4.1 樣本采集:2組受試者于清晨空腹肘靜脈采取外周血5 ml,其中2 ml離心后取上清,-80℃凍存,待檢,另3 ml保存于EDTA-K2抗凝真空管。
1.4.2 血清D-二聚體水平檢測:采用東芝TBA-120FR全自動生化儀檢測血清D-二聚體水平,每個樣本均檢測3次,取平均值。所有樣本檢測由同一操作員在同一臺儀器上完成。D-二聚體檢測試劑盒購自北京九強生物技術股份有限公司。
1.4.3 血漿血小板、淋巴細胞及比值檢測:EDTA-K2抗凝真空管內靜脈血采樣后2 h內完成檢測,采用SYSMEX XE-2100血細胞分析儀檢測血小板計數(platelet,PLT)和淋巴細胞計數,試劑盒為與儀器公司匹配試劑和,操作嚴格按照說明書進行。計算血小板/淋巴細胞比值(PLR)=PLT/淋巴細胞計數。
1.4.4 血脂水平檢測:采用酶比色法檢測血脂水平,包括總膽固醇(total Cholesterol,TC)、三酰甘油(triglyceride,TG)、高密度脂蛋白膽固醇(high density lipoprotein,HDL)及低密度脂蛋白膽固醇(low density lipoprotein,LDL),試劑盒購自北京九強生物技術股份有限公司。
1.5 隨訪 病例均有完整的臨床、病理資料。隨訪30 d,利用改良后的RANKIN量表(mRS)評分評估神經功能受損結局,將52例患者分為預后良好組(mRS≤2分)和預后不良組(mRS>2分)。

2 結果
2.1 2組臨床特征比較 有高血壓的缺血性腦卒中老年患者人數顯著高于健康對照組(P<0.05);研究組患者血清TG、TC、LDL水平顯著高于對照組(P<0.05),HDL水平顯著低于對照組(P<0.05)。見表1。
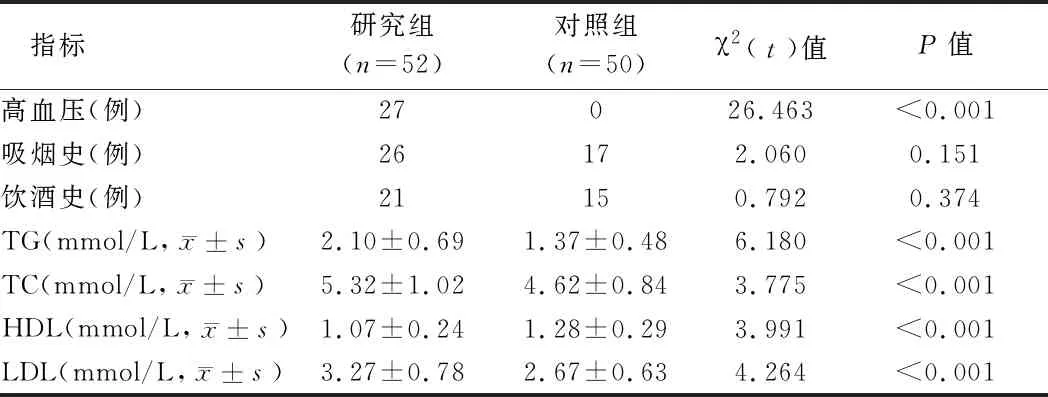
表1 2組臨床特征比較
2.2 2組血清D-二聚體水平比較 研究組血清D-二聚體水平顯著高于對照組(P<0.05)。見表2。
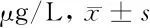

組別D-二聚體研究組(n=52)340.57±36.97對照組(n=50)70.19±19.64t值45.859P值<0.001
2.3 2組血漿PLT、淋巴細胞計數和PLR比較 2組PLT水平差異無統計學意義(P>0.05);研究組血漿淋巴細胞計數顯著低于對照組(P<0.05),PLR顯著高于對照組(P<0.05)。見表3。


組別PLT(×109/L)淋巴細胞計數(×109/L)PLR研究組(n=52)250.90±41.041.79±0.54140.17±31.92對照組(n=50)244.33±43.462.36±0.68103.53±33.46t值0.7854.6985.660P值0.434<0.001<0.001
2.4 缺血性腦卒中老年患者不良預后危險因素分析 以出院后30 d不良預后作為因變量,將入院高血壓、吸煙史、飲酒史,TG、TC、HDL、LDL、NIHSS、PLR、D-二聚體水平由低到高納入Logistic回歸分析,結果顯示,高血壓、吸煙史、飲酒史、TG、TC、LDL、PLR、血清D-二聚體水平、NIHSS評分為不良預后的危險因素(P<0.05),而HDL是其保護性因素(P<0.05)。見表4。
2.5 血漿PLR對缺血性腦卒中老年患者預后的預測分析 入院時血漿PLR預測不良預后的曲線下面積為0.809(95%CI:0.726~0.892,P<0.05),當入院PLR為106.475時,獲得最大Youden指數0.486,對應敏感度為0.846,特異性為0.640。見圖1。
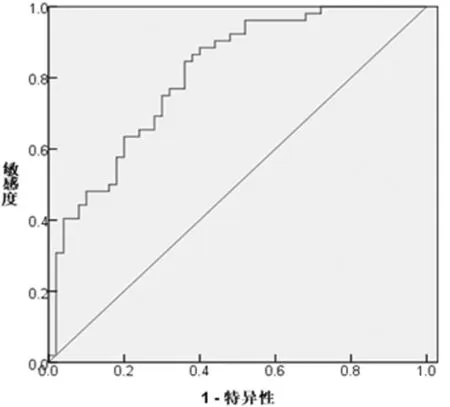
圖1 PLR對缺血性腦卒中老年患者預后的預測分析
3 討論
目前,缺血性腦卒中已嚴重影響人們的健康,早期預防、診斷及準確預后尤為關鍵。腦卒中的危險因素有高血壓、心房顫動、高血脂癥、吸煙等,本研究顯示缺血性腦卒中老年患者中高血壓人數較健康對照組高。有研究表明,缺血性腦卒中發生與動脈粥樣硬化關系密切,而由氧化應激所致的血管損傷及血管內皮功能障礙是引起缺血性腦卒中發病的基本因素[6]。細胞在自由基的調節下做出相應免疫應答,同時引起部分炎癥細胞游移,炎性因子及部分粘附分子水平升高,加重血管內皮細胞的損傷,最終引起動脈粥樣硬化。另有研究顯示,血脂異常也會引起血管損傷,大量血脂在血管累積,氧化型低密度脂蛋白水平升高,引發內皮功能障礙[7]。血脂水平增加導致血液中脂肪酸水平增加,誘導LDL浸潤,導致血管內壁粗糙,嚴重者出現血管管腔硬化和漸狹窄[8]。高三酰甘油通過極低密度脂蛋白膽固醇轉變為LDL,降低HDL水平,協調血液凝集,促進動脈粥樣硬化,引起血管損傷,最終成為缺血性腦卒中的危險因素。本研究結果顯示,研究組血清TG、TC、LDL水平顯著高于對照組,HDL水平顯著低于對照組,提示血清TG、TC、LDL水平升高可能與缺血性腦卒中發病有關。缺血性腦卒中發病不是單一因素引起的,隨著研究進展,越來越多的因素引起人們的關注。
D-二聚體形成與纖維蛋白原有關,分子量為184 000~202 000。纖維蛋白原產生纖維蛋白單體,在鈣離子等因素作用下,產生交聯纖維蛋白,經纖溶酶降解產生D-二聚體,老年人血清D-二聚體水平高于年輕人[9]。D-二聚體與患者的腦梗死面積和疾病嚴重程度關系密切[10]。高濃度的D-二聚體大量聚集損傷血管,產生內皮功能障礙,嚴重者引起患者動脈粥樣硬化。同時,D-二聚體通過調節血小板水平,血液維持高凝狀態,是反映體內凝血/纖溶系統功能的理想指標。研究顯示,缺血性腦卒中患者血漿D-二聚體水平與患者神經功能損傷程度存在一定相關性,血清D-二聚體水平升高表明血管內血栓形成,人體內凝血/纖溶失衡加劇[11]。另有研究表明,血漿D-二聚體與頸動脈內-中膜厚度正相關,隨著動脈粥樣硬化加重,血漿D-二聚體水平顯著上升[12]。本研究結果顯示,研究組血清D-二聚體水平顯著高于對照組,提示血清D-二聚體水平與缺血性腦卒中老年患者發病有關。D-二聚體可以誘導粘附分子-1與血管內皮結合,導致血管痙攣,通過協調機體全血黏度,聚集大量紅細胞,調節機體血管內皮細胞增殖,抑制血管內皮功能,加速動脈粥樣硬化的發生[13]。
研究表明,炎性反應在缺血性腦卒中發病機制中起關鍵作用[14]。當血管內皮細胞損傷或功能減退時,血管壁通透性增加,對炎性反應的防御作用減退。炎癥在腦部血管板塊形成、進展、破裂等導致血栓形成的過程中有重要推動作用。動脈粥樣硬化的發生發展不僅是血管脂質沉積,與腦血管壁細胞遭受各種因子誘導的慢性炎癥有關,在此過程中,腦血管內皮細胞合成、釋放炎性細胞因子,對腦缺血后腦梗死的形成有重要作用[15]。既往研究證實,血小板參與腦梗死發病過程,腦梗死后局部血管不完全或完全閉塞導致血管內皮損傷、微血管系統系統變形能力下降,并促進流經的血小板破壞,促使血小板表面膜糖蛋白粘附于血管壁并相互聚集,進一步加重腦缺血[16]。PLR是新的炎性指標,PLR升高反應機體內存在炎癥炎癥,急性冠脈綜合征患者入院時的PLR明顯與冠脈硬化嚴重程度和復雜性正相關[17]。本研究結果顯示,研究組血漿淋巴細胞計數顯著低于對照組,PLR顯著高于對照組,提示高PLR與缺血性腦卒中老年患者發病有關,淋巴細胞參與免疫應答反應,與炎性反應有關,本研究結果進一步反應炎癥機制可能參與缺血性腦卒中發病。
Logistic回歸分析結果顯示,高血壓、吸煙史、飲酒史、TG、TC、LDL、PLR、血清D-二聚體水平、NIHSS評分是預后不良的危險因素,HDL是保護性因素;ROC曲線分析顯示,當入院PLR為106.475時,最大Youden指數為0.486,敏感度為0.846,特異性為0.640,PLR較高對缺血性腦卒中老年患者出院30 d時不良預后具有一定預測價值,提示高PLR、高血清D-二聚體水平可作為缺血性腦卒中老年患者不良預后的生物標志。高PLR、血清D-二聚體水平均可以促進動脈粥樣硬化形成及發展、血栓形成,NIHSS評分越高,表明神經功能受損越嚴重。
綜上所述,研究組血清D-二聚體水平、PLR顯著高于對照組,缺血性腦卒中老年患者血清D-二聚體水平、PLR可作為患者不良預后的生物標志。

