血常規中白細胞、淋巴細胞計數對早期新型冠病毒肺炎的鑒別診斷價值分析
于恪,張敏
深圳市第二人民醫院(深圳大學第一附屬醫院),廣東深圳518035
自從2019年底開始爆發新型冠狀病毒肺炎(COVID-19)以來,疫情迅速傳播至全國各地[1]。由于此病具有隱匿性強、傳播性強、潛伏期長等特點,對早期診斷、及時隔離、防止擴散仍具有較大的挑戰。血常規是一項簡單、方便、經濟、可重復性強的檢驗手段,本文探討其對COVID-19的早期鑒別診斷價值,旨在為COVID-19早期篩查提供借鑒。
1 資料與方法
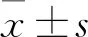
1.1 臨床資料 選擇深圳市第二人民醫院2020年1月20日~2月8日隔離病房收治的55例疑似COVID-19患者,其中根據國家衛生健康委員會辦公廳制定的新型冠狀病毒感染的肺炎診治方案(試行第五版)[2]確診COVID-19患者15例(COVID-19組),排除COVID-19患者40例(非COVID-19組)。COVID-19組男7例、女8例,年齡(50.7±14.7)歲,有武漢接觸史14例,發病至就診時間平均3.0 d,臨床表現為發熱13例[最高(38.0±1.0)℃]、咳嗽咳痰8例、肌肉酸痛或乏力5例、頭痛3例、流涕4例、咽痛2例、腹瀉3例,降鈣素原(PCT)升高5例、超敏C反應蛋白(hs-CRP)升高7例;非COVID-19組男23例、女17例,年齡(35.9±14.4)歲,有武漢接觸史22例,發病至就診時間平均1.5 d,臨床表現為發熱31例[最高(37.6±0.7)℃]、咳嗽咳痰23例、肌肉酸痛或乏力12例、頭痛11例、流涕9例、咽痛12例、腹瀉4例。PCT升高17例、hs-CRP升高13例。除年齡、武漢接觸史外,兩組其余資料差異均無統計學意義。
1.2 血常規檢查方法 于發熱門診就診當日抽取靜脈血3 mL,采用全自動血細胞分析儀(XN 2000,日本希森美康)檢測血常規,記錄白細胞計數、淋巴細胞計數。
2 結果
2.1 兩組白細胞及淋巴細胞計數比較 見表1。

表1 兩組白細胞及淋巴細胞計數比較
注:與非COVID-19組比較,*P<0.05。
2.2 白細胞及淋巴細胞計數對COVID-19的診斷價值 ROC曲線分析顯示,白細胞及淋巴細胞計數對診斷COVID-19的AUC分別為0.815、0.783,兩者聯合診斷的AUC為0.832。見表2。Logistic回歸分析顯示,白細胞計數為診斷COVID-19的獨立預測因子,每增加1×109/L,診斷COVID-19的可能性下降為原來的0.667(P<0.05)。見表3。

表2 白細胞及淋巴細胞計數診斷COVID-19的ROC曲線分析結果

表3 診斷COVID-19影響因素的Logistic回歸分析結果
3 討論
2019新型冠狀病毒(2019-nCoV)與SARS-COV類似,屬于β屬RNA冠狀病毒;此病毒傳染性較強,無癥狀感染者也可成為傳染源[2],被我國傳染病法納入按甲類管理的乙類傳染病。由于COVID-19早期癥狀輕微,臨床上缺乏特異性,僅憑癥狀與普通上呼吸道感染、肺部感染等疾病很難鑒別,因此易導致漏診。核酸檢測為確診感染的“金標準”,但敏感性偏低[3],且需要相對較長的檢測時間。血常規做為診斷標準中重要的檢驗手段,以方便、快捷等優點,對部分早期感染患者的診斷具有一定提示意義。多數COVID-19患者早期表現為白細胞計數正常或減少,部分患者淋巴細胞減少;而細菌感染一般白細胞或中性粒細胞計數增高、淋巴細胞正常[4]。
2019-nCoV感染與SARS-COV感染類似,病毒主要攻擊患者的免疫系統,尤其是T淋巴細胞。病毒通過呼吸道黏膜侵入細胞內,激活炎癥因子產生炎癥風暴,從而產生一系列的免疫反應,消耗外周白細胞[5]。早期僅部分COVID-19患者淋巴細胞降低,隨著病情加重,淋巴細胞計數減低比例逐漸增多。一項納入99例COVID-19患者的研究顯示,COVID-19患者淋巴細胞計數下降比例約35%[5],本研究中淋巴細胞減低比例與之相似。但是,在武漢金銀潭醫院報道的首批41例COVID-19患者中,63%淋巴細胞計數低于1×109/L;ICU患者淋巴細胞降低比例甚至高達85%(11/13),明顯高于非ICU患者的54%(15/28)[6]。考慮武漢在疫情初期,對疾病尚未充分了解,很多患者診斷時已經處于疾病較嚴重階段,因此淋巴細胞減低比例更高。另一項納入138例COVID-19患者的研究顯示,非生存者的淋巴細胞計數明顯低于生存者,而且淋巴細胞持續下降直至死亡[4]。以上研究表明,淋巴細胞不僅對患者的診斷,而且對患者病情評估及預后分析也同樣具有重要價值。
大部分COVID-19患者以發熱、咳嗽等癥狀前來就診,但很難從臨床癥狀上進行鑒別。本研究也可以看出,兩組患者臨床癥狀均無明顯差異。武漢接觸史為臨床醫生接診患者時第一個引起警覺的鑒別點,本研究COVID-19組患者中93.3%有湖北武漢接觸史;單因素Logistic回歸分析顯示,武漢接觸史增加11.455倍的感染風險可進一步證實。其次,重點關注患者白細胞計數及淋巴細胞計數。如白細胞計數不高或降低,淋巴細胞計數減少,需立即行肺部或咽拭子核酸檢查;如影像學表現為特征性雙肺外帶分布的磨玻璃影[7,8],需高度懷疑COVID-19并對患者及時隔離。血常規做為最基本的常規檢查,能快速給予臨床提示,具有不可替代的作用。本研究與文獻[9]報道基本一致,COVID-19患者白細胞計數大部分正常或減少,僅1例白細胞計數增高,且COVID-19組白細胞計數明顯低于非COVID-19組;進一步通過ROC曲線分析顯示,白細胞及淋巴細胞計數對COVID-19診斷均具有較好的AUC,兩者聯合診斷AUC可高達0.832,提示應用白細胞及淋巴細胞計數對COVID-19有較好的診斷效能;多因素Logistic回歸分析顯示,白細胞計數為診斷COVID-19的獨立預測因子,白細胞計數越高,診斷的可能性越低,每增加1×109/L,COVID-19的可能性降為原來的0.667。病毒感染早期白細胞一般不高甚至降低,但病情后期常常合并細菌感染,白細胞計數會逐漸增高,使得白細胞計數的診斷效能大大降低。因此,白細胞計數對早期COVID-19的診斷效能高于晚期感染患者。
綜上所述,血常規對早期COVID-19的鑒別診斷具有重要意義。但本研究存在一定的局限性,僅為回顧性單中心研究,樣本量偏少,且納入患者均為深圳地區人口,均為普通型及輕型患者,結論尚有待大樣本及多中心前瞻性研究加以驗證。

