高血壓腦出血手術治療與保守治療適應癥的療效及預后分析
王 允 羅小偉 龍 龍 董廷陽
(遵義市第五人民醫院 貴州遵義 563000)
高血壓腦出血主要為長時間血壓水平偏高而形成的腦內動脈纖維樣或玻璃樣病變,具有極高的致殘率與致死率,并且當前的臨床發病率一直呈現增漲趨勢[1]。高血壓腦出血患者在確診后需及時接受科學的治療措施,通過可靠方式促進患者顱內壓降低,以避免腦疝及其他不良預后事件的發生[2]。現階段臨床對高血壓腦出血的治療方案尚缺乏標準定論,對保守治療與手術治療的預后效果方面仍有爭議。本研究以患者的適應癥及家屬需求為分組依據,針對不同組別患者分別采取上述兩項治療方案,并對其治療效果及預后情況開展比較,現報道如下。
1 資料與方法
1.1 一般資料 選取2018年6月至2019年5月我院收治的高血壓腦出血患者72例,所有患者具有高血壓病史,入院后通過頭顱CT檢查診斷為高血壓腦出血,排除合并腦外傷或凝血功能異常患者。依據患者的適應癥與家屬要求將其分為手術組34例與保守治療組38例。手術組患者中男21例,女13例,年齡54~85歲,平均(65.3±3.7)歲;保守治療組患者中男24例,女14例,年齡55~83歲,平均(64.8±3.6)歲。兩組患者的年齡與性別比較無統計學意義(P>0.05)。
1.2 方法 手術組患者給予微創介入血腫穿刺引流術,輔助患者建立仰臥位,依據頭顱CT檢查確定血腫最大層面,通過不同平面掃描對血腫定位。采取局部麻醉方式,根據定位標記位置建立小切口,行鉆孔至硬腦膜,沿預定穿刺路徑置入引流管,其固定連接引流瓶置于平頭位,退出針芯后輕柔、緩慢抽取血腫50%~70%。完成手術后持續觀察患者血腫量,經軟通道注入尿激酶至血腫腔。保守治療組患者僅應用藥物治療方式,根據既往臨床經驗,對患者常規使用脫水、控制血壓、降顱內壓及并發癥預防等相關藥物。
1.3 觀察指標 分別在治療前、治療后3d、7d與21d采用頭顱CT來檢查患者的血腫體積;同時,在治療前后依次評估患者的神經功能缺損評分(NIHSS),主要包括11項內容,合計評分分值為42分,分數越低表示神經功能越好。
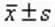
。驗,P<0.05為具有統計學意義
2 結果
2.1 兩組患者治療前后的血腫體積比較 手術組患者在治療后3d、7d與21d的血腫體積均明顯小于保守治療組患者,差異具有統計學意義(P<0.05),見表1。

?
2.2 兩組患者治療前后的NIHSS 評分比較 手術組患者治療后的NIHSS評分明顯低于保守治療組患者,差異具有統計學意義(P<0.05),見表2。

?
3 討論
在高血壓患者中高血壓腦出血是其主要并發癥之一[3],隨著國內高血壓發病率不斷升高,該并發癥的影響范圍也越來約為廣泛,受到高致殘率與高死亡率的影響臨床醫師對其關注程度也越來越高[4]。近年臨床研究認為高血壓腦出血的預防實施意義顯著高于治療意義,需在高血壓患者的日常生活中采取恰當的飲食指導、心理干預、運動訓練及藥物控制,由此減少高血壓腦出血的發生幾率,雖然其預防措施不斷完善,但高血壓腦出血發病數量仍未得到有效控制[5]。目前,臨床在治療高血壓腦出血時主要采取手術與保守治療兩種方案,但不同治療方法的應用價值尚值得商榷,還需進一步開展研究已提出最有利于高血壓腦出血患者預后效果的治療方式。腦血腫與腦水腫是該疾病的典型特征[6],其腦水腫由血腫相關代謝產物與局部壓迫而引發的微循環障礙等因素所形成,在治療早期需將腦血腫盡量多的清除以預防可能出現的級聯反應機制[7],避免疾病對患者健康與安全產生進一步的影響。現階段研究證實血腫抽吸治療方式可大范圍的清除腦血腫組織,在恢復急性期功能的基礎上也可降低周圍神經損害,而CT立體定位技術的使用促使該治療的操作性與損傷程度明顯改善[8],進而不斷被廣泛應用于臨床中。本研究中的72例高血壓腦出血患者根據其適應癥與家屬要求被分為保守治療組與手術組,保守治療組患者根據以往臨床經驗常規應用對癥藥物,手術組患者則采取微創介入血腫穿刺引流術。研究結果表現手術組患者在治療后3d、7d與21d的血腫體積均明顯小于保守治療組患者,并且手術組患者治療后的NIHSS評分明顯低于保守治療組患者,體現出手術治療高血壓腦出血具備更佳的臨床可行性。
綜上所述,手術治療高血壓腦出血患者的起效速度較快,可盡早縮小顱內血腫體積,并有助于積極改善患者的神經功能,具有確切應用價值。

