利尿劑使用情況、低鹽飲食、術中血液稀釋與心臟瓣膜置換術后并發低鈉血癥關聯性及護理措施分析
(廣東省第二人民醫院 心血管外科,廣東 廣州 510030)
0 引言
低鈉血癥是指機體血清鈉水平<135 mmol/L,尤以心臟瓣膜置換術后最為常見,臨床主要表現為昏迷抽搐、呼吸衰竭、見腦水腫,嚴重影響患者健康[1]。心臟瓣膜置換術是治療心臟病的有效方式,能有效改善患者心功能,提高生活質量,但其術后易引發電解質紊亂等并發癥,同時目前臨床對術后血清鉀水平關注較多,但對血清鈉的相關研究及數據極為缺乏[2]。研究報道指出,血清鈉水平<120 mmol/L 的患者中其病死率在50%以上,嚴重危害患者健康[3]。故盡早明確引發低鈉血癥的相關因素,對臨床早期診斷、干預,降低病死率有重要價值。基于此,本研究選取我院60 例行心臟瓣膜置換術患者,旨在探討利尿劑使用情況、低鹽飲食、術中血液稀釋與其術后并發低鈉血癥的關聯性及護理措施。報告如下。
1 資料與方法
1.1 一般資料
選取我院60 例行心臟瓣膜置換術患者(2018 年6 月至2019 年6 月),男34 例,女26 例,心功能分級:31 例Ⅱ級,18 例Ⅲ級,11 例Ⅳ級,年齡18~73 歲,平均(45.68±10.42)歲。
1.2 納入及排除標準
(1)納入標準:均行心臟瓣膜置換術,符合手術指征;知情本研究,簽署同意書。(2)排除標準:合并意識功能障礙、精神疾病、臨床資料缺乏、中途退出者。
1.3 方法
1.3.1 檢測方法
取0.3mL 動脈血,離心,分離,取血清,以血氣分析儀(美國GE,3500)檢測血清鈉水平,并按照檢測結果分為研究組(低鈉血癥)、對照組(非低鈉血癥)。
1.3.2 兩組一般資料
結合問卷調查,設計臨床研究表,調查內容:性別、年齡、利尿劑使用情況、體外循環時間、低鈉飲食、術中血液稀釋(預沖液量)。
1.4 低鈉血癥評估標準
(1)血清鈉水平<120 mmol/L 為重度。(2)血清鈉水平120~129 mmol/L 為中度。(3)血清鈉水平130~135 mmol/L 為輕度。符合上述任一標準即可判斷為低鈉血癥。
1.5 觀察指標
(1)比較兩組一般資料。(2)分析影響心臟瓣膜置換術后并發低鈉血癥的相關因素。
1.6 統計學分析
2 結果
2.1 一般資料
60 例行心臟瓣膜置換術患者23 例發生低鈉血癥(研究組),發生率38.33%(23/60);37 例未發生低鈉血癥(對照組)。兩組性別、年齡、體外循環時間比較無明顯差異(P>0.05);研究組術中血液稀釋程度、低鈉飲食率高于對照組,利尿劑使用量大于對照組(P<0.05),見表1。
2.2 影響因素分析
以心臟瓣膜置換術后并發低鈉血癥作為因變量,以術中血液稀釋、低鈉飲食及利尿劑使用情況為自變量,納入Logistic 回歸分析模型,結果顯示,術中血液稀釋、低鈉飲食及利尿劑使用情況與心臟瓣膜置換術后并發低鈉血癥相關(P<0.05),見表2。
3 討論
心臟疾病患者行心臟瓣膜置換術后由于鈉過多丟失,易引發低鈉血癥,若未及時有效干預,嚴重可導致昏迷、意識不清,甚至危及患者生命[4]。故明確影響術后低鈉血癥發生的因素,對臨床早期干預,防治疾病發生具有重要價值。
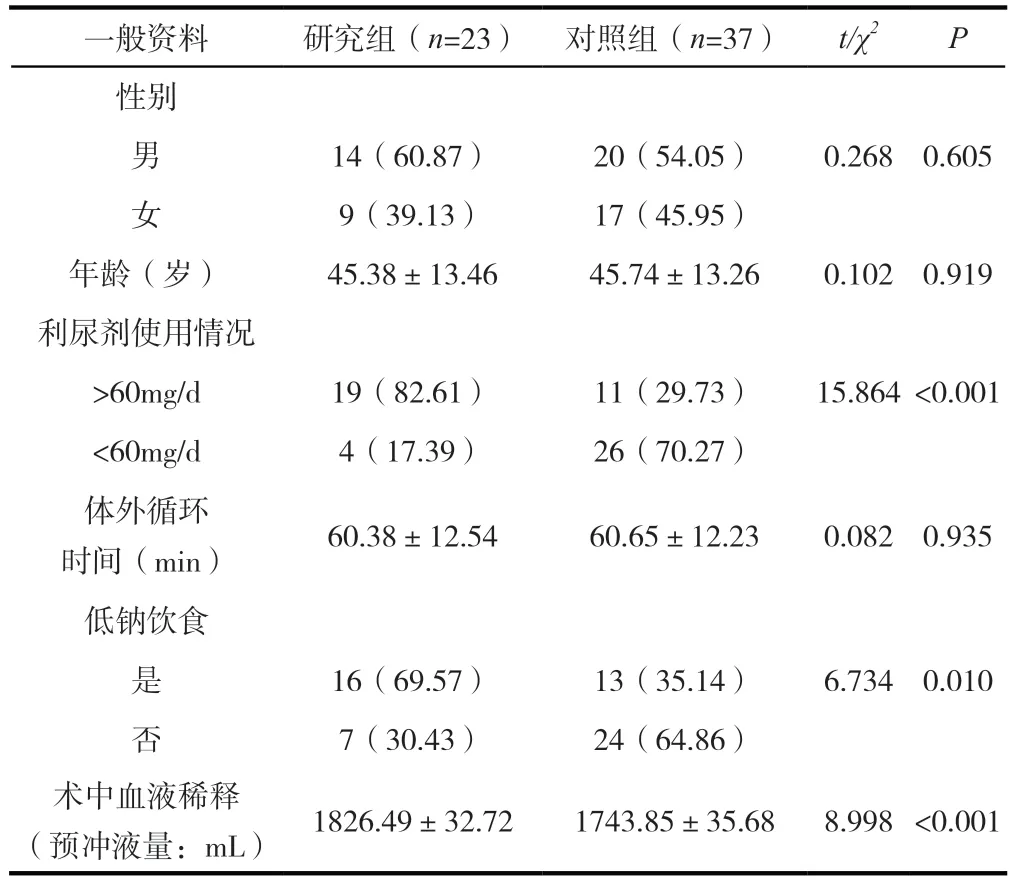
表1 兩組一般資料對比

表2 影響因素分析
本研究結果顯示,研究組術中血液稀釋、低鈉飲食及利尿劑使用情況與對照組比較有顯著差異(P<0.05),可見術中血液稀釋、低鈉飲食及大劑量使用利尿劑易引發低鈉血癥。結合相關文獻[5-7]分析,術中體外循環應用大量預沖液、術后采用大量利尿劑,易使患者排尿量增加,導致機體中鈉離子隨尿液過度排出,進而引發低鈉血癥;同時由于體外循環灌注、手術創傷會影響腎上腺皮質、垂體功能,以促進電解質、水的吸收,故術后患者常需補充鈉、鉀等微量元素,而長期低鈉飲食,會導致鈉元素補充不足,進而發生低鈉血癥。Logistic 回歸分析顯示,術中血液稀釋、低鈉飲食及利尿劑使用情況與心臟瓣膜置換術后并發低鈉血癥相關(P<0.05),表明利尿劑使用情況、低鹽飲食、術中血液稀釋是低鈉血癥發生的重要影響因素,故臨床可明確上述因素,制定干預措施。
心臟瓣膜置換術患者術中需大量輸液、心肌保護液、預沖液,而術后多需常規利尿治療,故易導致機體鈉元素過度丟失,同時若不注重飲食補鈉,易引發低鈉血癥[8]。基于此,本研究認為以下干預措施有助于防治低鈉血癥發生:(1)密切觀察病情,根據病情調整利尿劑使用量;同時需長期使用利尿劑者,注意機體血鈉水平,若血清鈉水平:130~135 mmol/L,食鹽攝入量:6~8 g/d;若血清鈉水平:<130 mmol/L,食鹽攝入量:8~10 g/d[9]。(2)循環逐漸穩定時,調整輸液量,術后第2 以后,控制輸液量:750~1000 mI/L,同時每日輸入量<排出量[10]。
綜上所述,心臟瓣膜置換術后并發低鈉血癥與低鹽飲食、術中血液稀釋及利尿劑使用情況有關,臨床可明確上述因素,制定干預措施,防治低鈉血癥發生。

