硬膜外分娩鎮痛對產婦免疫功能的影響分析
蔣 琦
洛陽北方企業集團有限公司職工醫院(河南 洛陽 471000)
世界衛生組織已將疼痛定義為第五大生命體征,分娩過程中疼痛刺激交感神經系統,誘發免疫器官中交感神經節纖維末梢大量釋放去甲腎上腺素,同時激活HPA軸,提升外周循環中腎上腺皮質激素水平,導致淋巴細胞重新分布,抑制免疫功能[1];產婦免疫抑制時間越長,并發感染的風險越高[2]。科學有效的分娩鎮痛應在保證母嬰健康的前提下,最大限度地減少對宮縮及產婦運動的影響,產婦分娩過程中能夠保持清醒狀態[3]。硬膜外分娩鎮痛通過阻斷應激反應刺激的傳入和交感神經的傳出,鎮痛效果較佳,且對運動神經阻滯程度小,在分娩過程中有利于維持產婦內環境穩態[4]。本研究分析了硬膜外鎮痛對經陰道自然分娩產婦免疫功能的影響,為分娩鎮痛方案的選擇提供參考。
1 對象與方法
1.1研究對象 選取2017年6月至2018年10月間在本院住院分娩的足月產婦112例。入選標準:①年齡18~35歲,足月單胎妊娠,頭位,產科醫師判斷可進行陰道分娩;②美國麻醉醫師協會(ASA)分級標準為Ⅰ級;③體質量指數(BMI)<27kg/m2,孕期檢查胎兒無異常;④產婦自愿參與本研究,簽署知情同意書。排除標準:①心、肝、腎等重要器官及內分泌系統功能異常;②胎盤功能發育異常,有其他產科并發癥;③有麻醉禁忌癥。入選產婦年齡20~34歲,平均(27.05±3.11)歲;孕周38~41周,平均(40.05±0.82)周;BMI值20.5~26.8 kg/m2;平均(23.71±1.53)kg/m2。隨機分為觀察組與對照組,每組各56例。兩組產婦年齡、孕周、BMI值之間差異無統計學意義(P>0.05)。見表1。
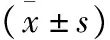
表1 兩組產婦一般資料比較
1.2方法
1.2.1 鎮痛方案 對照組產婦進行常規自然分娩,不采取任何鎮痛措施。觀察組給予硬膜外分娩鎮痛,具體為:當孕婦宮口開3cm時,行人工破膜,持續監測胎心及宮腔壓力。穿刺部位常規消毒后,從L2~L3間隙進針,硬膜外腔穿刺成功后固定導管。20min后推注0.1%的羅哌卡因(廣東嘉博制藥有限公司,國藥準字H20113381,10ml∶75mg),10μg芬太尼(江蘇恩華藥業股份有限公司,國藥準字H20113509,10ml∶0.5mg),觀察5min,確定無蛛網膜下腔阻滯和麻醉藥中毒征象后連接自控式鎮痛泵。設定負荷劑量為8~10ml,背景量為6ml/h,快速給藥量為2ml,每次間隔鎖定時間15min。宮口全開后停止鎮痛泵,會陰切口縫合時再次開啟。
1.2.2 研究指標 分別于潛伏期末、子宮頸全開、胎兒娩出時進行視覺模擬評分法(VAS)評分;記錄產婦第一產程活躍期、第二產程、第三產程時間,進行新生兒Apgar評分。分別于潛伏期末、子宮頸全開、胎兒娩出時收集產婦外周靜脈血,酶聯免疫吸附法檢測白細胞介素(IL)-1β、IL-10、皮質醇水平,試劑盒購于上海卡努生物科技有限公司。流式細胞術檢測T細胞亞群水平,包括:CD3+、CD4+、CD8+、CD4+/CD8+,試劑盒購于廣州輝駿生物科技有限公司。
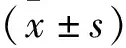
2 結果
2.1兩組產婦各時間點VAS評分比較 潛伏期末兩組產婦的VAS評分之間差異無統計學意義(P>0.05);子宮頸全開、胎兒娩出時觀察組產婦VAS評分低于對照組,差異有統計學意義(P<0.01)。見表2。

表2 兩組產婦各時間點VAS評分比較(分,
2.2兩組產婦各產程時間及新生兒Apgar評分比較 觀察組產婦第一產程活躍期短于對照組,差異有統計學意義(P<0.01);第二產程、第三產程時間以及新生兒Apgar評分在兩組間差異無統計學意義(P>0.05)。見表3。
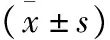
表3 兩組產婦各產程時間及新生兒Apgar評分比較
2.3兩組產婦各時間點細胞因子水平比較 胎兒娩出時兩組產婦IL-1β、IL-10、皮質醇水平低于潛伏期末,差異有統計學意義(P<0.05);子宮頸全開時觀察組產婦IL-10、皮質醇水平低于潛伏期末,對照組產婦皮質醇高于潛伏期末,差異有統計學意義(P<0.05)。觀察組產婦子宮頸全開時IL-1β、IL-10、皮質醇水平低于對照組,差異有統計學意義(P<0.05)。見表4。
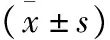
表4 兩組產婦各時間點細胞因子水平比較
注:與潛伏期末相比,aP<0.05;與對照組相比,bP<0.05
2.4兩組產婦各時間點T細胞亞群比較 胎兒娩出時兩組產婦CD3+、CD4+、CD4+/CD8+低于潛伏期末,差異有統計學意義(P<0.05);胎兒娩出時觀察組產婦CD3+、CD4+、CD4+/CD8+高于對照組,差異有統計學意義(P<0.05)。見表5。
3 討論
產婦分娩時疼痛等應激反應受神經、免疫、內分泌系統共同調控[5];分娩鎮痛雖然能夠有效降低產婦應激反應,但可能影響母嬰內環境的穩定,提升不良妊娠結局的發生風險[6]。因此,分娩鎮痛需在確保產婦與胎兒安全的前提下開展。本研究檢測了分娩鎮痛過程中不同時間點的產婦外周血中IL-1β、IL-10、皮質醇水平及T細胞亞群,探討硬膜外分娩鎮痛對產婦免疫相關細胞因子及T細胞亞群平衡的影響。

表5 兩組產婦各時間點T細胞亞群比較
注:與潛伏期末相比,aP<0.05;與對照組相比,bP<0.05
本研究顯示,子宮頸全開、胎兒娩出時觀察組的VAS評分高于對照組,其中對照組產婦疼痛劇烈,觀察組產婦基本無痛。并通過皮質醇水平為指標進一步驗證兩組產婦疼痛控制情況;皮質醇為體內主要免疫抑制劑,可通過抑制Th1細胞表達來提升Th2細胞水平,引發細胞免疫抑制[7]。產婦分娩過程中皮質醇水平增加,能夠間接反映出產婦體內的應激水平[8];本研究中觀察組產婦子宮頸全開時皮質醇水平與潛伏期末相比明顯下降,而對照組明顯上升,提示硬膜外分娩鎮痛可有效降低產婦分娩過程中的應激水平。觀察組產婦第一產程活躍期較對照組明顯縮短,其原因可能與硬膜外分娩鎮痛降低了產婦體內兒茶酚胺水平,有效緩解了子宮收縮不協調性,宮頸擴張速度增加,分娩順應性的提升使產程時間縮短[9]。
T細胞亞群是體內免疫系統的重要組成,可通過與膜受體蛋白結合發揮生物學活性,維持體內正常免疫應答[10]。研究者發現,機體受疼痛、手術等外界刺激時,體內免疫系統功能下降,以T細胞亞群降低為主要表現[11]。CD3+、CD4+、CD8+是主要的免疫調節細胞,其中CD4+、CD8+平衡在維持體內免疫系統穩定方面發揮重要作用,CD4+/CD8+降低時提示免疫功能低下[12]。本研究中兩組產婦胎兒娩出時CD3+、CD4+、CD4+/CD8+均明顯下降,其中對照組下降幅度更明顯。提示分娩過程中的疼痛感會影響體內免疫系統功能,有效的分娩鎮痛可減輕對免疫功能的不良影響。IL-1β屬于Th1型細胞因子,本研究中子宮頸全開時兩組產婦IL-1β水平明顯增加,對照組上升更明顯。分娩過程中存在以細胞免疫為主的Th1/Th2細胞因子平衡移位,因此在子宮頸全開時IL-1β水平明顯提升[13]。IL-1β可提升環氧酶活性,促進前列腺素E2的合成,并抑制其降解,促進子宮收縮[14]。因此,分娩過程中劇烈疼痛可誘發IL-1β大量分泌,當有效鎮痛后,可通過減輕應激反應來抑制IL-1β過度分泌。IL-10屬于Th2型細胞因子,在胚胎免疫耐受中發揮重要作用[15]。隨產程的延伸,兩組產婦IL-10水平均逐漸下降,其中觀察組產婦子宮頸全開時IL-10水平明顯低于對照組,提示分娩鎮痛在產婦體內執行正常的免疫應答中發揮促進作用。
綜上所述,硬膜外分娩鎮痛可通過減輕產婦分娩過程中的疼痛感,降低應激反應,在縮短產程,維持T細胞亞群和細胞因子平衡方面發揮促進作用,有利于產婦順利分娩。

