由新冠肺炎疫情引發的關于口腔生物氣溶膠感控的思考
劉 丹 楊緊緊 李雅彬 劉洪臣
21 世紀全球爆發了三次冠狀病毒感染:SARS、MERS 及COVID-19,病毒的致病性和傳染性越來越強,給世界衛生體系帶來嚴峻的挑戰。《新型冠狀病毒肺炎診療方案(試行第七版)》中指出“在相對封閉的環境中長時間暴露于高濃度氣溶膠情況下存在經氣溶膠傳播的可能”[1]。口腔診療過程中會產生大量攜帶病原微生物的飛沫和氣溶膠,為避免交叉感染造成疫情擴散,全國各類口腔機構紛紛停診。氣溶膠污染再次引起口腔界對感染控制的關注。
作為全國最大全軍唯一的傳染病專科醫院的口腔科,我們每年接診患有乙型肝炎、丙型肝炎、梅毒等傳染性疾病的患者約占門診總量的25%,在日常診療中依據傳染病專科醫院的感控要求,結合口腔自身特色,嚴格執行傳染病專科醫院的消毒隔離防控措施,至今零感染。
本文回顧了口腔生物氣溶膠相關文獻,結合傳染病專科醫院口腔科的感控經驗,對口腔診療區內生物氣溶膠感控工作進行探討,以期為口腔日常診療期間及應對突發公共衛生事件時做好感控工作提供一些參考。
1.氣溶膠的概念、傳播方式及危害
1.1 氣溶膠的相關概念 氣溶膠是指懸浮在氣體介質中的固態或液態顆粒組成的分散體系,顆粒直徑在0.001~100μm 之間[2]。當氣溶膠中含有細菌、病毒、粉塵、寄生蟲卵等生物顆粒時叫生物氣溶膠,具有一定的致敏性和傳染性,通常來源于人類的活動,如說話、打噴嚏、使用儀器設備等。
1.2 氣溶膠的傳播方式 氣溶膠粒子的動力學性質與其顆粒直徑密切相關。顆粒直徑大于50μm,傳播范圍小,短時間內可沉降至地面或物體表面;顆粒直徑10~50μm,傳播范圍在1m 以內;顆粒直徑小于5μm,可懸浮在空中,隨空氣流動形成遠距離傳播;顆粒直徑小于1μm,受重力和慣性作用不明顯,能即刻達到風速,隨氣流運動[3]。
1.3 氣溶膠的危害 空氣中的氣溶膠可影響大氣成分,破壞臭氧層,危害人類健康。醫院內氣溶膠中檢測出55 種細菌、45 種真菌和10 種病毒[3],通過粘膜、皮膚創面、消化道及呼吸道等途徑造成感染。
氣溶膠傳播疾病分三種類型:專性氣溶膠傳播(如結核分枝桿菌)、兼性氣溶膠傳播(如麻疹和水痘)以及機會性氣溶膠傳播(如流感、SARS)。目前WHO[4]和US CDC[5]認為僅結核分枝桿菌、麻疹和水痘屬于經氣溶膠傳播傳染病。而在特定條件下通過吸入氣溶膠顆粒感染的傳染性疾病,均屬于機會性氣溶膠傳播,如SARS 期間醫護人員為搶救患者生命,進行氣管插管操作時,近距離吸入大量高濃度的生物氣溶膠,導致的醫源性感染。
影響氣溶膠感染的因素包括粒子直徑、吸入劑量、微生物致病性及機體抵抗力[6]。粒子直徑不同,進入呼吸道的深度不同[7]:直徑大于30μm 沉積在咽、喉、鼻孔及氣管,直徑6~30μm 沉積在支氣管、小支氣管,直徑小于5μm 的可到達肺泡。局部空間內氣溶膠中病原微生物含量越大,致病風險越高。生物氣溶膠與心血管疾病惡化、肺功能下降及過早死亡有關[8]。
2.口腔科氣溶膠
1968 年Micik[9]等最先提出了口腔氣溶膠學的概念。口腔科氣溶膠中不僅混有患者的唾液、血液、鼻腔分泌物、牙科材料等生物顆粒,同時含有細菌、真菌、病毒等微生物,人體長時間處于這種生物氣溶膠中,存在一定的感染風險。
2.1 口腔生物氣溶膠的主要來源 口腔診室是集檢查、診斷、治療于一體的特殊化診療空間,醫患溝通、患者咳嗽、打噴嚏、漱口等會產生飛沫,使用高速手機、超聲設備等會產生大量氣溶膠和飛沫。直徑小于5μm 的飛沫懸浮在空氣中,脫水后形成飛沫核,隨空氣流動,污染診療區環境。直徑較大的飛沫快速沉降在飛沫源附近,如未及時處理,干燥后形成飛沫核,遇機械力再次懸浮到空氣中,造成二次污染。因此,可以理解為口腔診療區內的生物氣溶膠是診療期間產生的氣溶膠、噴濺到空氣中的飛沫干燥后形成的飛沫核以及降落到物體表面干燥脫水后再度揚起的飛沫核組成。
2.2 口腔生物氣溶膠的時空分布 口腔診療是一個動態過程,同一時間段工作的牙椅數目越多,空氣中細菌含量越高,治療結束后需要的沉降時間也越長。有研究顯示[10]超聲潔治操作兩小時后,空氣中細菌含量5 臺牙椅診室上升4.8 倍,單臺牙椅診室上升4.3 倍;結束后1 小時與治療結束時相比,空氣中細菌菌落數5 臺牙椅診室下降45%,是開診前的2.3 倍,單臺牙椅診室下降39%,是開診前的1.9 倍。
不同操作產生的生物氣溶膠污染范圍不同,超聲潔治操作產生的氣溶膠可擴散至水平向1m,垂直向0.5m[11]。牙體預備時噴濺距離可達水平向1.6m,垂直向1.8m[12]。在密閉診室內氣溶膠污染范圍可波及整個診室[13]。
2.3 口腔生物氣溶膠的危害 口腔診療區內空氣中可檢出16 種細菌和23 種真菌[3],目前的文獻報道集中在對生物氣溶膠中細菌種類及含量的測定,而針對病毒種類及含量的測定相關報道較少。國外[14,15]對口腔工作人員醫源性感染的調查結果顯示肺炎軍團菌的感染率、無癥狀結核病的發病率均較高。口腔生物氣溶膠與眼科感染、結核、乙肝等感染性疾病的發生有關[16],還可引起非感染性疾病,增加罹患心血管疾病、阿爾茲海默癥的風險[17]。
3.減少口腔生物氣溶膠污染的防控措施
口腔生物氣溶膠的來源復雜,無法通過單一途徑進行控制,必須多方面配合才能滿足診療區內感控要求。
3.1 分區診療的重要性 有學者[18]對15836 名患者超聲潔治前進行感染性標志物檢測發現,HBsAg、抗-HCV、抗-TP、抗-HIV 的總陽性率高達5.47%。開診前應仔細詢問病史,尤其是傳染病史,對初診患者進行血液預篩查,傳染病患者與普通患者實行分區就診。
3.2 重視隔離防控 動態工作環境下有效的隔離防護措施對降低微生物含量,減少飛沫的噴濺,控制氣溶膠污染具有重要的臨床意義。
3.2.1 一次性避污材料的使用 治療前,對操作過程中易被醫護人員接觸的無法進行拆卸消毒的區域粘貼一次性避污膜;治療臺、治療車等物體表面鋪一次性醫用防污巾;手機、機擴馬達、潔牙機等設備的連接軟管使用一次性吸管套進行防護。
3.2.2 含漱液的使用 治療前使用0.12%~0.2%氯己定含漱30s,患者口內的金黃色葡萄球菌、變形鏈球菌和遠緣鏈球菌含量下降90%以上[19]。
宋萍萍[20]等超聲潔治前分別使用3%過氧化氫、0.12%氯己定及1%碘伏含漱1min,治療期間空氣中菌落數過氧化氫組降低了48.2%,氯己定組降低了66.1%,碘伏組降低了70.0%;治療結束后10min過氧化氫組空氣中菌落數是治療前的2.02 倍,氯己定組是治療前的1.53 倍,碘伏組是治療前的1.39倍。治療前使用漱口水含漱,可有效降低患者口腔內的細菌含量,但隨著含漱液不斷被稀釋,抗菌效果并不能穩定而持久。
3.2.3 口外抽吸設備的使用 手持式強弱吸唾器可吸出口腔內水霧、碎屑、血液、唾液及部分氣溶膠,但診療區空氣中細菌檢出量仍很高,說明強弱吸唾器的抽吸作用有限。口外抽吸設備屬于近距旁吸裝置,快速收集飛沫和氣溶膠,效率相當于15~20 支口內強吸管的總和,在一定程度上彌補了強弱吸唾器的不足。
口外抽吸設備可降低空氣中細菌和粉塵的數量。周鳳平等[21]對噴粉潔牙診室內細菌和粉塵含量進行測定,結果顯示:治療期間未使用外抽吸機組,空氣中總菌落數為918.90±135.20CFU/m3,粉塵密度為3.26±0.35mg/m3,使用外抽吸機組空氣中的菌落數為512.60±99.30CFU/m3,粉塵密度為0.61±0.23 mg/m3。
口外抽吸設備可降低空氣中血液污染。Yamada等[22]研究顯示,阻生齒拔除術中距離患者口腔100cm 處氣溶膠中血液陽性檢出率為90%。增加椅旁口外抽吸機時,血液的陽性檢出率為60%。
3.2.4 橡皮障的使用 橡皮障可有效隔離唾液,降低口周不同位置氣溶膠中細菌含量,燈旁采樣中菌落數下降82.7%,胸前采樣中菌落數下降83.9%[23]。
3.2.5 超聲冷卻劑的使用 超聲潔治是污染最嚴重的的口腔操作。國外學者[24]分別使用蒸餾水、2%聚維碘酮、0.12%氯己定作為超聲冷卻劑,各組空氣中菌落數結果顯示蒸餾水組最高(124.5±30.08CFU/m3),聚維碘酮組次之(60.43±33.33CFU/m3),氯己定組最低(27.17±12.5CFU/m3),說明使用氯己定、聚維碘酮作為超聲冷卻劑降低了氣溶膠中細菌含量。但化學制劑作為超聲冷卻劑是否會對管路造成堵塞、損壞或形成二次污染仍需進一步的研究。
3.3 診療區環境的消毒
3.3.1 診療區物表 人員和物體的流動會造成沉積于地面或物表的氣溶膠再度揚起,因此,就診期間應嚴格限制陪同人員數目,各治療單元內配備完善材料器械,減少不必要的人員及物體流動。
上、下午診療結束后,依據WS/T 367-2012《醫療機構消毒技術規范》 規定,采用400~700mg/L 含氯消毒劑對該診療區物表進行擦拭消毒。治療期間如遇血液、體液污染,應在該患者治療結束后使用2000~5000mg/L 含氯消毒劑擦拭。新冠肺炎疫情期間牙科綜合治療臺、儀器等物體表面采用500~1000mg/L 含氯消毒劑擦拭消毒。
3.3.2 開窗通風 定時開窗通風是最常用的降低診療區內氣溶膠濃度的方法,通風需2 小時一次,每次至少0.5 小時。
3.3.3 空氣消毒儀器 常見的空氣消毒儀器有紫外線燈、循環風紫外線空氣消毒器、靜電吸附式消毒機、等離子體空氣凈化消毒器、層流通風除菌設備等。
紫外線燈屬于靜態消毒,操作簡單,可殺滅細菌繁殖體、細菌芽孢、真菌和病毒等各種微生物,適合無人診室,且消毒存在死角,無法滿足口腔診室動態消毒需求[25]。等離子體空氣凈化消毒器屬于動態消毒,實現人機共處,操作簡捷,維護簡單,常用于手術量多或無層流設備的醫院[26]。層流通風除菌設備是目前較理想的醫院空氣消毒措施,但設備昂貴、結構復雜、維護較難、投資較大。
3.3.4 化學噴霧 化學噴霧劑主要有過氧乙酸和過氧化氫,均屬于強氧化劑,殺菌具有廣譜性,可同時對空氣和物表進行消毒。但對金屬有強腐蝕性,對皮膚黏膜有刺激性,適用于無人診室[27]。
3.3.5 中藥熏蒸 利用中草藥熏蒸消毒的方法歷史久遠,范紅英等[28]使用艾葉復方中藥提取液對婦科病房消毒效果高于紫外線消毒。黃美華等[29]發現對門診輸液室使用艾葉、蒼術熏蒸消毒效果優于紫外線照射消毒。章潔等[30]對呼吸科病房采用中藥煮沸熏蒸的方法進行空氣消毒,消毒效果可以達到病房空氣衛生標準。中藥熏蒸消毒對口腔診療區環境的消毒作用還有待進一步的研究。
4.小結與思考
口腔診療單次就診時間長、治療期間產生大量的生物氣溶膠,增加了醫護患感染的風險。因此,我們在日常的臨床工作中要步步為營,認真做好感染控制的各個環節(如圖1)。
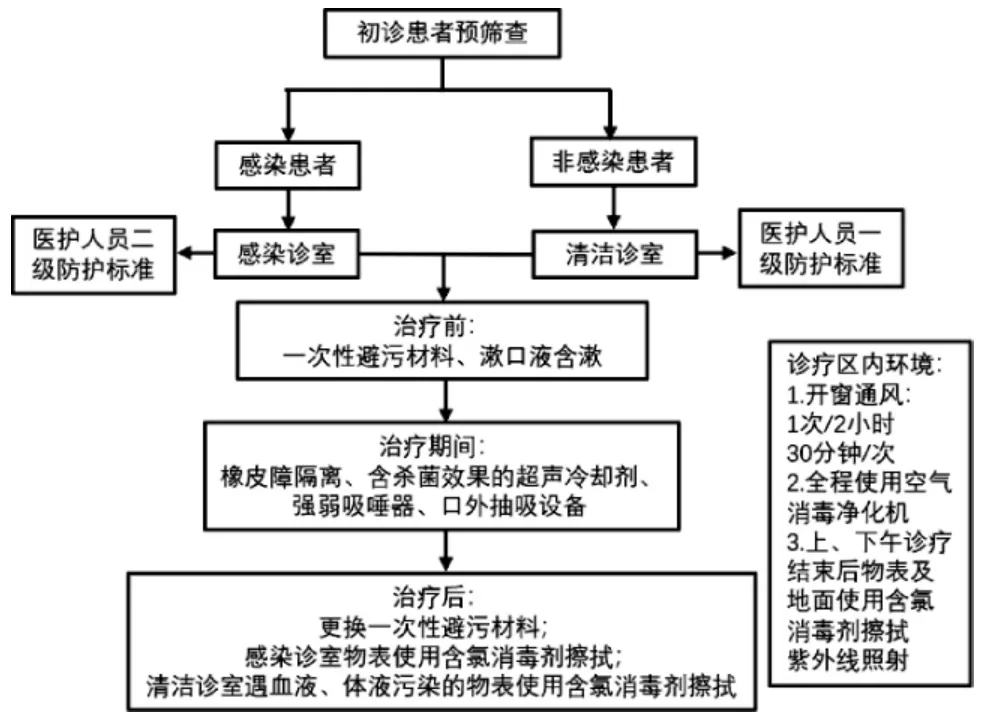
圖1 日常工作中采取的減少口腔生物氣溶膠污染的措施及醫護人員防護標準
首先對初診患者預篩查,分區診療,醫護人員采取相應的防護措施;治療前使用一次性避污材料,漱口水含漱;治療期間,使用橡皮障隔離術區,選擇適宜的超聲冷卻劑,強弱吸唾器配合椅旁口外抽吸機;診療區全程使用空氣凈化消毒器配合開窗通風。就診結束后及時更換避污材料,感染診室立即使用含氯消毒劑對診室內物表進行擦拭。上、下午診療結束后進行終末消毒。
面對諸如新冠肺炎疫情的突發公共衛生事件,以上減少措施仍有諸多方面需要改進與加強。診療區設計方面可考慮增加層流除菌診室,醫護人員需提升防護標準。由于新冠病毒直徑較小,應選擇具有較高過濾效果的椅旁抽吸裝置,使用防回吸功能手機,同時增強水路消毒。每位患者就診結束后應對診室內物表及空氣環境進行消毒,做到“一患一室一消毒”。增加化學消毒或傳統中醫中藥熏蒸的消毒方法減少紫外線照射和物理擦拭的消毒死角等,還需進一步實驗研究。
新冠肺炎疫情的爆發對口腔診療工作造成很大影響,給感控工作帶來了新的挑戰。本文從口腔生物氣溶膠來源、分布、危害及防控等方面進行闡述并提出了一些思考和建議,希望為減少口腔生物氣溶膠危害,提高感染控制提供一些的參考。

