顱腦術(shù)后中樞神經(jīng)系統(tǒng)感染的危險因素及護理對策探討
張雪蓮,顏琪,吳超
作為顱腦術(shù)后患者臨床上較為常見的一種術(shù)后并發(fā)癥,中樞神經(jīng)系統(tǒng)感染(cent ral ner vous system infection,CNSI)不僅增加患者的住院時長,加重患者的醫(yī)療經(jīng)濟負擔,而且顯著影響患者的手術(shù)質(zhì)量,增加患者預后不良或死亡的風險[1]。以往研究報道CNSI是第三位的醫(yī)院感染原因,其發(fā)生率約占所有住院患者發(fā)生感染的15%,占外科39%[2-3]。神經(jīng)外科臨床手術(shù)具有手術(shù)方式相對復雜、侵襲性操作較多、對手術(shù)環(huán)境要求較高的特點[4],此外,神經(jīng)外科患者的住院時間相對較長,因而神經(jīng)外科患者術(shù)后CNSI的發(fā)生率相對較高[5]。以往研究報道神經(jīng)外科是醫(yī)院感染的高發(fā)科室,其術(shù)后感染的發(fā)生率在1.6%~9.7%,患者術(shù)后感染的早期干預治療具有重要意義[6-7]。本文回顧性分析2017年4月-2019年4月蘇州大學附屬第一醫(yī)院神經(jīng)外科診治的925例顱腦術(shù)后患者的相關(guān)資料,探討神經(jīng)外科術(shù)后CNSI的發(fā)生率和相關(guān)風險因素,為臨床CNSI的防控提供證據(jù)支持。
1 材料與方法
1.1 研究對象
選取2017年4月-2019年4月本院神經(jīng)外科診治的925例顱腦術(shù)后患者。納入標準為:①接受顱腦外科手術(shù);②年齡≥18歲;③相關(guān)臨床資料完整,并出院后3個月隨訪成功。排除標準為:①年齡<18歲;②伴有腦膜、腦室或顱內(nèi)的炎癥和膿腫;③行經(jīng)鼻內(nèi)鏡手術(shù)。
最終納入925例顱腦手術(shù)患者,其中男449例,女476例,年齡18~69歲,平均(60.9±6.9)歲,接受的手術(shù)以顱腦腫瘤切除最多,其次為腦血管疾病和顱腦損傷。根據(jù)術(shù)后CNSI的發(fā)生情況,將患者分為感染組和非感染組。
1.2 CNSI的判定
CNSI的判定參考相關(guān)診斷標準[8],由主管醫(yī)師結(jié)合患者的CNSI臨床相關(guān)癥狀和實驗室檢測結(jié)果判定。具體CNSI診斷標準為:①有術(shù)后發(fā)熱、頭痛或頸項強直等各種顱內(nèi)感染的臨床表現(xiàn);②腦脊液檢測有炎性指標改變,符合以下之一,即白細胞計數(shù)>0.01×109/L,腦脊液蛋白定量 >4.50 g/L,腦脊液葡萄糖定量<2.50 mmol/ L;③外周血白細胞計數(shù)>10×109/L。
1.3 資料收集
基于文獻回顧、相關(guān)神經(jīng)外科專家建議和本科室的臨床實踐情況,考慮神經(jīng)外科行顱腦手術(shù)患者CNSI發(fā)生的相關(guān)高危因素,并自制相關(guān)信息收集表格。查閱本院的感染情況監(jiān)測系統(tǒng)、相關(guān)手術(shù)麻醉系統(tǒng)和患者病歷相關(guān)信息資料。收集相關(guān)信息項目:患者年齡、性別、相關(guān)手術(shù)、藥物使用、住院天數(shù)、美國麻醉醫(yī)師協(xié)會(ASA)分級、患者術(shù)前預防性抗菌藥物使用、腦室外引流(EVD)、永久性植入物及患者的相關(guān)感染等。
1.4 統(tǒng)計學方法
所有收集的數(shù)據(jù)使用SPSS 21.0統(tǒng)計軟件進行相關(guān)數(shù)據(jù)分析。相關(guān)計量數(shù)據(jù)均使用均數(shù)±標準差(±s)表示,組間比較使用t檢驗;計數(shù)資料用病例數(shù)(百分比)[n(%)]表示,組間比較使用χ2檢驗或Fisher確切概率法。此外,對CNSI感染組和非感染組的性別、體質(zhì)量指數(shù)(BMI)、相關(guān)基礎(chǔ)疾病、ASA分級、手術(shù)時長、EVD留置等相關(guān)患者臨床資料作單因素對比分析。如果單因素檢測對比具有顯著的統(tǒng)計學意義,則進一步納入行多因素分析,多因素分析選用非條件的logistic回歸方法,以P<0.05為差異具有統(tǒng)計學意 義。
2 結(jié)果
2.1 不同疾病手術(shù)患者CNSI的發(fā)生情況
925例手術(shù)患者中,有65例發(fā)生了術(shù)后CNSI,發(fā)生率為7.03%;發(fā)生率居前三位的疾病依次是顱腦腫瘤、腦血管疾病和顱腦損傷,不同疾病患者術(shù)后CNSI發(fā)生情況存在顯著差異(χ2=1.036,P=0.019)。見表1。

表1不同疾病顱腦術(shù)后患者CNSI的發(fā)生率Table 1 Incidence of central nervous system infection in patients undergoing neurosurgery in terms of underlying disease
2.2 顱腦術(shù)后患者CNSI的單因素分析
感染組和非感染組在ASA分級、術(shù)后住院時長、接臺手術(shù)、手術(shù)時長、有無EVD和永久性植入物方面差異均存在顯著的統(tǒng)計學意義(P均<0.05)。見表2。
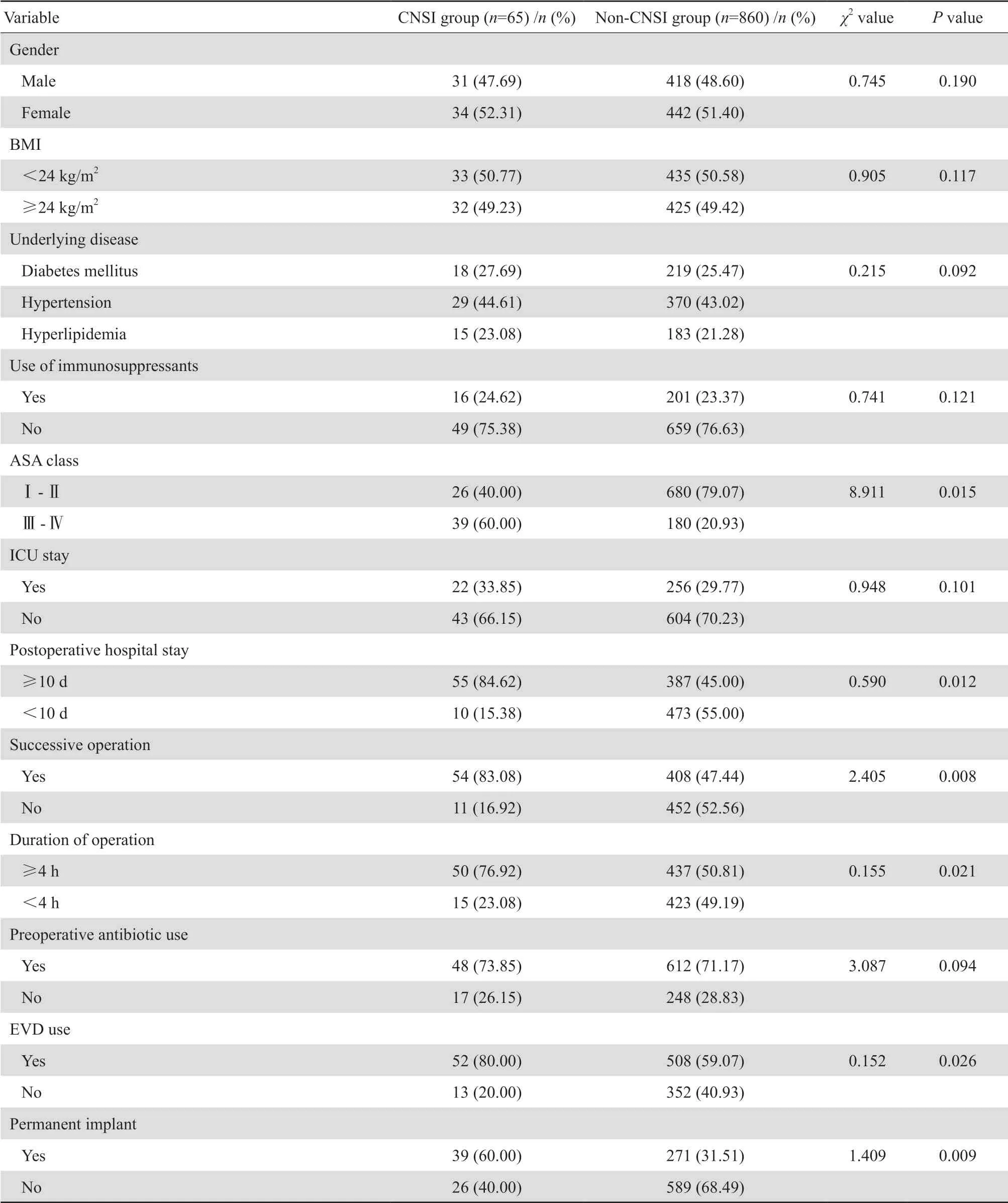
表2顱腦術(shù)后患者CNSI 的單因素分析Table 2 Univariate analysis of risk factors for central nervous system infection in neurosurgery patients
2.3 顱腦術(shù)后患者CNSI與EVD留置的單因素分析
感染組和非感染組在EVD留置時長上差異有顯著的統(tǒng)計學意義(F=9.037,P=0.002),兩組在EVD留置次數(shù)上差異無統(tǒng)計學意義(F=1.176,P=0.092)。見表3。
2.4 顱腦術(shù)后患者CNSI的多因素logistic回歸分析
多因素l ogi s t i c回歸分析提示術(shù)后住院時長≥10 d、接臺手術(shù)、手術(shù)時長≥4 h、有EVD、EVD留置時長≥7 d是神經(jīng)外科顱腦術(shù)后患者CNSI的高危因素(P均<0.05)。見表4。

表3顱腦術(shù)后患者CNSI 的EVD單因素分析Table 3 Univariate analysis of extra ventricular drainage for central nervous system infection in neurosurgery patients[n(%)]
3 討論
顱腦手術(shù)特點決定了該類手術(shù)術(shù)后的感染風險相對較高。顱腦手術(shù)相關(guān)的侵襲性操作,如患者頭皮、腦膜的切開,手術(shù)骨瓣的移除,在一定程度上損害了機體神經(jīng)系統(tǒng)的天然保護屏障,而常用的一些鈦板、顱骨鎖等手術(shù)異物的置入,則進一步增加了患者術(shù)后CNSI發(fā)生的風險水平,因而神經(jīng)外科是臨床上醫(yī)院感染發(fā)生率相對較高的科室[9-10]。本研究結(jié)果表明顱腦術(shù)后CNSI的發(fā)生率約為7.03%,與以往相關(guān)研究報道較為一致。鑒于術(shù)后CNSI的高發(fā)生率,探討顱腦術(shù)后CNSI的高危因素具有重要的臨床意義。本研究結(jié)果提示術(shù)后住院時長≥10 d、接臺手術(shù)、手術(shù)時長≥4 h、有EVD、EVD留置時長≥7 d是神經(jīng)外科顱腦術(shù)后患者CNSI發(fā)生的高危因素,臨床上對于有上述因素的患者應(yīng)著重警惕CNSI的預防和治療,以改善患者預后。

表4顱腦術(shù)后患者CNSI 的多因素logistic回歸分析Table 4 Multivariate logistic analysis of risk factors for central nervous system infection in neurosurgery patients
神經(jīng)外科顱腦術(shù)后患者的CNSI多以機體腔隙或是顱內(nèi)的感染為主,就患者的原發(fā)病情況而言,腦血管疾病、顱腦創(chuàng)傷與顱腦腫瘤患者CNSI的發(fā)生率相對較高,其可能原因與該類疾病患者的手術(shù)類型、手術(shù)方式以及手術(shù)時間特點密切相關(guān)[11-12]。腦血管疾病、顱腦損傷患者臨床上多以急診手術(shù)為主,多有術(shù)前準備不足、術(shù)中清創(chuàng)難以徹底的情況,因而患者的術(shù)后感染風險相對較高[13]。以往研究表明急診顱腦手術(shù)患者術(shù)后CNSI發(fā)生率較擇期手術(shù)治療的患者顯著升高[14]。就顱內(nèi)腫瘤患者而言,一方面腫瘤多伴有持續(xù)的消耗性損傷,患者的免疫功能相對低下,另一方面該類手術(shù)的時間相對較長、手術(shù)創(chuàng)傷相對較大,機體軟、硬腦膜的切開增加了感染的發(fā)生風險[15]。
此外,神經(jīng)外科的手術(shù)切口以Ⅰ類手術(shù)切口為主,對手術(shù)室的環(huán)境、級別和相關(guān)空氣質(zhì)量要求相對較為嚴格[16]。接臺手術(shù)時,醫(yī)護工作人員的流動性相對較大,手術(shù)室門的開關(guān)更加頻繁,因而手術(shù)室內(nèi)的靜壓差顯著下降,空氣凈化效果顯著下降[17];同時,保潔人員對手術(shù)室的清潔行為、巡回護士護理相關(guān)手術(shù)患者、器械護士和麻醉醫(yī)師對相關(guān)用物的整理等各種活動可顯著增加人體表面細菌的散落,因而導致手術(shù)室內(nèi)的浮游細菌量顯著增加,在一定程度上增加了患者手術(shù)切口部位細菌的定植數(shù)量,增加CNSI的發(fā)生風險[18]。以往研究表明接臺手術(shù)的次數(shù)越多,空氣中的相關(guān)菌落數(shù)亦越多[19]。本研究結(jié)果提示CNSI的發(fā)生率隨著手術(shù)時間的延長而顯著增加,其原因可能為手術(shù)時間越長,給患者造成的創(chuàng)傷亦顯著增加,因而手術(shù)切口部位因長時間手術(shù)暴露的相關(guān)定植菌的數(shù)量亦隨之增加。同時,手術(shù)時間越長,術(shù)中潛在出血量也顯著更多,患者術(shù)后的機體免疫功能相對更低,因而CNSI的發(fā)生風險顯著升高[20]。
醫(yī)院環(huán)境中可見多種病原微生物,其可借助醫(yī)務(wù)工作者、患者以及患者家屬的接觸而傳播,交叉感染的風險相對較高[21]。以往研究表明臨床上患者的住院時間越長,其受到相關(guān)病原菌感染的可能性顯著增加[22]。為明確患者行顱腦手術(shù)相關(guān)的CNSI風險因素,考慮到諸如常見的EVD的留置、相關(guān)植入物、導管的留置時間等各種影響因素,分析了不同風險組的CNSI發(fā)生率,CNSI的獨立風險因素有EVD的留置以及留置時長≥7 d。以往研究報道EVD留置的患者人群中,其發(fā)生感染的風險隨EVD的留置時間延長而增加[23],與本研究結(jié)果較為一致。同時,EVD的留置以及引流時間延長,在一定程度上增加了暴露的機會風險,各種相關(guān)無菌操作不嚴格,EVD的護理不當均可能引起CNSI的發(fā)生,提示臨床護理工作中應(yīng)強化EVD的評估和護理,盡早拔除EVD,以降低CNSI的發(fā)生風險。
本研究存在一些不足。首先,樣本量相對較小,可能難以精準地判斷CNSI的相關(guān)風險因素,有待后續(xù)大樣本的相關(guān)研究。其次,以往研究報道手術(shù)風險分級標準(NNIS)可能是神經(jīng)外科術(shù)后患者CNSI的影響因素[24],因臨床數(shù)據(jù)限制,我們未能納入NNIS等可能影響因素進行分層分析。同時,本研究診斷標準僅限于CNSI,而腦脊液糖和蛋白的改變僅能說明炎癥,相關(guān)確診仍需病原學的檢測,臨床患者一旦出現(xiàn)腦脊液糖和蛋白的改變即開始相關(guān)抗炎治療,僅有部分進一步進行了相關(guān)病原學的檢測分析,后續(xù)研究應(yīng)采用更加嚴謹?shù)南嚓P(guān)標準。此外,本研究為回顧性分析,臨床資料可能存在一定誤差,我們考慮后期對神經(jīng)外科患者的CNSI情況進行前瞻性研究分析干預。
綜上所述,本研究表明術(shù)后住院時長≥10 d、接臺手術(shù)、手術(shù)時長≥4 h、有EVD、EVD留置時長≥7 d是神經(jīng)外科顱腦術(shù)后患者CNSI的高危因素。因此,對于神經(jīng)外科顱腦術(shù)后患者,應(yīng)盡可能縮短住院時間,避免過多接臺手術(shù),縮短手術(shù)時間,強化EVD管理和評估盡早拔管,以降低神經(jīng)外科顱腦術(shù)后患者CNSI的發(fā)生率,改善患者預后。

