靜脈注射與硬膜外腔注入地佐辛治療對剖宮產術后產婦鎮痛、鎮靜及血流動力學的臨床對比分析
唐云琳,蒲 麗,伍 川,黃麗華
地佐辛為一種新合成的、結構類似于噴他佐辛的阿片κ受體部分激動劑,為非腸道用鎮痛藥,給藥后作用迅速,鎮痛效果顯著,地佐辛臨床常用于術后、重度疼痛、內臟絞痛、晚期癌痛等急性劇痛的治療,也可作為外科手術麻醉時的輔助藥品[1-3]。目前產婦分娩方式多為自然分娩和剖宮產。剖宮產術是產科最常見的手術。由于相關技術、學科的改進和進步,剖宮產已成為處理如頭盆不稱、骨產道或軟產道異常、胎兒或胎位異常、臍帶脫垂、胎兒窘迫、瘢痕子宮、重度子癇前期、子癇、前置胎盤、胎盤早剝等產科難題的重要方法,能及時的挽救產婦和圍產兒[4]。剖宮產后,產婦多有疼痛,疼痛可致交感神經興奮,加重產婦負擔,也不利于產婦的術后康復和恢復,甚至于影響產婦的情緒、影響激素分泌和哺乳[5]。現臨床產婦剖宮產率較高,術后疼痛嚴重困擾產婦,也廣泛引起了臨床醫師和麻醉醫師的關注。相關研究認為,地佐辛對剖宮產患者術后鎮痛效果較好。有觀點指出,單一模式鎮痛無滿意臨床效果,應針對患者情況的不同采用不同鎮痛途徑,不同鎮痛藥物,但仍無滿意的方案[6]。本研究主要通過觀察靜脈應用地佐辛和硬膜外腔應用地佐辛對剖宮產產婦術后的影響進行研究,分析靜脈應用地佐辛和硬膜外腔應用地佐辛對剖宮產患者的臨床價值。
1 對象與方法
1.1 對象 選取四川大學華西廣安醫院婦產科于2017年1月—2018年6月收治的144例剖宮產產婦作為研究對象,所有產婦均是足月單胎妊娠,于膜外麻醉下行子宮下段橫切口剖宮產術。納入標準:2組產婦均表現為臀位、瘢痕子宮、胎盤異位、巨大兒、羊水少和頭盆不稱等需行剖宮產手術的臨床指征;產婦均無明顯臟器功能異常;產婦與家屬均配合研究。排除標準:產婦合并有糖尿病、妊高癥、凝血功能異常、嚴重臟器功能不全等;產婦有認知障礙或精神疾病;產婦近期吸毒、已行鎮痛治療等。按照鎮痛途徑的不同分為觀察組和對照組2組(每組各72例)。觀察組年齡20~32歲,平均(27.23±4.32)歲;體質量61~82 kg,平均(70.81±9.43)kg;孕38~40周,平均(39.54±2.10)周;手術時間46~64 min,平均(51.49±6.62)min;初次剖宮產37例,多次剖宮產35例。對照組年齡19~31歲,平均(26.23±4.65)歲;體質量62~83 kg,平均(71.82±9.57)kg;孕 37~41 周,平均(39.74±2.11)周;手術時間45~65 min,平均(50.49±6.85)min;初次剖宮產38例,多次剖宮產34例。2組產婦在年齡、體質量、孕周等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 所有產婦術前準備均一致,進入手術室后,常規連續監測心電圖、血壓和脈搏血氧飽和度等生命體征,將產婦置于右側臥位,予以常規消毒、鋪巾后,于L2-3、或L3-4間隙行硬膜外穿刺,置入硬膜外導管,頭向置管約3 cm并固定,轉為仰臥位,麻醉誘導給予1.6%利多卡因注射液3 ml為試驗劑量,觀察5~10 min后確認無蛛網膜下腔阻滯且麻醉有效后,追加1.6%利多卡因注射液10~15 ml,直至麻醉平面維持在T6水平。手術結束后縫合傷口時觀察組硬膜外腔注入經10 ml 0.9%氯化鈉注射液稀釋的地佐辛藥物5 mg,并接自控鎮痛泵,鎮痛藥物配方為[地佐辛注射液(揚子江藥業集團有限公司,中國,規格為每支1 ml,10 mg)10 mg/kg、鹽酸托烷司瓊注射液(南京恒生制藥有限公司,中國,規格為每支5 ml,5 mg)5 mg/kg、氟比洛芬酯注射液(北京泰德制藥股份有限公司,中國,規格為5 ml,50 mg)100 mg/kg,共100 ml,以2 ml/h 的速率靜脈勻速給藥;對照組手術結束后縫合傷口時予以靜脈注射地佐辛5 mg/kg,所接自控鎮痛泵及其鎮痛藥物配方及給藥速率均與觀察組一致。同時嚴格控制地佐辛鎮痛劑量,依據患者體質量、年齡、疼痛情況、身體情況酌情調節,最高劑量不超過20 mg,每日鎮痛應用劑量需嚴格控制在120 mg內。在2組產婦剖宮產手術完成后,均給予上述藥液鎮痛。背景給藥劑量:2 ml/h;鎖時15 min,設置自控給藥劑量:1.5 ml/每次按壓;最大劑量7 ml/h 即臨床上常用的芬太尼靜脈自控鎮痛法(PCA)。2組產婦術后均予抗感染、對癥、促宮縮等常規治療。鼓勵產婦們早哺乳、早期母嬰接觸。術后導尿管均留置2 d,觀察無異常后再拔除。
1.3 觀察指標和療效判定 觀察并比較2組患者各項指標以評價臨床效果:鎮痛效果:剖宮產術后2 h(t1),4 h(t2),8 h(t3),24 h(t4),2 d(t5),應密切關注并仔細詢問剖宮產產婦術后關于產后疼痛的情況,標準參照視覺模擬評分(VAS)進行疼痛評分和比較,VAS評分最高10分,分值越小,產婦感覺越舒適,疼痛度越輕。2組產婦用藥前、用藥24 h后心率(heart rate,HR)、收縮壓(systolic blood pressure,SBP)、舒張壓(diastolic blood pressure,DBP)等生命指征。2組產婦鎮靜程度比較:剖宮產術后1 h(t1)、4 h(t2)、8 h(t3)、24 h(t4)評估產婦鎮靜程度。鎮靜程度評價主要根據鎮靜(Ramsay)評分,標準參照Ramsay評分標準[7]。觀察2組產婦發生呼吸抑制、便秘、胃腸道反應、頭暈、瘙癢等不良反應的情況。
1.4 統計學處理 應用SPSS 14.0軟件對數據進行統計分析。計量資料以±s表示,采用t檢驗,計數資料以率(%)表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 鎮痛效果比較 2組VAS評分均隨時間變化均逐漸增加,2組t1時VAS評分差異無統計學意義(P>0.05);t2~t5時觀察組VAS評分優于對照組(P<0.05)(表1)。
2.2 用藥前后生命指征比較 2組用藥前HR、SBP、DBP比較差異無統計學意義(P>0.05),用藥24 h后觀察組HR、SBP、DBP水平明顯低于對照組(P<0.05)(表2)。
2.3 鎮靜程度比較 2組Ramsay評分均隨著時間變化逐漸升高(P<0.05);2組t1時Ramsay評分差異無統計學意義(P>0.05);觀察組t2~t4時,Ramsay評分均顯著優于對照組(表3)。
2.4 不良反應發生情況比較 2組不良反應比較差異無統計學意義(P>0.05)(表4)。

表1 2組產婦VAS評分比較(分)

表2 2組產婦用藥前后生命指征比較
3 討論
產婦術后常訴切口疼痛,術后一天最常見,尤其是麻醉消退后的2 h內,此時產婦自覺疼痛最劇烈[8]。疼痛一方面可促使交感神經興奮,進一步影響產婦泌乳和哺乳;另一方面,疼痛還可增加產婦產后出血風險,引發一系列其他并發癥的發生,使產婦住院時間延長[9-11]。現臨床常用阿片類鎮痛藥物,雖然能鎮痛,但仍有多種不良反應,所以臨床工作者更青睞不良反應少、鎮痛效果好的鎮痛藥[12-13]。地佐辛正是一種新型的強效混合型阿片鎮痛藥,它不僅可激動分布在大腦、腦干和脊髓登等處的κ受體,還可激動μ受體,雙重拮抗,雙重鎮靜、鎮痛,所以鎮痛效果更佳,胃腸道等不良反應更少[14-15]。有研究表明,肌肉注射地佐辛起效大約在30 min 內,鎮痛作用大約3 h;硬膜外應用地佐辛效果顯著,但會損傷導管周圍的神經根,也容易感染,所以未廣泛應用[16]。因此,如何有效減輕剖宮產產婦的術后疼痛,對產婦的術后各項功能恢復十分重要。
本研究顯示,2組產婦VAS評分均隨時間變化均逐漸增加,但在術后2 h時,2組產婦的鎮痛效果差異無統計學意義;而在術后4、8、24 h和2 d時,觀察組產婦鎮痛效果均優于對照組,術后1 h 2組產婦鎮靜效果差異無統計學意義,觀察組在剖宮產術后4、8、24 h時,Ramsay評分較對照組低,差異有統計學意義;2組產婦在各項不良反應上差異無統計學意義,提示采用硬膜外腔注射地佐辛的鎮痛作用優于采用靜脈注射地佐辛,可能是因為硬膜外腔神經根上的阿片受體和地佐辛互相結合,使疼痛中樞不敏感[17-18];抑制腸道的交感神經,興奮副交感神經,使擴張胃腸道血管,使腸道蠕動增加,術后排氣時間縮短,產婦可早期進食,也使產婦胃腸恢復的速度加快,同時也使產婦不良反應減少[19-20];同時地佐辛可隨著循環進入血液,激動大腦的阿片受體鎮痛鎮靜[21]。另一方面,硬膜外使用地佐辛吸收速度不及靜脈使用,作用也較靜脈注射更加持久,更能有效持久鎮靜鎮痛,減少產婦產后疼痛感,從而改善產婦術后生活質量,使產婦術后能夠休息和照顧嬰兒。相關資料認為,在剖宮產術后靜脈注射地佐辛較硬膜外腔應用地佐辛鎮痛效果弱[22]。本研究中,觀察組的術后鎮痛效果、鎮痛程度均優于對照組,也提示硬膜外腔注射地佐辛對產婦而言是可靠、安全。
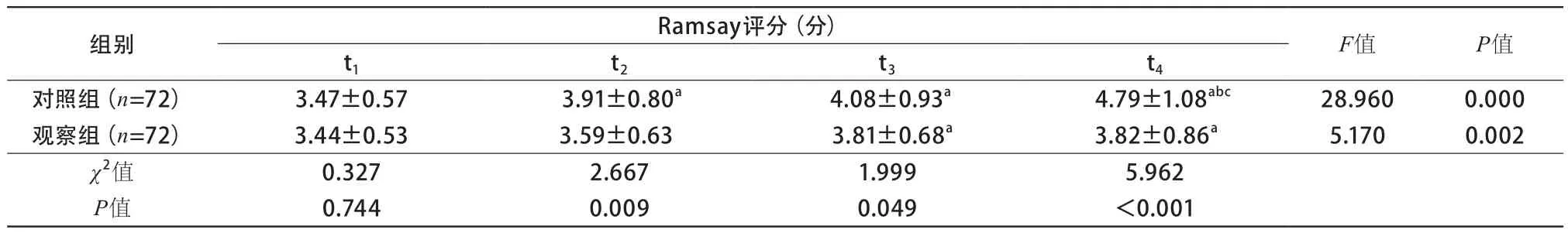
表3 2組產婦鎮靜程度比較
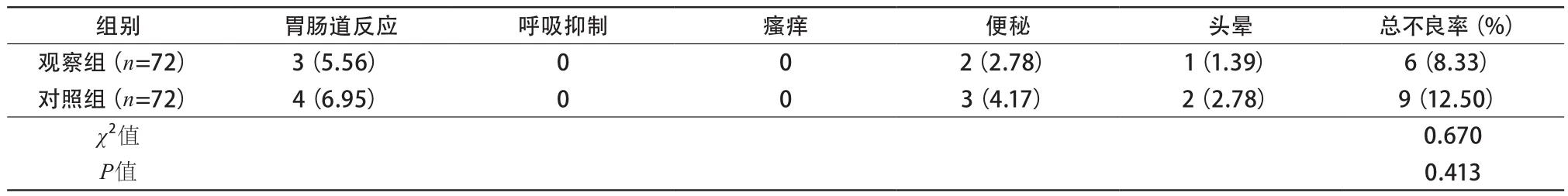
表4 2組產婦不良反應發生情況比較[例(%)]
綜上所述,與靜脈應用地佐辛相比較,硬膜外腔應用地佐辛對剖宮產產婦術后鎮痛、鎮靜效果更好,產婦舒適度更高,術后不良反應更少。

