不同濃度羅哌卡因用于超聲引導下肌間溝臂叢神經阻滯的麻醉效果
付金平
撫州第五醫院,江西 撫州 344000
以往對患者實施肌間溝臂叢神經阻滯麻醉時,基本上都是采用盲探式方法進行操作,其成功率較低,且對組織造成損傷較大,進而會造成多種相關并發癥[1]。臂叢阻滯麻醉的起效速度、鎮痛效果維持時間,主要與麻醉藥物的濃度水平和容量具有較為密切的關系,因此,對麻醉藥物的濃度水平和容量進行正確的選擇,對于保障患者在手術期間的麻醉效果具有非常重要的意義[2]。本文對比研究超聲引導下肌間溝臂叢神經阻滯麻醉過程中選用不同濃度羅哌卡因的臨床效果,具體匯報如下。
1 資料和方法
1.1 一般資料選擇2017年7月至2019年7月在我院進行手術治療期間接受超聲引導下肌間溝臂叢神經阻滯麻醉的患者60例,通過隨機分組的方式將其分成對照組(30例)和研究組(30例)。對照組患者年齡19~73歲,平均(41.8±4.6)歲;男性18例,女性12例;發病至手術時間1~8d,平均(2.4±0.5)d;研究組患者年齡19~75歲,平均(41.6±4.5)歲;男性19例,女性11例;發病至手術時間1~8d,平均(2.5±0.7)d。數據組間無統計學意義(P>0.05),可以進行比較分析。
1.2 方法所有患者在手術治療麻醉前,均需要對脈搏、血壓水平進行監測,在進入到手術室后,進一步接受無創血壓、脈搏血氧飽和度、心電監護監測,幫助其取去枕平臥狀態,頭保持偏向一側。通過彩色多普勒超聲系統對肌間溝臂叢神經實施全面掃描,選擇適當的線陣探頭,工作期間的頻率水平控制在7~15MHz之間,于前斜角肌外下方的位置對類圓形、圓形低回聲的目標神經干進行確定,適當地移動超聲探頭,但需要時刻保證超聲圖像的中間位置為臂叢影像。選擇規格為7號注射針頭,延長管連接好相應的注射器,穿刺針從超聲探頭的外側位置進入,在平面內技術的輔助下經超聲引導,適當地調節進針的具體深度和角度,從臂叢后外側位置以慢速的速度盡可能貼近臂叢神經,通過回抽顯示無血之后,將50%的麻醉藥物注入其中,接著可以實施退針操作,到達皮下位置,合理調節進針的角度,在臂叢的前上方位置推進針尖,盡量與臂叢神經保持緊貼狀態,通過回抽顯示無血之后可以將另外50%的麻醉藥物注入其中,確保麻醉藥物圍繞目標神經進行逐步的擴散。對照組給予30mL濃度為0.25%的羅哌卡因,研究組給予30mL濃度為0.375%的羅哌卡因,如果在手術進行過程中發現有鎮痛不全表現,可以通過靜脈注射方式給予芬太尼和咪達唑侖,給藥劑量范圍分別為0.1~0.2mg和2~3mg。
1.3 觀察指標①麻醉起效時間、麻醉鎮痛持續時間、術后蘇醒時間、術后住院治療時間;②麻醉藥物導致的不良反應情況;③麻醉總有效率;④麻醉前后簡易智力狀況檢查量表 (mini-mental state examination,MMSE) 評分、血壓、心率水平;⑤對麻醉方案的滿意度。
1.4 評價標準麻醉效果:①優:在手術操作過程中患者沒有任何疼痛感,不需要另外追加使用任何鎮痛藥物;②良:在手術操作過程中,患者會出現疼痛感,但程度較為輕微,需要少量的輔助性應用鎮痛藥物;③中:在手術操作過程中,患者出現程度明顯的疼痛感,需要輔助性使用具有鎮痛作用的藥物;④差:手術疼痛程度劇烈,需要轉為全身麻醉,才能繼續進行手術操作,或出現相關不良反應[3]。總有效率=(優例數+良例數+中例數)/總例數×100%。
表1 兩組麻醉起效時間、麻醉鎮痛持續時間、術后蘇醒時間、術后住院治療時間比較(±s)
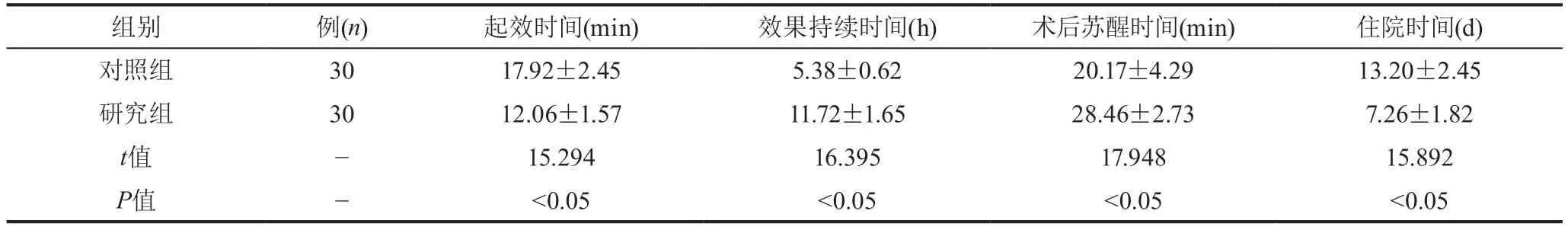
表1 兩組麻醉起效時間、麻醉鎮痛持續時間、術后蘇醒時間、術后住院治療時間比較(±s)

表2 兩組麻醉總有效率比較[例(%)]
表3 兩組麻醉前后認知功能MMSE評分、血壓、心率水平比較(±s)
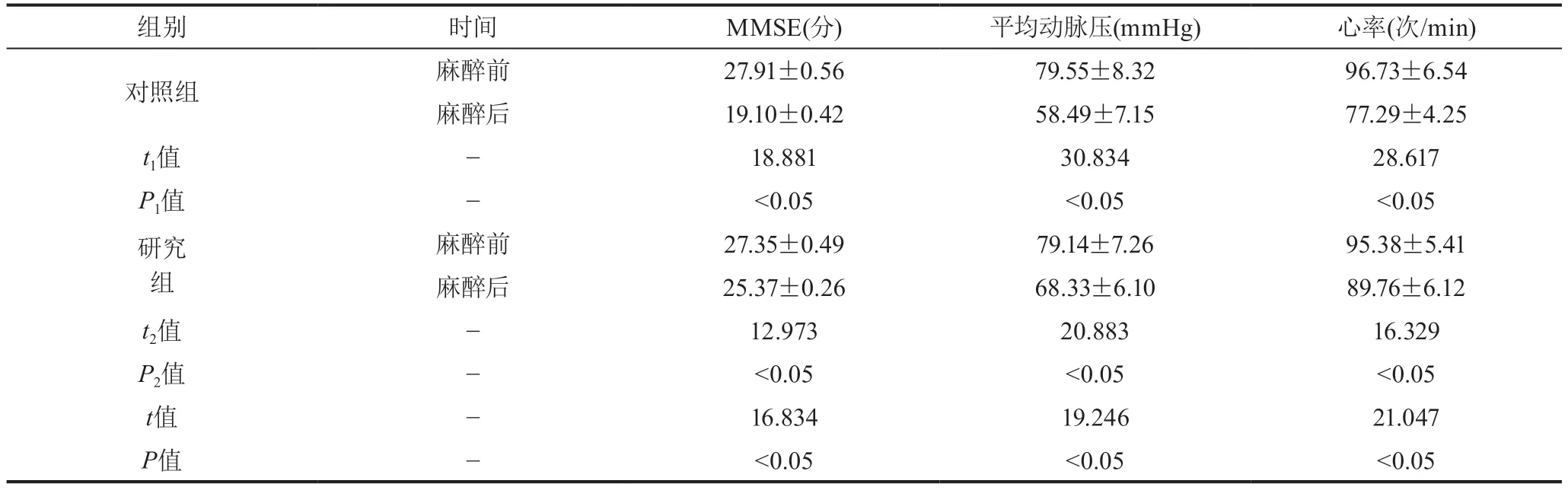
表3 兩組麻醉前后認知功能MMSE評分、血壓、心率水平比較(±s)
注:t、P兩組麻醉后組間數據比較,t2、P2研究組麻醉前后組內數據比較,t1、P1對照組麻醉前后組內數據比較

表4 兩組滿意度情況比較[例(%)]
滿意度:在患者術后治療結束,恢復期住院治療階段,利用病房隨訪的機會,采用滿分為100分的不記名打分問卷,對麻醉方案及所達到效果的滿意度情況進行調查。如果分數<60分為不滿意,如果分數<80分但≥60分為基本滿意,如果分數≥80分為滿意[4]。滿意度=(滿意例數+基本滿意例數)/總例數×100%。
1.5 數據處理方法采用SPSS18.0軟件處理數據。計數資料采用[例(%)]表示,進行χ2檢驗;計量資料采用(±s)表示,進行t檢驗,P<0.05表示差異有顯著統計學意義。
2 結果
2.1 麻醉起效時間、麻醉鎮痛持續時間、術后蘇醒時間、術后住院治療時間研究組研究對象麻醉起效時間和術后住院治療時間短于對照組,有統計學意義(P<0.05);麻醉鎮痛持續時間和術后蘇醒時間長于對照組,有統計學意義(P<0.05),具體數據見表1。
2.2 麻醉藥物導致的不良反應情況研究組麻醉藥物導致的不良反應有4例,略多于對照組的3例,發生率分別為13.3%和10.0%,組間差異無統計學意義(P>0.05)。
2.3 麻醉總有效率研究組麻醉總有效率高于對照組,組間差異有統計學意義(P<0.05),具體數據見表2。
2.4 麻醉前后認知功能MMSE評分、血壓、心率水平兩組麻醉后認知功能MMSE評分、血壓、心率水平均低于麻醉前,組內數據比較差異有統計學意義(P<0.05)。兩組麻醉前組間比較差異無統計學意義(P>0.05),麻醉后組間比較差異有統計學意義(P<0.05),具體數據見表3。
2.5 對麻醉方案的滿意度研究組高于對照組,組間差異有統計學意義(P<0.05),具體數據見表4。
3 討論
超聲技術引導下通過臂叢神經實施逐步阻滯麻醉,近年來在臨床上已經得到了廣泛的應用,然而,其所產生的麻醉效果不僅僅與麻醉醫護人員的操作精準程度、操作技巧具有一定的關系,還與在麻醉過程中所選擇的藥品用量、濃度水平等有著密切的關系[5-6]。羅哌卡因屬于近年來應用十分普遍的一種局麻藥品,屬于氨基酰胺類藥物的一種,其藥理學作用機制是將鈉離子滲進患者神經纖維細胞膜的過程阻斷,對順神經纖維所產生的沖動傳導機制進行阻滯,同時,還具有較為理想的鎮痛和鎮定作用[7-8]。通過本次研究,可以進一步證明,超聲引導下肌間溝臂叢神經阻滯麻醉過程中選用濃度為0.375%的羅哌卡因,不僅不增加不良反應,還能夠縮短起效時間,延長麻醉效果維持時間,減小對心率、血壓、認知功能的影響,使麻醉效果及患者滿意度得到同步提升。

