傳統手術與3D 打印技術手術對脛骨平臺骨折的治療效果對比探究
高斌 李玉泉 劉勝 洪友欽 曾慶 陳澤欽
膝關節是人體重要的關節部位,脛骨平臺骨折是臨床上常見的骨折方式,其屬于膝關節內骨折,如果治療不得當會引起膝關節功能的障礙,影響患者的生活質量[1]。脛骨平臺骨折通常采取手術的方式進行治療。傳統的手術是借助X 光、CT 成像判定患者的骨折情況,但是由于異物的遮擋,骨塊的重疊以及拍攝角度等問題,導致成像不準確,使醫生不能全面地了解患者骨折處的狀況,使手術的難度和風險增大[2]。隨著時代的進步,3D 打印技術被應用到脛骨平臺骨折的手術治療中,其可以直觀地模擬骨折處的狀況以及提前操作演示手術的過程,安全性提高[3]。因此,本文以病例隨機對照展開,對比探究傳統手術與3D 打印技術手術對脛骨平臺骨折的治療效果,現報告如下。
1 資料與方法
1.1 一般資料 選擇2018 年2 月~2019 年1 月本院收治的脛骨平臺骨折患者40 例作為研究對象,將所有患者按照隨機數字表法分為對照組和觀察組,各20 例。對照組中,男11 例,女9 例;年齡21~66 歲,平均年齡(43.55±8.53)歲;體質量指數20~25 kg/m2,平均體質量指數(23.12±1.04)kg/m2。觀察組中,男13 例,女7 例;年齡22~61 歲,平均年齡(41.54±6.52)歲;體質量指數21~25 kg/m2,平均體質量指數(23.66±0.89)kg/m2。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準
1.2.1 納入標準 ①均為脛骨平臺骨折;②無膝關節畸形;③均經患者同意并簽署同意書。
1.2.2 排除標準 ①合并心腦血管疾病或者病歷資料不全者;②伴有嚴重的下肢血管或者神經損傷者;③合并凝血功能異常、精神異常者;④伴有感染,合并開放性復雜創傷者。
1.3 方法 對照組給予傳統手術治療。手術前需要對患者骨折處拍攝X 光、CT,根據成像確定骨折的部位和骨折處狀態,確定手術中的固定方案。
觀察組給予3D 打印技術手術治療。對骨折處進行CT 掃描,記錄三維數據,將數據輸入計算機,使用Mimics 軟件進行處理,打印成1∶1 同比例的脛骨平臺骨折模型,利用影像資料和3D 打印模型,確定骨折的分型、部位、骨折程度,評估骨折處骨塊的移位程度、關節面的凹陷位置,確定手術的切入口、鋼板的使用數量和固定位置等手術方案,并根據手術的步驟進行模擬,對手術的復位、內固定以及關節面的解剖復位尋找良好的力度和角度,在模型上使用克氏針逐個進行固定,并選擇合適的鈦板型號,將其彎曲到合適的彎度,使其完全貼附在模型的骨折處,調整到合適的位置,同時確定好鈦釘的使用型號以及置入位置和角度,對骨折處做到有效的固定,手術過程中依照制定的手術方案以及模擬手術的步驟進行手術,術后使用CT 掃描,打印3D 脛骨模型,確定術后骨折處的復位情況和關節面的平整度。治療后對患者治療效果進行評估。
1.4 觀察指標及判定標準 ①比較兩組手術指標,觀察記錄兩組患者術中出血量、手術時間以及骨愈合時間。②比較兩組患者手術前后膝關節HSS 評分。根據膝關節HSS 評分標準對患者術前、術后3 個月、術后6 個月的膝關節功能恢復情況進行評定。HSS 評分≥85 分為膝關節功能恢復優,70~84 分為膝關節功能恢復良好,60~69 分為膝關節功能恢復一般,≤59 分為膝關節功能恢復差。③比較兩組術后并發癥發生情況。記錄兩組患者手術后出現的感染、關節僵硬、創傷性關節炎、骨愈合異常等術后并發癥的發生率。
1.5 統計學方法 采用SPSS18.0 統計學軟件對數據進行統計分析。計量資料以均數±標準差(±s)表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 兩組手術指標比較 觀察組的手術時間、骨愈合時間均短于對照組,術中出血量少于對照組,差異具有統計學意義(P<0.05)。見表1。
2.2 兩組手術前后膝關節HSS 評分比較 兩組術前膝關節HSS 評分比較,差異無統計學意義(P>0.05);觀察組術后3、6 個月膝關節HSS 評分均高于對照組,差異有統計學意義(P<0.05)。見表2。
2.3 兩組術后并發癥發生情況比較 觀察組術后并發癥發生率為5.00%,對照組術后并發癥發生率為30.00%。觀察組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表3。
表1 兩組手術時間、術中出血量、骨愈合時間比較(±s)

表1 兩組手術時間、術中出血量、骨愈合時間比較(±s)
注:與對照組比較,aP<0.05
表2 兩組手術前后膝關節HSS 評分比較(±s,分)

表2 兩組手術前后膝關節HSS 評分比較(±s,分)
注:與對照組比較,aP<0.05
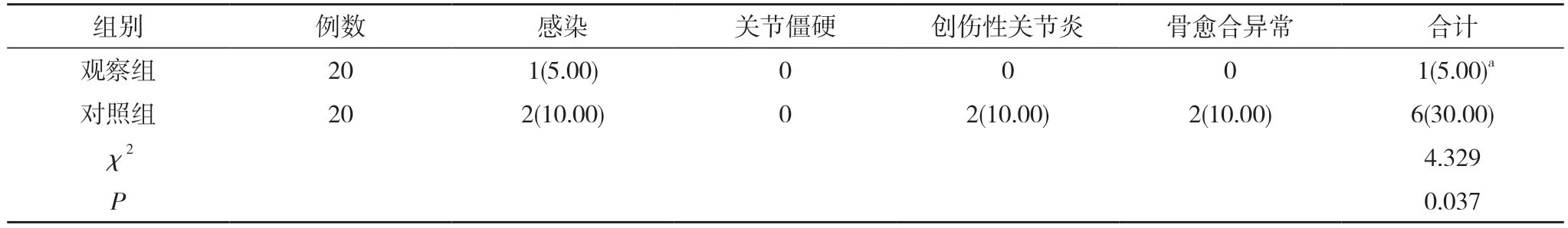
表3 兩組術后并發癥發生情況比較[n(%)]
3 討論
脛骨平臺骨折是指脛骨近端與膝關節組成的一部分骨折。患者多有外傷史,主要表現為膝關節劇烈疼痛、高度腫脹或淤血、失去活動能力、移位、關節面不平整等[4]。膝關節是人體的負重關節,一旦出現骨折移位、塌陷、關節面不平整,應及時進行手術治療,以盡快恢復關節面的平整和力線。如果治療不及時,由于脛骨是松質骨,容易愈合,如果過早負重或粉碎性骨折造成缺損,容易導致關節的畸形愈合;由于脛骨平臺骨折,導致關節面不平整,出現創傷性關節炎的表現,例如關節疼痛等;由于骨折后出現關節面不平整,治療過程中需要長期進行固定,導致身體功能、關節功能受限,致使關節出現僵硬、活動障礙等[5]。
目前臨床上治療脛骨平臺骨折多使用手術治療,傳統的手術方式雖然治療效果較好,但在手術過程中難免要對患者的軟組織進行剝離,造成膝關節周圍軟組織破損,影響其周邊血液循環,增加術后并發癥的發生率,同時由于X 光線、CT 的掃描存在一定的局限性,影像資料中對于患者骨折處的部分細節很難得到良好的呈現,使手術操作醫生不能全面地了解患者骨折處的損傷程度,對手術的順利進行造成很大的難度[6]。隨著科技的進步,醫療水平的提高,3D 打印技術的逐漸成熟,3D 打印技術被逐漸應用到外科的手術中。3D打印是一種快速成型技術,是以數字模型文件為基礎,使用粉末狀金屬或者塑料等可粘合性材料,通過逐層打印的方法對物體進行構造的先進技術[7]。對脛骨平臺骨折手術使用3D 打印技術進行手術,通過3D 打印骨折處的三維模型,使操作醫生可以全面地詳細地了解骨折的部位、嚴重程度,形成一種三維的立體結構,對治療的手術方案進行準確的判斷,通過對骨折處1∶1 同比例的三維模型的模擬手術,制定出最合適的手術方案,同時通過模擬手術可以提前將鈦板彎曲到合適位置,確定鈦板鈦釘的型號以及置入的方位,節省手術的時間和風險[8]。
本研究中,觀察組的手術時間、骨愈合時間均短于對照組,術中出血量少于對照組,差異具有統計學意義(P<0.05)。說明通過采用3D 打印出的骨折處三維模型進行模擬手術,提前準確地確定了鈦板鈦釘的型號,同時對手術中可能出現的突發狀況制定出應急方案,節省了手術中的思考時間,同時縮短了手術的時間和術中的出血量,由于通過三維模型可以全面詳細地了解骨折處的情況,制定針對性的手術方案,使得內固定效果顯著,促進了骨折處的愈合。本研究中,觀察組術后3 個月、術后6 個月膝關節HSS 評分均高于對照組,差異有統計學意義(P<0.05)。說明3D 打印技術提高了手術的準確性,使骨折處的愈合效果顯著,同時提升了膝關節的各項功能,提高了膝關節HSS評分。本研究中,觀察組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05),說明3D 打印技術手術治療脛骨平臺骨折,可通過三維模型清楚地了解骨折的位置和尺寸,準確率和安全性提高,減少了不必要的軟組織剝離,從而減少了術后出現感染、關節僵硬、創傷性關節炎、骨愈合異常等并發癥的發生。
綜上所述,將3D 打印技術手術應用于脛骨平臺骨折的治療中,可縮短手術時間和骨愈合時間,促進膝關節功能恢復,減少術后并發癥的發生,值得推廣應用。

