體外沖擊波聯合鏡像療法對腦卒中患者上肢運動功能恢復的影響
郭君怡,葉小聰,林海玉,李菊芳,王亦素
溫州醫科大學附屬第二醫院,浙江溫州 325027
腦卒中已成為我國居民的第一位死亡原因,被稱為“人類健康的第一大殺手”[1-2]。腦卒中致殘率高, 約80%的腦卒中患者遺留有上肢及手運動功能障礙[3-4]。上肢及手運動功能障礙是神經康復科棘手難題之一。常規康復治療降低了腦卒中患者致殘率,但患者上肢及手運動功能障礙率仍較高。體外沖擊波是一種通過物理學機制介質(空氣或氣體)傳導的機械性脈沖壓強波,體外沖擊波設備將氣動產生的脈沖聲波轉換成精確的彈道式沖擊波,通過治療探頭的定位和移動,可以對人體組織產生良好的治療效果。體外沖擊波在治療患者功能障礙方面也日益受到關注[5]。鏡像療法是指通過鏡子使患者可看到自身健側肢體,反饋給患者一個假象,患者認為鏡中的健肢為患肢,通過鏡像原理刺激中樞神經元,根據中樞神經元的可塑性幫助患者恢復機體功能[6-7]。本研究探討體外沖擊波聯合鏡像療法在腦卒中患者上肢及手運動功能的康復治療效果。現報告如下。
1 對象與方法
1.1 對象
納入標準:診斷為腦卒中;病程在半年內;一側癱瘓;癱瘓側上肢屈肌張力Ashworth評分為1~3分;無認知障礙,能配合康復訓練;患者或患者直系家屬簽署知情同意書;無重要臟器功能衰竭。排除標準:存在關節病變;半年內接受過痙攣治療(包括肉毒素注射、抗痙攣藥口服及手術);明顯失語、視覺功能障礙、認知障礙;既往有精神病史、運動功能障礙史、腦器質性疾病史;病情危重或急性期病情尚未穩定。2015年6月至2018年6月在溫州醫科大學附屬第二醫院神經內科和神經康復科住院治療的符合納入、排除標準的患者共120例,采用隨機數字表分為觀察組(60例)和對照組(60例),兩組患者在性別、年齡、病程、病變性質等方面比較差異無統計學意義,見表1。

表1 兩組患者一般資料比較
1.2 方法
兩組患者均接受常規康復治療,包括腦卒中早期患者功能位擺放、肢體主動及被動訓練、低中頻治療、針灸治療、日常生活活動能力(ADL)訓練等治療。
1.2.1對照組
患者住院期間給予體外沖擊波治療。采用某公司生產的體外沖擊波治療機進行沖擊波治療,在患者偏癱側的上肢和手腕使用乙醇棉擦拭表面皮膚后均勻涂上耦合劑,選擇直徑為15 mm的沖擊波探頭,設置治療參數,沖擊頻率為8 Hz,壓強為2.0~3.0 bar,每次治療時總沖擊次數2 000次,持續時間為20 min,2次/周。對患者癱瘓側重要肌肉位置進行標記,如肱二頭肌、橈側腕屈肌等,沖擊波探頭在半徑3 cm范圍內移動。
1.2.2觀察組
在對照組基礎上增加鏡像療法。保持環境安靜,患者取坐位,在就餐板上放置一面30 cm×30 cm的鏡子,健側上肢朝向鏡子的反射面,偏癱側上肢放在鏡子的無反射面。要求患者健側上肢完成各項動作,患者觀察健側上肢的運動成像并想象成偏癱側肢體在運動,并使偏癱側上肢盡量做與健側上肢相同的動作。住院期間由康復治療師發出動作指令,出院回家后由患者自己或家屬發出動作指令,健側上肢和偏癱側上肢根據動作指令完成相應訓練動作。訓練動作遵循由粗大到精細,從易到難,從簡單到復雜的順序,先是上肢的前屈、外展,再到肘關節的屈曲、伸展,然后過渡到手的伸展、抓握、對捏等動作,最后過渡到偏癱側較難完成以及無法完成的動作。每天上午訓練15 min,下午訓練15 min,鏡像療法共持續6個月。
1.3 效果評價
分別在干預前和干預6個月后,由同一康復治療師用Brunnstrom分期[8]、主動關節活動范圍(AROM)[9]、上肢Fugl-Meyer運功功能(FMA)評分[10]對患者癱瘓側上肢運動功能進行測評,用改良Barthel指數(Modified Barthel Index,MBI)[11]對患者ADL進行評定。
1.3.1Brunnstrom分期
Brunnstrom分期用于評價上肢和手部的運動功能,共分為6期,期數越高表示肢體運動功能越好。I期:無任何隨意運動,手、上下肢無任何運動;Ⅱ期:有聯合反應,可共同運動,僅有極少的隨意運動;Ⅲ期:隨意出現的共同運動,如手可抓握,不能伸展;Ⅳ期:可以分離運動,如手能捏、小范圍伸展;Ⅴ期:肌張力逐漸恢復,可看見分離精細運動,手指可同時伸展,但單獨伸展差;Ⅵ期:運動能力接近正常,速度和準確性較正常差。
1.3.2AROM
AROM用于測評手腕背伸情況,腕背伸AROM為0~70°,使用量角器測定偏癱側腕背伸時AROM,活動度越大,表明關節活動功能越好。
1.3.3上肢FMA
FMA評分是臨床常用的評定患者偏癱肢體運動功能的量表,上肢FMA包括手指、手腕、肩等33個項目,每個項目評為3級,分別計為0分、1分、2分,0分表示指定動作完全不能完成,1分表示只能完成部分指定動作,2分表示指定動作均能完成。滿分為66 分,分值越高說明上肢運動功能越好,0~20分表示上肢功能差,21~40分表示上肢功能良,41~66分表示上肢功能優。上肢FMA的Cronbach’sα系數為0.858[12]。
1.3.4MBI
MBI共有10項,滿分為100分,總分分值越高提示ADL越好。總分<20 分,表示極嚴重功能障礙;20~45 分,表示嚴重功能障礙;50~70 分,表示中度功能障礙;75~95分,表示輕度功能障礙;100分,表示生活完全自理。MBI的Cronbach’sα系數為0.817[11]。
1.4 統計學方法
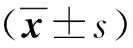
2 結果
2.1 兩組患者偏癱側上肢Brunnstrom分期比較
干預前、干預后觀察組患者與對照組患者偏癱側上肢Brunnstrom分期組間以及組內比較見表2。
2.2 兩組患者偏癱側腕背伸AROM和上肢FMA評分及MBI比較
干預前、干預后觀察組患者與對照組患者偏癱側腕背伸AROM、上肢FMA評分及MBI組間以及組內比較見表3。

表2 兩組患者偏癱側上肢Brunnstrom分期比較
注:1)觀察組干預后與干預前比較,Z=4.320,P=0.001;2)對照組干預后與干預前比較,Z=0.121,P=0.904。

表3 兩組患者偏癱側腕背伸AROM和上肢FMA評分及MBI比較
注:1)與干預前組內比較,P<0.05。
3 討論
3.1 體外沖擊波的優劣分析
研究顯示痙攣狀態的發生與反射介導機制相關,即上運動神經元對脊髓下行運動通路的抑制減弱或中斷。體外沖擊波治療痙攣機制可能與下列作用有關:誘導酶性和非酶性的一氧化氮化學合成,參與周圍神經肌肉突觸形成,干預反射介導機制;在短時間內間斷或連續地對肌腱產生機械性壓力刺激,降低脊神經的興奮性,緩解肌肉痙攣狀態。體外沖擊波治療能有效地緩解腦卒中患者的痙攣狀態,松解偏癱側上肢的僵硬組織,改善微循環,改善患者運動功能,是治療腦卒中后痙攣狀態的一種有效手段[13]。住院期間可以早日采用體外沖擊波治療,但體外沖擊波治療技術及專業性強、有一定的治療風險,且治療費用昂貴,出院患者難以在家中進行訓練。
3.2 鏡像療法的優勢
腦卒中后伴有上肢運動功能障礙的患者,其進食、修飾、如廁等ADL會受到影響。患者上肢癱瘓不易恢復,其原因較多:患者習慣使用健側肢體,導致偏癱側肢體“習慣性廢用”;腦卒中后機體較難恢復,神經細胞修復、再生較慢。故上肢癱瘓需要從大腦本身進行干預,結合肢體的康復訓練,以促進患肢恢復,持續活躍大腦皮質相應結構,改善神經功能。鏡像療法治療的主要機制:視覺感覺屬于中、高級中樞理性思維,利用視覺反饋效應,可部分調控作用機體;通過反饋、激活鏡像神經元,有助于形成運動記憶區;鏡像療法能夠通過鏡像的反饋性刺激效果,促進中樞神經系統損傷神經元重組,提高局部突觸傳遞的完整性和連續性。有研究者認為鏡像療法能夠提高訓練后患者的肌張力,提高手運動的精細性和協調性[14]。鏡像療法簡單易行,患者及家屬可在家中堅持治療,避免康復治療的中斷,有利于患者的長期預后。
3.3 體外沖擊波聯合鏡像療法可改善腦卒中患者偏癱側上肢運動功能和ADL
體外沖擊波聯合鏡像療法,誘導偏癱側上肢和手的分離運動,抑制病理性運動模式,提高偏癱側腕背伸AROM,加快偏癱側上肢康復,進而促進腦卒中的康復,提高腦卒中患者的ADL[15]。患者住院期間,采用體外沖擊波聯合鏡像療法治療效果值得肯定,出院后繼續采用鏡像療法干預,有助于腦卒中患者最大程度的康復。本研究顯示,干預6個月后,兩組患者偏癱側上肢和手的Brunnstrom分期、偏癱側腕背伸AROM、上肢FMA、MBI均優于干預前,比較差異具有統計學意義(P<0.05);且干預后觀察組以上指標均優于對照組,比較差異具有統計學意義(P<0.05)。研究結果表明,體外沖擊波聯合鏡像療法能改善腦卒中后患者上肢運動功能,提高患者ADL。

