維持性透析患者腸外營養(yǎng)藥學(xué)會診路徑建立及實踐*
李璐璐,楊香瑜,郭珩,張韶輝
(武漢市第一醫(yī)院藥學(xué)部,武漢 430022)
慢性腎臟病(chronic kidney disease,CKD)的患病率呈逐年上升趨勢,全球一般人群的患病率已高達(dá)14.3%,我國橫斷面流行病學(xué)顯示其發(fā)病率高達(dá)10.8%[1-2],已成為重要公共衛(wèi)生問題。血液透析(hemodialysis,HD)、腹膜透析(peritoneal dialysis,PD)、腎移植是終末期腎病腎臟替代治療的三大方式。維持性透析患者營養(yǎng)不良十分常見。研究表明其發(fā)生率為20%~70%[3-5],主要與透析患者能量蛋白質(zhì)攝入的減少、毒素的蓄積、透析過程中營養(yǎng)成分的丟失、炎癥反應(yīng)、內(nèi)分泌改變相關(guān)[5],嚴(yán)重影響其生活質(zhì)量,增加患者并發(fā)癥和病死率[6-7]。因此,規(guī)范的營養(yǎng)支持對透析患者至關(guān)重要。其中腸外營養(yǎng)(parenteral nutrition,PN)是透析患者胃腸功能嚴(yán)重障礙時為機體提供所需營養(yǎng)物質(zhì)的重要方式,但臨床對于腸外制劑的使用存在配比不合理、支持途徑不適宜等問題。藥學(xué)會診是臨床藥學(xué)服務(wù)項目中最為重要的一環(huán),面對臨床日益增長的會診需求,如何在現(xiàn)有藥學(xué)會診基礎(chǔ)上拓展多專業(yè)的藥學(xué)會診方向,結(jié)合臨床誤區(qū)規(guī)范腸外制劑使用情況成為一項亟待解決的問題。筆者以透析患者腸外制劑的使用為切入點,建立了一整套藥學(xué)會診工作路徑,通過規(guī)范化的藥學(xué)會診流程,促進多專科藥學(xué)會診能力的培養(yǎng),提高臨床藥師藥學(xué)服務(wù)能力。
1 現(xiàn)狀調(diào)查
利用我院醫(yī)院信息系統(tǒng)(Hospital Information System,HIS)導(dǎo)出2017年1—9月腎病內(nèi)科腸外營養(yǎng)制劑消耗情況,使用SPSS 17.0版統(tǒng)計學(xué)軟件隨機抽取100份透析患者腸外營養(yǎng)病歷,進行醫(yī)囑點評,計算腸外營養(yǎng)制劑醫(yī)囑合理率,合理率為33.0%,不合理率為67.0%,不合理情況分布見表1。
表1 2017年1—9月份透析患者腸外營養(yǎng)處方問題分布
Tab.1 Distribution of irrationality parenteral nutrition prescription for maintenance dialysis patients from January to September in 2017

不合理問題問題列舉例數(shù)構(gòu)成比/%無指征用藥無營養(yǎng)風(fēng)險患者給予營養(yǎng)支持、胃腸道有2828.0 功能患者仍首選腸外營養(yǎng)營養(yǎng)途徑不適宜單瓶串輸1616.0營養(yǎng)配比不適宜糖脂比不適宜、熱氮比不適宜、電解質(zhì)與微1414.0 量元素用量不適宜遴選藥物不適宜氨基酸制劑品種遴選不當(dāng)99.0
利用HIS導(dǎo)出2017年1—9月藥學(xué)會診數(shù)、多學(xué)科藥學(xué)會診數(shù)(兩個及以上藥學(xué)專業(yè)同時會診數(shù)),并計算會診意見接納率,會診意見接納率(100%)=會診意見完全接納數(shù)/藥學(xué)會診總數(shù)×100%。其中營養(yǎng)相關(guān)藥學(xué)會診數(shù)14例,總體藥學(xué)會診總數(shù)342例,多學(xué)科藥學(xué)會診數(shù)17例,藥學(xué)會診接納率92.4%。
2 維持性透析患者腸外營養(yǎng)藥學(xué)會診路徑的建立
分析我院透析患者腸外制劑使用問題,主要體現(xiàn)在腸外營養(yǎng)制劑指征不明確、配比不適宜、營養(yǎng)方面藥學(xué)會診力度不夠、藥學(xué)會診隨訪欠缺等。臨床藥師針對上述誤區(qū)、難點問題進行相關(guān)文獻(xiàn)檢索和梳理總結(jié),制定維持性透析患者腸外營養(yǎng)藥學(xué)會診路徑(圖1),并進一步細(xì)化腸外會診處方路徑和腸外會診隨訪監(jiān)護路徑,使藥學(xué)會診工作流程化、具體化。

圖1 維持性透析患者腸外營養(yǎng)會診路徑
Fig.1 Consultation pathway of parenteral nutrition for maintenance dialysis patients
2.1腸外營養(yǎng)制劑信息化建設(shè) 利用信息化手段,在醫(yī)院內(nèi)網(wǎng)發(fā)布腸內(nèi)腸外營養(yǎng)制劑使用規(guī)范,將營養(yǎng)風(fēng)險篩查表嵌入醫(yī)院HIS系統(tǒng),強制臨床使用營養(yǎng)制劑時必須對患者進行營養(yǎng)風(fēng)險篩查,減少腸外制劑的無指征用藥情況。并利用信息化手段對消耗金額異常增長的腸外營養(yǎng)制劑品種給予診斷關(guān)聯(lián)。通過促進合理化、控制不合理化兩個層面對腸外制劑進行了信息化系統(tǒng)關(guān)聯(lián)。
2.2透析患者腸外會診處方路徑 通過文獻(xiàn)檢索,將維持性透析患者腸外會診處方路徑具體化(圖2)。臨床藥師進行腸外營養(yǎng)會診工作時,首先對患者的一般情況、疾病情況予以評估,尤其注意患者是否有殘余腎功能、是否存在容量負(fù)荷和近期體質(zhì)量變化及透析方式、透析次數(shù)、透析時間長短。維持性的血液透析患者需記錄脫水總量,腹膜透析患者需明確目前的超濾量。評估患者是否有雞蛋、大豆、魚、海鮮等過敏史。其次對患者進行營養(yǎng)風(fēng)險篩查、胃腸功能評估,明確患者是否有使用腸外營養(yǎng)指征。
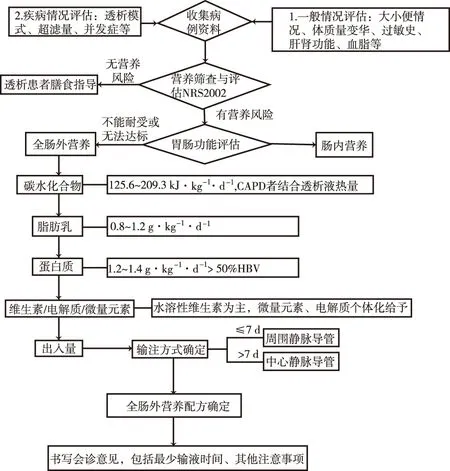
圖2 維持性透析患者腸外會診處方路徑
Fig.2 Prescription pathway of parenteral nutrition for maintenance dialysis patients
根據(jù)患者情況計算腸外營養(yǎng)配方,透析患者營養(yǎng)素需求尤其注意以下幾方面:①能量需求。維持性透析患者能量需求決定于活動量,歐洲腸外腸內(nèi)營養(yǎng)學(xué)會(European Society for Parenteral and Enteral Nutrition,ESPEN)推薦血液透析患者能量為146.5 kJ·kg-1·d-1[8],(1 cal=4.186 J),美國腎臟病基金會(National Kidney Foundation,NKF)推薦<60歲的血液透析患者為146.5 kJ·kg-1·d-1,<60歲的腹膜透析患者為125.6 kJ·kg-1·d-1[9],使用含糖透析液時需考慮透析液提供的熱量,歐洲最佳實踐指南(European Best Practice Guideline,EBPG)-歐洲腎臟協(xié)會(European Renal Association,ERA)推薦血液透析患者為125.6~167.4 kJ·kg-1·d-1[10],結(jié)合上述文獻(xiàn),我院對透析患者腸外營養(yǎng)能量需求制定為125.6~146.5 kJ·kg-1·d-1。② 氨基酸供給。CKD未透析患者推薦限制蛋白質(zhì)攝入,減少氮質(zhì)代謝,而透析過程會導(dǎo)致氨基酸的丟失,一次血液透析過程丟失量可達(dá)到10~12 g[11],腹膜透析導(dǎo)致的丟失量更大,因此常規(guī)透析患者蛋白質(zhì)攝入量相比非透析患者需適當(dāng)增加,結(jié)合各學(xué)會意見,建議透析患者蛋白攝入量為5.0~5.9 kJ·kg-1·d-1[8-10]。維持性透析患者氨基酸代謝反常,以非必需氨基酸酪氨酸為例,在CKD患者中反而變成必需氨基酸,因此建議優(yōu)選必需氨基酸制劑,蛋白質(zhì)生物學(xué)價值應(yīng)>50%。③維生素。透析過程更易出現(xiàn)水溶性維生素的丟失,如B族維生素、維生素C等,推薦劑量是常規(guī)腸外制劑推薦劑量的2倍,但維生素C不應(yīng)超過250 mg·d-1[12],避免出現(xiàn)草酸鹽增多。CKD患者維生素D活化障礙導(dǎo)致鈣磷代謝異常,積極補充活性維生素D對改善CKD患者心血管鈣化、心血管事件尤為重要,但需結(jié)合患者血鈣、血磷水平個體化給予[13]。④電解質(zhì)。磷推薦為800~1000 mg·d-1,避免誘發(fā)高磷血癥。⑤微量元素。建議給予常規(guī)推薦劑量,但要注意透析過程易出現(xiàn)鋅的丟失,與患者食欲改變及味覺、嗅覺障礙密切相關(guān),ESPEN推薦鋅15 mg·d-1可能獲益。連續(xù)腎臟替代治療對硒清除率高[14],推薦50~70 μg·d-1[8]。每日給予透析合并營養(yǎng)不良患者L-肉堿500 mg·d-1[15]可能獲益,但是L-肉堿是否應(yīng)該被作為一種必需物質(zhì)還需要更多循證數(shù)據(jù)支持。依據(jù)上述推薦方案,結(jié)合患者透析種類、透析次數(shù)、透析時長和病情以及患者自身條件等多因素制定個體化的腸外營養(yǎng)方案。
2.3透析患者腸外會診隨訪監(jiān)護路徑 書寫會診意見2~3 d后,專科藥師對會診情況進行隨訪,評估患者一般情況,如患者生命體征、出入量等,尤其透析患者體質(zhì)量變化情況、小便情況、超濾量情況均需密切記錄。評估患者胃腸道情況,當(dāng)患者血流動力學(xué)及心肺功能穩(wěn)定、腸道功能恢復(fù)后需積極考慮實施腸內(nèi)營養(yǎng)。評估腸外營養(yǎng)相關(guān)并發(fā)癥,如導(dǎo)管相關(guān)并發(fā)癥、代謝性并發(fā)癥[16-17]。結(jié)合上述情況,與臨床溝通,必要時調(diào)整腸外營養(yǎng)方案。見圖3。
3 藥學(xué)會診成效
開展藥學(xué)會診工作路徑后,統(tǒng)計2018年1—9月腎病內(nèi)科腸外制劑消耗情況,并隨機抽取100份透析患者腸外營養(yǎng)病歷,醫(yī)囑合理率提升至88.0%,相比2017年同期,上升幅度為166.7%。
統(tǒng)計2018年1—9月營養(yǎng)相關(guān)藥學(xué)會診數(shù),具體結(jié)果見表2,與2017年同期時期進行對比,營養(yǎng)相關(guān)藥學(xué)會診數(shù)明顯增加。多學(xué)科藥學(xué)會診數(shù)也顯著增加,藥學(xué)會診接納率由92.4%上升至97.9%。
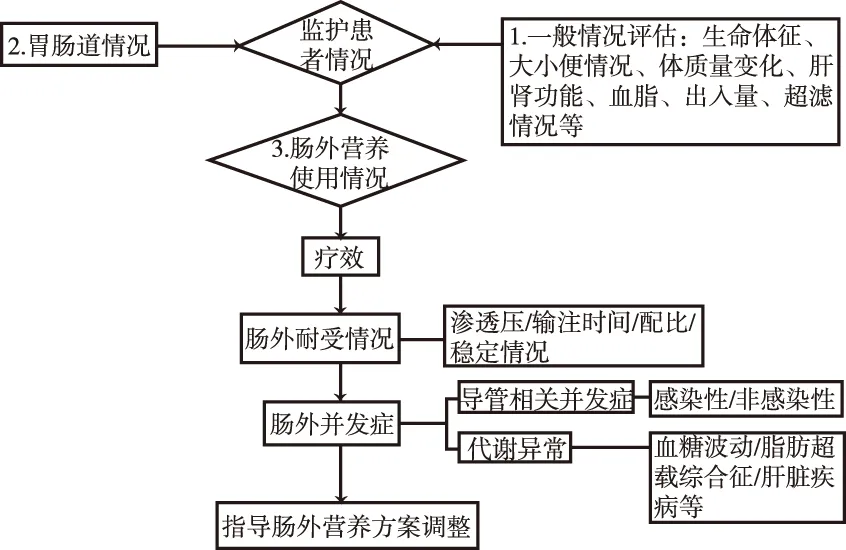
圖3 維持性透析患者腸外營養(yǎng)會診隨訪監(jiān)護路徑
Fig.3 Pharmaceutical pathway of following-up and care for the consultation of parenteral nutrition for maintenance dialysis patients
表2 2018年1—9月與2017年同期藥學(xué)會診數(shù)據(jù)比較
Tab.2 Comparison of consultation data from January to September between 2018 and 2017
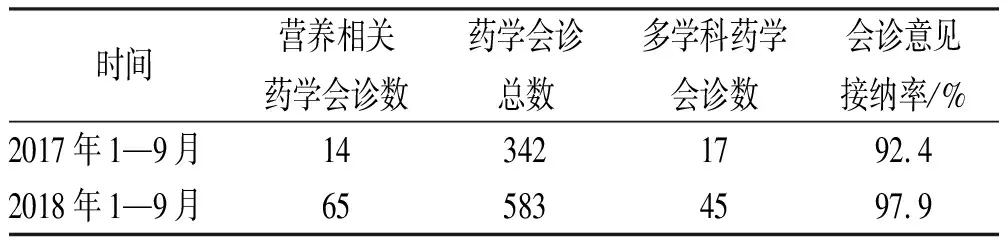
時間營養(yǎng)相關(guān)藥學(xué)會診數(shù)藥學(xué)會診總數(shù)多學(xué)科藥學(xué)會診數(shù)會診意見接納率/%2017年1—9月143421792.42018年1—9月655834597.9
建立透析患者腸外營養(yǎng)藥學(xué)會診工作路徑后,結(jié)合信息化“促進合理”“管控不合理”雙向舉措,一方面促進透析患者營養(yǎng)會診例數(shù),另一方面使我院透析患者腸外營養(yǎng)制劑使用更加規(guī)范化。表2提示我院藥學(xué)會診數(shù)量大幅增加,尤其多學(xué)科藥學(xué)會診例數(shù)明顯增加,營養(yǎng)聯(lián)合抗感染、營養(yǎng)聯(lián)合鎮(zhèn)痛等多學(xué)科會診方向促進獨立藥學(xué)服務(wù)向團隊藥學(xué)服務(wù)的高效率轉(zhuǎn)化。透析患者腸外營養(yǎng)醫(yī)囑的合理率由33.0%增加至88.0%,無營養(yǎng)風(fēng)險的患者常規(guī)給予腸外制劑、營養(yǎng)途徑不適宜、腸外制劑配比不適宜等問題顯著改善。
4 結(jié)束語
從上述透析患者腸外營養(yǎng)具體分析可見,一個完善的藥學(xué)會診需要涉及諸多的藥學(xué)知識,通過建立藥學(xué)會診路徑,采用閉環(huán)管理模式,將會診處方路徑、隨訪監(jiān)護路徑發(fā)現(xiàn)的工作及時分析總結(jié),結(jié)合信息化建設(shè)持續(xù)改進,共同保證會診工作的規(guī)范化、完整化以及會診工作的質(zhì)量均一性,也更加促進年輕藥師會診能力的提升,最終使整體藥學(xué)會診工作實現(xiàn)高質(zhì)量、高效率,帶動團隊整體專業(yè)實踐工作能力的提升。

