聯(lián)合入路手術治療脛骨平臺骨折臨床分析
康有生
脛骨平臺骨折約占全身骨折的1%~2%,在中老年人群中發(fā)病率略高,而從流行病學的角度來看,脛骨平臺骨折有兩個高峰發(fā)生率,一個是老年骨質疏松人群,另一類是車禍所致的年輕人。對于不穩(wěn)定的復雜脛骨平臺骨折聯(lián)合入路雙板內固定逐漸成為臨床治療的首選[1,2]。本文收集2017 年1 月~2019 年1 月本院30 例脛骨平臺骨折患者進行分組,探討聯(lián)合入路手術治療脛骨平臺骨折的臨床療效。報告如下。
1 資料與方法
1.1 一般資料 收集2017 年1 月~2019 年1 月本院收治的30 例脛骨平臺骨折患者作為研究對象,所有患者均為閉合性骨折;隨機分為治療組和對照組,各15 例。治療組患者男10 例,女5 例;年齡32~77 歲,平均年齡(46.56±12.90)歲;車禍傷9 例,高處墜落傷4 例,重物砸傷2 例;骨折按Schatzker 分型:Ⅳ型脛骨平臺骨折10 例,Ⅴ型脛骨平臺骨折 2 例,Ⅵ型脛骨平臺骨折 3 例;根據(jù)脛骨平臺骨折三柱分型:雙柱脛骨平臺骨折 12 例,三柱脛骨平臺骨折 3 例;合并韌帶損傷4 例,合并半月板損傷4 例。對照組患者男11 例,女4 例;年齡32~77 歲,平均年齡(46.53±12.22)歲;車禍傷9 例,高處墜落傷3 例,重物砸傷3 例;骨折按Schatzker 分型:Ⅳ型脛骨平臺骨折11 例,Ⅴ型脛骨平臺骨折 2 例,Ⅵ型脛骨平臺骨折2 例;根據(jù)脛骨平臺骨折三柱分型:雙柱脛骨平臺骨折 12 例,三柱脛骨平臺骨折 3 例;合并韌帶損傷 4 例,合并半月板損傷4 例。兩組患者一般資料比較差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組 采取膝前正中入路手術方案治療,連續(xù)硬膜外麻醉或者全身麻醉,漂浮體位,患肢上側氣囊止血。選擇正中切口,患者仰臥,從髕尖上2 cm 部位經(jīng)髕韌帶、脛骨結節(jié)做縱切口到脛骨干中上段,促使脛骨平臺干骺端折線暴露,將半月板下筋膜切開,抬起半月板,充分顯露內外側關節(jié)面,修復骨折部位。用克氏針暫時固定并采用X 線觀察復位滿意情況。
1.2.2 治療組 實施前后聯(lián)合入路手術治療。選擇膝前正中入路和膝后內側切口或者膝后外側切口。其中,膝前正中入路對照組。①膝后外側切口:膝前正中切口之后俯臥,做膝后切口,從膝橫紋上6 cm 沿著股二頭肌方向到腓骨小頭下做縱切口,促使腓總神經(jīng)暴露,鈍性分離骨膜下比目魚肌,充分顯露脛骨平臺外后髁和關節(jié)囊,沿著關節(jié)線將后關節(jié)囊切開,將外側半月板后角剝離,促使脛骨外后髁關節(jié)面顯露,清理和復位骨折端后用脛骨近端T 型鋼板進行骨折固定。②膝后內側切口:從膝上6 cm 部位沿著半腱肌方向到腓腸肌內側頭距離關節(jié)10 cm 部位做縱切口,顯露腓腸肌內側頭、半腱肌、半膜肌內側頭及脛骨后髁,沿著關節(jié)線將后關節(jié)囊切開,顯露脛骨后髁關節(jié)面,清理和復位骨折端后用脛骨近端T 型鋼板固定。
1.3 觀察指標 ①治療前后生存狀態(tài):以膝關節(jié)穩(wěn)定性、步態(tài)、日常生活能力、疼痛度、活動范圍評分及Merchant 量表總分評定患者生存狀態(tài)。②創(chuàng)面愈合時間、住院時間。③并發(fā)癥:主要包括切口感染、內固定失效、骨折延遲愈合。
1.4 統(tǒng)計學方法 采用SPSS22.0 統(tǒng)計學軟件進行數(shù)據(jù)統(tǒng)計分析。計量資料以均數(shù)±標準差() 表示,采用t 檢驗;計數(shù)資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統(tǒng)計學意義。
2 結果
2.1 兩組治療前后生存狀態(tài)對比 治療前,兩組膝關節(jié)穩(wěn)定性、步態(tài)、日常生活能力、疼痛度、活動范圍評分及Merchant 量表總分比較,差異無統(tǒng)計學意義(P>0.05);治療后,治療組膝關節(jié)穩(wěn)定性、步態(tài)、日常生活能力、疼痛度、活動范圍評分及Merchant 量表總分均高于對照組,差異有統(tǒng)計學意義(P<0.05)。見表1。
2.2 兩組創(chuàng)面愈合時間、住院時間對比 治療組創(chuàng)面愈合時間(101.02±10.12)d、住院時間(12.21±1.21)d均短于對照組的(162.14±20.24)、(16.67±2.59)d,差異有統(tǒng)計學意義(P<0.05)。見表2。
表1 兩組治療前后生存狀態(tài)對比(,分)
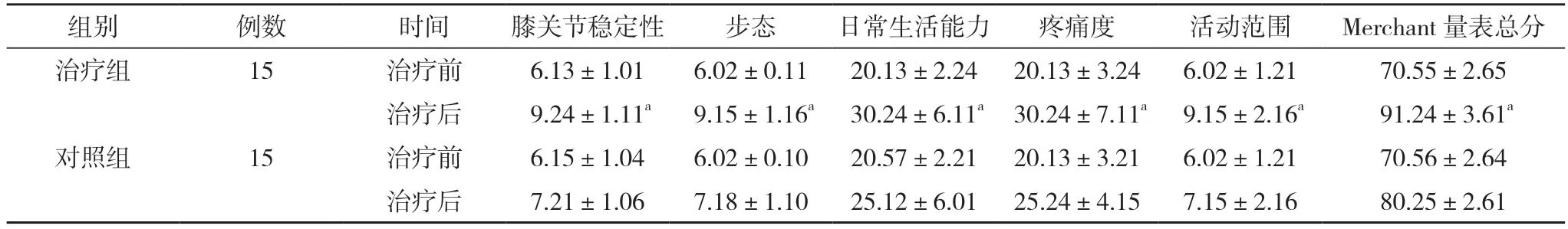
表1 兩組治療前后生存狀態(tài)對比(,分)
注:與對照組治療后對比,aP<0.05
表2 兩組創(chuàng)面愈合時間、住院時間對比(,d)

表2 兩組創(chuàng)面愈合時間、住院時間對比(,d)
注:與對照組對比,aP<0.05
2.3 兩組并發(fā)癥發(fā)生情況對比 治療組發(fā)生切口感染1例,并發(fā)癥發(fā)生率為6.67%;對照組發(fā)生切口感染2例,內固定失效2 例,骨折延遲愈合2 例,并發(fā)癥發(fā)生率為40.00%。治療組并發(fā)癥發(fā)生率低于對照組,差異有統(tǒng)計學意義(P<0.05)。
3 討論
脛骨上端與股骨下端形成膝關節(jié)。脛骨與股骨下端接觸的面為脛骨平臺。脛骨平臺是膝關節(jié)的重要負荷結構,一旦發(fā)生骨折,使內、外平臺受力不均,將產(chǎn)生骨關節(jié)炎改變。由于脛骨平臺內外側分別有內、外側副韌帶,平臺中央有脛骨粗隆,其上有交叉韌帶附著,當脛骨平臺骨折時常發(fā)生韌帶及半月板的損傷[3]。脛骨平臺的骨折多為高度劇烈的傷害。手術治療的主要原則是力求解剖復位,通過有效固定使關節(jié)能夠早期進行功能鍛煉。脛骨平臺的骨折通常伴有更嚴重的軟組織損傷和關節(jié)面的嚴重塌陷[4]。早期觀察和保護軟組織很重要。手術期間需要對患者的肢體腫脹和遠端血供密切觀察[5]。常規(guī)單側入路一般需要進行脛前軟組織廣泛剝離,容易出現(xiàn)皮膚感染和壞死。而脛骨平臺骨折患者的手術實施中,相對于膝前正中入路手術方案而言,前后聯(lián)合入路手術的應用可充分顯露,實現(xiàn)直視下復位,且更容易進行內固定物放置,且感染風險更低[6]。前后聯(lián)合入路手術可促使內外側平臺完全顯露,且可促使塌陷平臺植骨的時候得到良好視野,而充分植骨和牢靠固定是復位骨折的關鍵[7,8]。除此之外,因前后聯(lián)合入路手術的兩切口皮橋比較寬,對于脛骨近端前內側覆蓋軟組織影響較小,有利于缺血性壞死的預防,從整體而言,前后聯(lián)合入路手術可有效保護重要血管神經(jīng),簡化手術操作,減少手術出血[9,10]。
本文研究結果顯示,治療前,兩組膝關節(jié)穩(wěn)定性、步態(tài)、日常生活能力、疼痛度、活動范圍評分及Merchant 量表總分比較,差異無統(tǒng)計學意義(P>0.05);治療后,治療組膝關節(jié)穩(wěn)定性、步態(tài)、日常生活能力、疼痛度、活動范圍評分及Merchant 量表總分均高于對照組,創(chuàng)面愈合時間、住院時間均短于對照組,并發(fā)癥發(fā)生率低于對照組,差異有統(tǒng)計學意義(P<0.05)。
綜上所述,脛骨平臺骨折患者實施前后聯(lián)合入路手術效果確切,可有效縮短創(chuàng)面愈合時間、患者住院時間,改善患者的膝關節(jié)功能和步態(tài)情況,并減少并發(fā)癥的發(fā)生,減少切口感染和內固定失效,效果肯定。

