風濕性多肌痛患者紅細胞沉降率和炎性因子表達情況及與其病情嚴重程度的相關性分析
陳 亮,聶紫雯,張 鳳
風濕性多肌痛(polymyalgia rheumatica, PMR)是一組以四肢近端肌群與頸肌疼痛僵硬為主的臨床綜合征,該病高發于老年人群,且伴有紅細胞沉降率(erythrocyte sedimentation rate, ESR)加快與發熱癥狀[1]。有研究報道,在PMR病情發展期間,大部分患者均可出現晨僵、肩胛、脖頸等部位的疼痛,對患者日常活動造成了嚴重影響[2]。目前,臨床對于PMR發病機制尚未明確,有研究提出,機體ESR和炎性因子表達情況與PMR病情密切相關[3-4]。因此,分析PMR患者病情的影響因素具有重要意義。本研究通過對PMR患者ESR與炎性因子水平進行檢測,同時分析影響PMR病情的各因素,旨在為臨床PMR治療與預防提供有效依據。現報告如下。
1 資料與方法
1.1一般資料 回顧性分析我院2016年3月—2017年12月就診收治的66例PMR患者的臨床資料。①納入標準:所有PMR患者均符合1997年風濕病學雜志中PMR診斷標準[5],并出現相應臨床癥狀;年齡均≥60歲;均簽署知情同意書,本研究經醫學倫理委員會批準。②排除標準:合并嚴重心血管疾病者;合并肝腎功能不全者;合并慢性感染、類風濕關節炎、多發性肌炎、惡性腫瘤者;中途退出研究者。納入的PMR患者66例為觀察組,并選取同期診治的類風濕關節炎(rheumatoid arthritis, RA)患者36例作為對照組。對照組男10例,女26例;年齡為62~79(68.26±3.39)歲;體重47~76(54.26±4.45)kg;文化程度:初中及以上12例,初中以下24例。觀察組男20例,女46例;年齡為61~80(68.31±3.41)歲,體重46~77(54.34±4.42)kg,文化程度:初中及以上23例,初中以下43例。2組性別、年齡、體重、文化程度比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組納入者一般資料比較
注:觀察組為風濕性多肌痛患者,對照組為類風濕性關節炎患者
1.2檢測方法 2組患者均在入院后第1天采集肘靜脈血10 ml送檢。采用Weste rgren法檢測ESR;采用免疫分析法檢測患者血清炎性因子水平,包括C-反應蛋白(CRP)、白介素-6(IL-6)。試劑均由深圳欣博盛科技有限公司提供,操作過程嚴格遵循說明書。
1.3觀察指標及方法
1.3.1ESR與炎性因子水平:①采用魏氏法評估患者ESR水平:ESR 25~50 mm/h為輕度增快;達到50 mm/h時為中度增快;>50 mm/h為重度增快。
1.3.2PMR患者疾病程度評估:參考文獻[6]采用PMR活動度評分(PMR activity score, PMR-AS)對PMR患者疾病程度進行評分,PMR-AS=CRP+醫生視覺模擬評分+患者視覺模擬評分+晨僵時間×0.1+上臂抬舉評分。其中,上臂抬舉評分為:完全不能抬起為3分;可抬起至肩胛帶下方為2分;抬起與肩胛帶平行為1分;抬起高于肩胛帶為0分。PMR-AS評分<1.5分提示病情緩解;1.5~7分表示病情低度活動;7~17分提示病情中度活動;>17分提示病情高度活動。

2 結果
2.1CRP、IL-6、ESR水平比較 觀察組CRP、IL-6、ESR水平均顯著高于對照組,差異有統計學意義(P<0.05)。見表2。
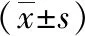
表2 2組納入者CRP、IL-6、ESR水平比較
注:觀察組為風濕性多肌痛患者,對照組為類風濕性關節炎患者;CRP為C反應蛋白,IL-6為白介素-6,ESR為紅細胞沉降率;與對照組比較,aP<0.05
2.2不同PMR-AS評分中CRP、IL-6、ESR水平比較情況 CRP、IL-6、ESR水平均隨PMR-AS評分的增高而增高,且每個評分階段ESR、CPR、IL-6值比較具有顯著差異性(P<0.05)。見表3。
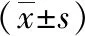
表3 不同PMR-AS評分的PMR患者CRP、IL-6、ESR水平比較
注:PMR為風濕性多肌痛,ESR為紅細胞沉降率,CRP為C反應蛋白,IL-6為白介素-6;與PMR-AS評分<1.5分比較,aP<0.05;與PMR-AS評分1.5~7分比較,cP<0.05;與PMR-AS評分7~17分比較;eP<0.05
2.3影響PMR患者病情嚴重程度的單因素與多因素Logistic回歸分析 經單因素分析顯示,年齡、合并高脂血癥、ESR、CRP與IL-6水平升高是影響PMR患者病情嚴重程度的危險因素(P<0.05,P<0.01)。將上述指標進一步行多因素分析發現,合并高脂血癥、ESR值、CRP與IL-6水平是影響PMR病情嚴重程度的獨立危險因素(P<0.05,P<0.01)。見表4 。

表4 影響PMR患者病情嚴重程度非條件單因素與多因素Logistic回歸分析
注:PMR為風濕性多肌痛,ESR為紅細胞沉降率,CRP為C反應蛋白,IL-6為白介素-6,BMI為體重指數
3 討論
臨床數據顯示,PMR多見于50歲以上人群,并隨著年齡的增長,發病率呈上升趨勢,且女性發病明顯高于男性[7]。PMR患者早期僅出現肩頸疼痛、晨僵等現象,在臨床診療過程中易造成誤診或漏診[8]。隨著病情發展,多數PMR患者易出現骨質疏松、神經系統病變等并發癥;病情嚴重者甚至出現認知功能下降[9-10]。隨著醫學水平的提高,臨床PMR診療方式趨向多樣化,可協助疾病確診,同時促進患者對病情早發現、早治療[11]。研究顯示,在各生化指標檢查過程中,PMR患者ESR與炎性因子水平均明顯高于正常,且臨床數據顯示,ESR與CRP是用于評估PMR活動性的主要指標[12-13]。部分學者認為,ESR作為臨床常規檢查,其值受多種因素影響,且對于強直性脊柱炎患者而言,ESR升高與病情活動度無明顯聯系[14-15]。本研究通過對CRP患者ESR及相關炎性因子進行檢測,記錄PMR不同活動度患者中ESR及相關炎性因子的表達狀況。
PMR患者癥狀多局限在近端肌群,患者出現多種不適主要來自肌肉,因此,本病主要以肌性病變為主,但臨床中大部分患者均未出現肌肉萎縮現象[16]。經大關節的滑膜活檢僅發現輕度、非特異性的滑膜炎,因此PMR與動脈炎的關系仍存在眾多爭議[17]。本研究結果顯示,觀察組CRP、IL-6水平和ESR高于對照組。表明與RA人群相比,PMR患者中炎性因子水平明顯升高,ESR速度明顯加快,與張微觀劉等[18]研究結果相一致。CRP屬蛋白質類物質,由肝細胞分泌合成,在機體主要與肺炎球菌細胞壁C多糖進行結合。正常人血清中CRP含量甚微,而當機體出現炎性病變、組織發生損傷時,CRP水平急劇上升,并參與宿主先天防御與抗炎作用[19]。PMR患者在血生化檢查中,除ESR增快外,大部分患者可見白細胞增高、肝功能異常及貧血等其他全身表現,但目前未有文獻明確引起PMR患者ESR增快的具體原因,有學者推斷與機體感染相關[20]。本研究通過在PMR不同活動期各因子檢測,經PMR-AS評分對PMR病情進行評估發現:不同PMR-AS評分ESR與炎性因子變化中,CRP、IL-6、ESR水平均隨PMR-AS評分的增高而升高,且每個評分階段數據比較均存在顯著差異。表明隨著PMR病情發展,病情嚴重程度越高,機體炎性因子水平越高,ESR速度越快。文獻報道,應用IL-6受體拮抗劑治療PMR臨床效果較好,機體IL-6的持續升高可預測PMR復發,間接對PMR病情活動度進行有效評估[21]。Kreiner等[22]認為,ESR可直接作為PMR病情活動度的評價指標,但李凌漢等[23]對此持反對態度。
本研究結果顯示,年齡越高、BMI越低、高脂血癥、ESR速度過快、CRP與IL-6水平升高可加重PMR患者病情,其中高脂血癥、ESR值、CRP與IL-6水平是影響PMR病情的獨立危險因素。血脂與血壓均是影響ESR的主要指標,本研究結果顯示,ESR值、CRP與IL-6水平是影響PMR患者病情的主要危險因素,且ESR增快、CRP與IL-6水平升高患者PMR-AS評分明顯升高,但三者是否可作為判斷PMR病情活動度的指標仍需進一步研究。
綜上所述,ESR、CRP、IL-6水平是影響PMR患者病情嚴重程度的重要指標,其水平升高可增加PMR病情活動度,但本研究樣本含量不高,因此有關數據仍需進一步探討研究。

