康柏西普治療濕性年齡相關性黃斑變性后黃斑區視網膜結構的變化
劉萍萍,朱振流,丁魯娜,王 倩
0引言
年齡相關性黃斑變性(age-related macular degeneration,ARMD)是世界衛生組織(WHO)現階段三大防盲重點眼病之一。ARMD是50歲以上人群主要致盲眼病之一,65歲以上人群中約2%的患者單眼失明[1]。隨著我國人口老齡化程度的加劇,ARMD發病率有逐漸上升之勢[2]。根據臨床表現,可將ARMD分為干性和濕性,其中濕性ARMD(wARMD)對視力的危害最大,臨床上治療方式包括糖皮質激素曲安奈德玻璃體內注射、抗血管內皮生長因子(vascular endothelial growth factor,VEGF)藥物貝伐單抗、哌加他尼鈉、雷珠單抗、阿柏西普眼用注射液等[3]。康柏西普為抗VEGF的融合蛋白,是中國首個獲得WHO國際通用名的擁有全自主知識產權的生物Ⅰ類新藥。康柏西普可以抑制病理性血管生成[4]。2013年底,我國批準康柏西普眼用注射液用于治療wARMD。光學相干斷層掃描(optical coherence tomography,OCT)可以高清顯示視網膜橫斷面結構,有助于判斷視網膜下液及視網膜增厚程度[5],其在隨訪過程中可以精準定位視網膜同一點進行掃描,準確評估視網膜神經上皮層及色素上皮層對藥物治療的發應[6]。本研究采用OCT觀察wARMD患者經康柏西普治療后黃斑區視網膜結構的變化,旨在探討OCT在康柏西普治療wARMD中的應用優勢。
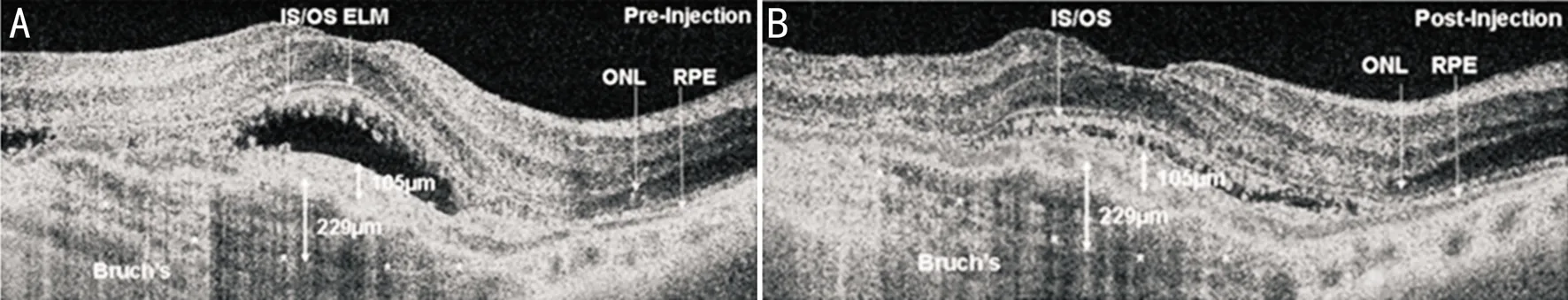
圖1同一患眼治療前后OCT表現A:治療前視網膜內有積液;B:治療1mo后視網膜內積液消退,且可見視網膜下有明顯的纖維化;IS/OS:內外節交界處;ELM:外界膜;ONL:外核層;RPE:色素上皮層;Bruch’s:布魯赫膜。
1對象和方法
1.1對象選取2018-05/10本院收治的wARMD患者21例23眼為研究對象,其中男9例10眼,女12例13眼;年齡60~85(平均75.36±11.59)歲。納入標準:(1)經熒光素眼底血管造影檢查確診為wARMD;(2)初次診斷為wARMD;(3)按時完成隨訪。排除標準:(1)對造影劑過敏者;(2)合并黃斑裂孔、糖尿病視網膜病變者;(3)嚴重心肝腎功能不全者;(4)治療依從性差;(5)治療前視力<0.1。本研究獲得倫理委員會審核批準,所有受試者均知情和同意。
1.2方法
1.2.1治療方法所有患者均在手術室無菌條件下行玻璃體內注射康柏西普(成都康弘生物科技有限公司,國藥準字S20130012)治療。鹽酸丙美卡因表面麻醉3次,稀釋碘伏溶液于結膜囊內停留30s,隨后用無菌生理鹽水沖洗結膜囊。距離角膜緣約4mm處睫狀體平坦部垂直進針,玻璃體腔內注射康柏西普0.5mg(0.05mL)。注射結束后用無菌棉簽輕輕按壓注射部位,如出現眼壓增高、眼球脹痛和角膜水腫等情況,立刻行前房穿刺放液。術畢用妥布霉素地塞米松眼膏涂眼后無菌紗布遮蓋,次日改為妥布霉素地塞米松滴眼液點眼,4次/d,連續使用1wk。玻璃體內注射康柏西普每月一次,連續注射3mo。
1.2.2觀察指標治療前、治療后(末次玻璃體內注射康柏西普后)1、3、6mo,所有患者均檢測最佳矯正視力(BCVA)和眼壓,并進行OCT檢查。(1)BCVA:采用國際標準視力表檢測,結果轉換為最小分辨角對數(logarithm of the minimum angle of resolution,LogMAR)視力進行統計分析。(2)眼壓:采用NT-2000 非接觸式眼壓計測量3次,取平均值。(3)OCT檢查:采用RTVue XR Avanti設備(掃描速度7萬次/s,波長840nm,頻度30幀/s)進行OCT檢查,以黃斑中心凹為中心的6mm×6mm區域進行掃描,用AngioVua軟件分析OCT圖像,輸出黃斑中心凹視網膜厚度(foveal macular thickness,CFT)、黃斑中心凹旁視網膜厚度(parafoveal macular thickness,PMT)、脈絡膜新生血管(choroidal neovascularization,CNV)面積,并觀察視網膜下纖維化(視網膜下區域顯示有高反射信號物質)[7]情況。隨訪6mo,觀察不良反應及并發癥發生情況。
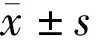
時間眼數BCVA(LogMAR)眼壓(mmHg)治療前231.25±0.5413.25±2.01治療后1mo230.93±0.4313.01±3.62治療后3mo230.63±0.3813.08±3.18治療后6mo230.52±0.2613.15±2.98 F11.862.27P<0.0010.12
治療效果評定標準:(1)有效:患眼治療后視力提高2行及以上;(2)穩定:患眼治療后視力提高2行以內;(3)無效:患眼治療后視力降低。
2結果
2.1治療前后BCVA和眼壓的變化治療后6mo,本組患者治療有效21眼(91%),穩定2眼(9%)。治療后1、3、6mo,本組患者BCVA較治療前明顯改善(P<0.05),而眼壓無明顯變化(P>0.05),見表1。
2.2治療前后黃斑區視網膜結構的變化治療前,本組患者出現視網膜下纖維化者占26%(6/23),治療后1mo提高至39%(9/23),見圖1。治療后1、3、6mo,本組患者CFT、PMT和CNV面積較治療前均明顯下降(P<0.05),且隨治療時間的延長,CFT、PMT和CNV面積逐漸降低,見圖2、表2。
2.3不良反應及并發癥情況隨訪6mo,本組患者治療后2眼(9%)出現短暫視物模糊、1眼(4%)眼壓升高(>21mmHg)、1眼(4%)球結膜下出血,均于末次注射康柏西普結束后7d內恢復。隨訪期間未見視網膜色素上皮撕裂、持續性眼壓升高、玻璃體積血、眼內炎等與治療相關的嚴重并發癥及不良反應發生。
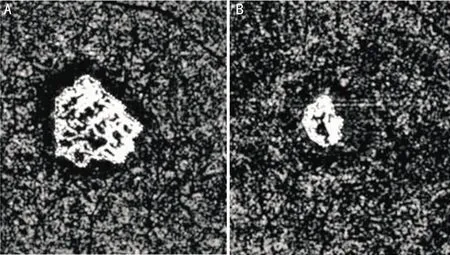
圖2同一眼治療前后CNV面積變化A:治療前;B:治療6mo后。
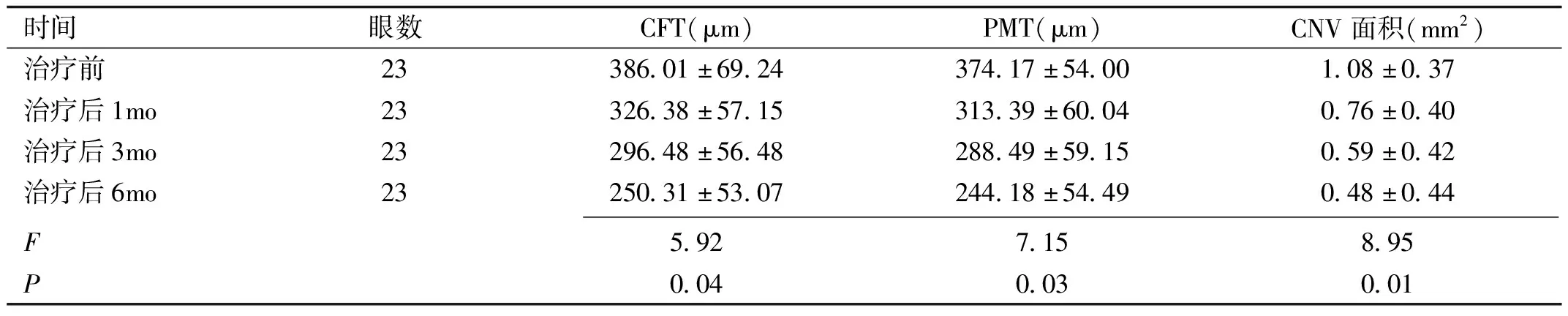
時間眼數CFT(μm)PMT(μm)CNV面積(mm2)治療前23386.01±69.24374.17±54.001.08±0.37治療后1mo23326.38±57.15313.39±60.040.76±0.40治療后3mo23296.48±56.48288.49±59.150.59±0.42治療后6mo23250.31±53.07244.18±54.490.48±0.44 F5.927.158.95P0.040.030.01
3討論
近年來,隨著抗VEGF藥物的應用,wARMD的治療有效率顯著提高。目前臨床上使用的抗VEGF藥物包括貝伐單抗、雷珠單抗、阿柏西普、康柏西普等[8]。康柏西普是我國擁有自主知識產權的抗VEGF藥物,已成為治療wARMD的一線藥物。康柏西普可以抑制CNV生長,進而降低并控制視網膜水腫和滲出[9]。本研究發現,康柏西普治療后本組患者BCVA明顯改善。抗VEGF藥物一般價格較為昂貴,因此早期和準確地評價治療效果有助于增強患者治療的信心,提高后續治療的依從性。
OCT是繼計算機斷層掃描(CT)和磁共振成像(MRI)技術之后的又一大技術突破,近年來逐漸用于眼科、口腔科和皮膚科相關疾病的臨床診斷[10]。OCT具有無創、快捷、簡單、無副作用等優點,其診斷wARMD的靈敏度和特異度可達到88%和90%,與眼底熒光血管造影的診斷一致性為0.91[11]。既往已有研究證實,OCT在抗VEGF治療wARMD隨訪過程中具有重要意義。Mastropasqua等[12]采用OCT對阿柏西普治療wARMD的效果進行評價,發現阿柏西普治療2mo后視網膜脈絡膜表層血流密度減少,CNV面積及中央視網膜厚度明顯降低。本研究采用OCT觀察CFT和PMT,結果顯示,康柏西普治療1mo后CFT和PMT明顯下降,與蔡萌等[13]研究結果類似。該研究采用OCT對雷珠單抗治療wARMD的效果進行評價,發現治療后黃斑中心視網膜厚度明顯降低,并且CNV密度降低。脈絡膜血管供給黃斑區主要營養,可影響黃斑區疾病的發生發展。康柏西普為全人源化氨基酸序列重組融合蛋白,組織親和力較高,可以穿透視網膜,使血管內皮細胞的生長、遷移和血管新生受到抑制[14-15]。本研究發現,本組患者CNV面積由治療前1.08±0.37mm2下降至治療后6mo 0.48±0.44mm2。既往研究發現,OCT評估抗VEGF治療中血管叢動態變化的價值較高,利于對wARMD患者進行診斷、療效評價及隨訪觀察[16]。
我們發現,康柏西普治療前,本組患者出現視網膜下纖維化占26%,治療后1mo提高至39%,說明康柏西普可能不會促進視網膜下纖維化的進展,但尚需進一步研究。有學者指出,抗VEGF藥物可能促進纖維化進展,特別對于每周注射兩次藥物的患者。但是既往也有結論相反的研究,Bloch等認為早期注射雷珠單抗可以預防視網膜下纖維化的形成,分析不同研究結果的差異可能與患者病程有關,另外對于伴有CNV和視網膜增厚的患者需要特別注意纖維化的發生[17]。此外,本研究具有一定的局限性:(1)樣本量較少;(2)僅觀察了患者治療后6mo的情況,隨訪時間相對較短,因此不能評估隨著治療時間延長,視網膜血管是否發生變化,視力是否逆轉;(3)本研究未設置對照組。
綜上所述,康柏西普治療wARMD的效果顯著,而OCT可以無創性評估康柏西普治療前后黃斑區視網膜結構的變化,給臨床工作提供了方便。值得注意的是,接受康柏西普治療的wARMD患者可能會發生視網膜下纖維化,影響治療效果,因此治療前需要對患者病情進行評估。

