原發胰腺平滑肌肉瘤1例
王園園
(浙江大學醫學院附屬第一醫院 浙江 杭州 310003)
1 資料
患者,女,64歲,因發熱伴嘔吐一周余來我院就診。1周前余前患者有發熱體溫最高39℃,嘔吐1次,無惡心,無寒戰,無腹痛腹脹等不適,遂至當地醫院就診,查2019-05-13腹部B超提示:胰尾-脾門部可疑包塊;肝多發囊腫;膽囊壁多發膽固醇結晶;雙腎多發小結石。2019-05-14腹部增強CT提示:胰胃之間占位累及胃與胰尾,考慮間葉組織肉瘤可能;肝內多發囊性灶。后患者轉至我院就診,患者發病來患者神清,精神可,睡眠欠佳,胃納可,二便無殊,近期體重無明顯增減。患者有哮喘史,沙美特羅替卡松粉吸入劑BID,血糖控制可。患者過去體質良好。有黃酒過敏史;有青霉素過敏史,無手術史。53歲絕經。患者家族無類似患者。生命體征:體溫36.8℃,脈搏 67次/分,呼吸 17次/分,血壓107/70mmHg。術前實驗室檢查:纖維蛋白原5.18g/L,空腹血糖6.58mmol/L,谷氨酰轉肽酶36U/L,余無明顯異常。
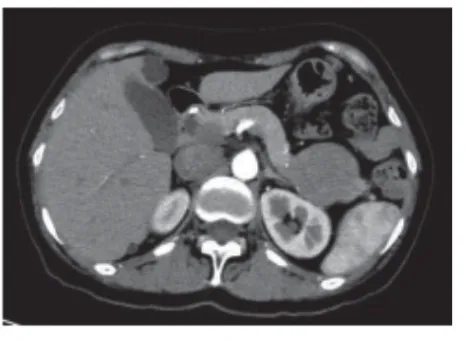
圖B CT增強掃描動脈期
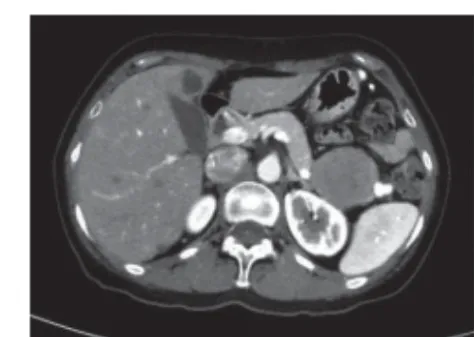
圖C CT增強掃描靜脈期
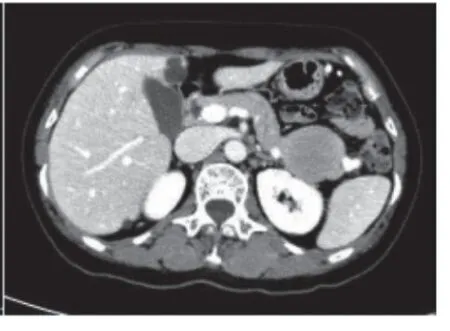
圖D CT增強掃描延遲期

圖E CT增強掃描靜脈期

圖F CT增強掃描靜脈期
2 影像表現
我院CT平掃(圖A)示胰腺尾部近脾門處見一類圓形軟組織密度影,CT值約32HU,內密度較均勻,邊界清晰、光整,病變大小約8.3×6.4cm,病變下方與胰腺尾部連接緊密、分界不清,病變上方與胃壁緊鄰,分界尚清晰。胰管未見擴張。增強掃描動脈期(圖B)病變輕度強化,CT值約50HU,內見數條纖細小血管影,脾動脈走行于病變后方、充盈良好、管壁光整,未見侵犯征象;增強掃描靜脈期(圖C、E、F)病變呈明顯不均勻強化,強化明顯處CT值約117HU,中等強化區CT值約78HU,病變內見片狀相對低密度區域;增強掃描延遲期(圖D)病變呈不均勻明顯強化,強化范圍進一步增大,內低密度區域進一步減小,強化明顯處CT值進一步增高,CT值約120HU,中等強化區域CT值約70HU。周邊未見明顯腫大淋巴結。
3 手術過程
全麻下行“腹腔鏡胰體尾切除術+脾切除術”,術中探查見:腹腔粘連,腹腔未見明顯腹水,離斷胃結腸韌帶,見腫瘤位于胰腺體尾部,大小約7×8cm,腫瘤擠壓脾動靜脈和胃底部,邊界清,余腹腔未見明顯占位性病變,結合患者病史及相關檢查,術中診斷:胰腺惡性腫瘤。遂予以行上述手術,胰腺斷面予PSE45籃釘離斷,切除標本送術中冰凍,提示:胰腺梭形細胞軟組織肉瘤,胰腺切緣陰性。手術過程順利,術后送復蘇室。
4 術后病理
送檢胰體+脾臟切除標本,胰體尾部見一灰白質實腫物,界清,大小8.4×6.5×5.5cm,未見明確壞死,鏡示:腫物界清,細胞呈梭形,束狀、編織狀排列,細胞輕度異型,未見明確壞死灶,核分裂象極易見,胰腺切緣陰性,脾臟未見腫瘤累犯。另見副脾1枚,直徑約0.5cm。脾門周圍淋巴結2枚未見腫瘤。病理診斷:(胰體尾+脾臟切除標本)平滑肌肉瘤。CK(pan)(-),Ki-67(50%+),CD117(-),S-100(-),Desmin(+),CD34(+),SMA(+),DOG-1(-),HMB45(-),β-Catenin(漿+)。
5 討論
胰腺原發平滑肌肉瘤發生率很低,目前為止文獻中主要以個案報道為主。胰腺主要由外分泌及內分泌兩種成分組成,外分泌主要包括腺泡及導管,內分泌主要是胰島,在正常的胰腺組織中,間質成分比較少。最常見的胰腺原發腫瘤是導管腺癌,占全部胰腺腫瘤的85%[1]。間葉組織來源的腫瘤可以累及胰腺,但大部分都被認為是胰腺外的間葉組織腫瘤侵犯胰腺,真正原發于胰腺的間葉組織腫瘤非常少,并且可以是良性的也可以是惡性的[2]。
Kim等人于2014年發表的文章中說截止目前,英文文獻報道中只有201例原發性胰腺間葉源性腫瘤的報道。按發生頻率,最常見的胰腺原發良性或者交界性間葉來源腫瘤依次為:神經鞘瘤,炎性肌纖維母細胞瘤,實性或囊性畸胎瘤,孤立性纖維瘤。最常報道的胰腺原發惡性間葉源性腫瘤(肉瘤)是平滑肌肉瘤,其次是尤文氏肉瘤或原始神經外胚層腫瘤,最后是未分化或未分類的肉瘤(也被稱為惡性纖維組織細胞瘤)[3]。
原發性胰腺平滑肌肉瘤被認為是起源于胰腺導管的平滑肌細胞或者起源于胰腺內小血管壁[4]。在Anna等人的研究中,胰腺平滑肌肉瘤常發生于50多歲(發生年齡14~87歲,中位年齡51歲)的女性(男20例,女24例),腫瘤大小差別很大,范圍從1到30cm不等(中位大小8.0cm),常發生于胰腺尾部。本例患者為64歲女性,腫瘤位于胰腺尾部,與Anna等人的研究結果一致。腹痛,體重減輕以及腹部腫塊是最常見的臨床表現,但是這些臨床表現都是非特異性的[4,5]。
影像學表現通常是非特異性的[6,7]。在Anna等人的文章中,胰腺平滑肌肉瘤主要表現為異質性增強腫塊。隨著腫瘤體積的增加,出血、壞死和囊性改變(通常與高度侵襲性行為相關)可被觀察到,伴有囊性變的胰腺大平滑肌肉瘤可被誤診為假性囊腫或囊腺癌[8,9]。本例的病變影像學表現CT顯示為胰腺尾部較均一的軟組織密度影,邊界清晰,增強掃描呈持續明顯不均勻強化,未見明顯囊變、壞死成分。周邊未見明顯腫大淋巴結轉移。
原發性胰腺平滑肌肉瘤有較高的遠處轉移和局部浸潤的發生率,少見淋巴浸潤[11],這可能是鑒別診斷的關鍵[5]。本例病例中腹腔內未見明顯腫大的轉移淋巴結,與文獻報道中胰腺平滑肌肉瘤一般少見淋巴轉移這一觀點一致。遠處轉移最常見的臟器首先是肝臟,其次是肺臟[4]。胰腺平滑肌肉瘤在沒有侵犯周邊其他器官的情況下,一般生長邊界清晰銳利,在體積很大的情況下,也可以手術完全切除[4]。本例病例中病變體積較大,邊界清晰,未侵犯周圍臟器,并被根治性切除。
根治性切除病變已被報道為治療胰腺平滑肌肉瘤[10]的最佳選擇。與不能切除的患者相比,切除的患者總體生存時間更長。手術標本可以根據組織學和免疫組織化學分析做出準確的診斷。輔助治療的益處還有待證實[4]。

