腸道菌群在妊娠期糖尿病患者體內(nèi)分布特點及與炎癥因子的關(guān)系
柳欒美 張?zhí)烊?郭金霞
洛陽北方企業(yè)集團有限公司職工醫(yī)院婦產(chǎn)科,河南省洛陽市 471000
腸道正常菌群與黏膜表面共同組成了天然屏障,在消化吸收、調(diào)節(jié)免疫功能、阻止致病菌侵入等多方面發(fā)揮重要作用[1]。腸球菌和腸桿菌是最常見的腸道致病菌,威脅消化系統(tǒng)正常生理功能;乳桿菌和雙歧桿菌為腸道益生菌,可抑制腸道內(nèi)致病菌增殖,降低腸道內(nèi)pH,調(diào)節(jié)微生態(tài)環(huán)境;梭桿菌和擬桿菌與腸道黏膜正常生理結(jié)構(gòu)和功能密切相關(guān),且結(jié)構(gòu)改變與糖尿病等代謝性疾病明顯相關(guān)[2]。近年來,腸道菌群在代謝性疾病中的調(diào)控作用已成為研究熱點,但研究對象多為2型糖尿病患者,關(guān)于妊娠期糖尿病的報道較少見。本文分析了妊娠期糖尿病患者腸道重要菌群的分布特點及與炎癥因子的相關(guān)性,旨在為妊娠期糖尿病的防治提供參考。
1 對象與方法
1.1 對象 選取2016年6月—2018年5月間在我院定期產(chǎn)檢并診斷為妊娠期糖尿病的患者110例以及妊娠期糖耐量正常者110例。入選標準:(1)本市常住居民,飲食為洛陽地區(qū)普通飲食;(2)孕前未患糖尿病或糖耐量異常。排除標準:(1)合并高血壓、消化道疾病等慢性病者;(2)長期服用抗生素或胃腸道菌群調(diào)節(jié)藥的患者。妊娠期糖尿病組患者年齡21~39歲,平均年齡(26.52±3.90)歲;孕周18~32周,平均孕周(25.82±3.25)周;孕次1~3次,平均孕次(1.21±0.23)次。妊娠期糖耐量正常組孕婦年齡20~39歲,平均年齡(25.82±4.16)歲;孕周17~32周,平均孕周(25.34±2.96)周;孕次1~3次,平均孕次(1.29±0.31)次。另取同年齡段在本院健康體檢的女性100例為正常對照組,年齡20~40歲,平均年齡(26.60±3.15)歲。妊娠期糖尿病組與妊娠期糖耐量正常組年齡、孕周、孕次之間差異無統(tǒng)計學(xué)意義(P>0.05)。
1.2 方法
1.2.1 腸道菌群檢測:取1g晨起排出的糞便采用滅菌稀釋液按1∶10比例稀釋,再按相同的方法連續(xù)10倍稀釋至10-8,混合均勻。分別取不同稀釋度的糞便混懸液100μl,接種到不同培養(yǎng)基上,腸球菌、腸桿菌等需氧培養(yǎng)24h,雙歧桿菌、擬桿菌、乳桿菌等厭氧培養(yǎng)48h。對菌群進行定性和定量分析,其中定性分析為培養(yǎng)后計數(shù)各培養(yǎng)基中的菌落數(shù),在10-3稀釋度的培養(yǎng)液中未檢出菌落為陰性;定量分析為通過菌落形態(tài)、生化反應(yīng)、鏡檢等鑒定并計數(shù)菌落,得出相同稀釋度的平均菌落數(shù),計算出各標本中的菌含量。
1.2.2 炎癥因子檢測:收集受試者空腹肘靜脈血,2 000r/min離心10min,取上層血清,Elisa法檢測IL-6、TNF-α水平,試劑盒購于上海伊奧生物科技有限公司;免疫熒光法檢測CRP水平,試劑盒購于廣州健侖生物科技有限公司。

2 結(jié)果
2.1 各組腸道菌群菌落數(shù)比較 妊娠期糖尿病組腸球菌、腸桿菌、擬桿菌的菌落數(shù)明顯高于妊娠期糖耐量正常組,乳桿菌、雙歧桿菌的菌落數(shù)明顯低于妊娠期糖耐量正常組,差異有統(tǒng)計學(xué)意義(P<0.05)。梭桿菌的菌落數(shù)在各組間差異無統(tǒng)計學(xué)意義(P>0.05)。見表1。

表1 各組腸道菌群菌落數(shù)比較
注:與正常對照組相比,aP<0.05;與妊娠期糖耐量正常組相比,bP<0.05。
2.2 各組炎癥因子水平比較 妊娠期糖尿病組IL-6、TNF-α、CRP水平明顯高于妊娠期糖耐量正常組和正常對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。IL-6、TNF-α、CRP水平在妊娠期糖耐量正常組與正常對照組之間差異無統(tǒng)計學(xué)意義(P>0.05)。見表2。
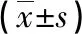
表2 各組炎癥因子水平比較
注:與正常對照組相比,aP<0.05;與妊娠期糖耐量正常組相比,bP<0.05。
2.3 相關(guān)性分析 Spearman分析結(jié)果顯示,腸球菌與IL-6、TNF-α呈正相關(guān);腸桿菌與IL-6、TNF-α、CRP呈正相關(guān);乳桿菌、雙歧桿菌和擬桿菌與IL-6、TNF-α呈負相關(guān)。見表3。
3 討論
妊娠期糖尿病是孕期最常見的并發(fā)癥之一,近年來發(fā)病率逐漸升高,嚴重影響母嬰健康[3]。當(dāng)多種因素引發(fā)益生菌數(shù)量下降,致病菌數(shù)量增加時,腸道內(nèi)微生態(tài)環(huán)境破壞導(dǎo)致菌群失調(diào),循環(huán)系統(tǒng)中內(nèi)毒素水平上升,產(chǎn)生慢性炎癥以及糖尿病、脂肪肝等代謝性疾病[4]。本研究顯示,妊娠期致病

表3 腸道菌群與炎癥因子的相關(guān)性分析
注:aP<0.05。
菌數(shù)量明顯高于正常對照組,益生菌數(shù)量明顯低于正常對照組,且妊娠期糖尿病患者上述改變更明顯。
本研究中妊娠期糖尿病組炎癥因子水平明顯高于妊娠期糖耐量正常組;相關(guān)性分析顯示,腸球菌與IL-6、TNF-α呈正相關(guān);腸桿菌與IL-6、TNF-α、CRP呈正相關(guān);乳桿菌、雙歧桿菌和擬桿菌與IL-6、TNF-α呈負相關(guān)。有研究顯示,孕期女性腸道菌群組成和數(shù)量隨孕周的延長逐漸接近硬化性改變患者的腸道菌群水平,可能與炎癥反應(yīng)有關(guān)[5]。胰島素抵抗是妊娠期糖尿病的病理基礎(chǔ),炎癥因子水平增加是胰島素抵抗的直接結(jié)果之一。妊娠期糖尿病患者代謝產(chǎn)物增加,改變了腸道的厭氧環(huán)境和pH水平,而益生菌多屬于專性厭氧菌,對腸道內(nèi)環(huán)境改變的敏感性最強。可推測,妊娠期糖尿病患
者體內(nèi)糖代謝異常會導(dǎo)致乳桿菌、雙歧桿菌明顯減少,可能引發(fā)炎癥因子水平升高,加重胰島素抵抗,形成惡性循環(huán),加重病情發(fā)展。

