青年2型糖尿病患者血清25-羥維生素D3水平與糖尿病周圍神經病變的關系
文海清 郭 娟 雷曉珍 張 萍 郜曉彬
(1 青海省西寧市第二人民醫院內分泌科,西寧市 810003,電子郵箱:lemon55002@126.com;2 中國人民解放軍總醫院第一附屬醫院糖尿病科,北京市 100048)
截至2016年,全球2型糖尿病(type 2 diabetes mellitus,T2DM)患者超過4億,預計未來20年患病數將再翻一倍[1]。糖尿病周圍神經病變(diabetic peripheral neuropathy,DPN)是糖尿病患者常見的并發癥之一[2],是繼發足部感染、潰瘍、糖尿病足,最終導致截肢的主要原因。DPN的發病機制較為復雜,至今尚未完全闡明[3],但有研究顯示血糖控制不佳是其最大的危險因素,維生素D缺乏與DPN的發生、發展密切相關[4]。在亞洲,糖尿病患者中維生素D缺乏者發生DPN的風險是維生素D水平正常者的1.22倍,因此認為維生素D缺乏是DPN的獨立危險因子[5-6]。維生素D是一種脂溶性維生素,25-羥維生素D3[25-(OH)D3]是維生素D在體內的主要活性形式。近年來,維生素D水平作為影響DPN的危險因素已成為研究熱點,雖然T2DM的發病人群趨于年輕化,但國內鮮有報道血清25-(OH)D3水平與青年DPN的相關研究,而目前針對DPN的治療方法有限且不能根治,因此亟須尋找能夠預防和延緩DPN發生發展的方法。本研究探討血清25-(OH)D3水平與青年DPN的相關性,為預防和治療青年DPN提供參考。
1 資料與方法
1.1 臨床資料 采用系統抽樣法選取2016年6月~2017年6月于青海省西寧市第二人民醫院就診的178例T2DM患者作為研究對象。納入標準:(1)年齡24~44歲;(2)均符合1999年世界衛生組織關于T2DM的診斷標準[7];(3)均給予口服降糖藥和(或)胰島素治療。排除標準:(1)Ⅰ型糖尿病,合并其他內分泌疾病,惡性腫瘤,嚴重感染,嚴重的心、肝、腎功能不全者;(2)嚴重周圍神經血管病變者;(3)合并高血壓、冠心病的T2DM患者;(4)其他疾病引起的周圍神經病變患者,如腦血管疾病、頸椎病、椎管狹窄等;(5)近期服用維生素D、骨化三醇等影響25-(OH) D3水平的藥物。神經傳導速度檢查是診斷DPN的金標準[7],根據該標準,將本研究178例患者中神經傳導速度異常的107例患者作為DPN組,其中男性64例、女性43例,年齡(37.62±6.03)歲;將神經傳導速度正常的71例患者作為非DPN組,其中男性42例、女性29例,年齡(38.14±5.46)歲。同時選取同期在青海省西寧市第二人民醫院體檢中心體檢的50例健康人群作為對照組,其中男性29例、女性21例,年齡24~44(35.52±7.14)歲。三組研究對象的年齡、性別比較,差異均無統計學意義(P>0.05),具有可比性。本研究獲得青海省西寧市第二人民醫院倫理委員會批準,所有患者均自愿參加本研究。
1.2 方法
1.2.1 收集所有研究對象的一般信息,包括年齡、性別、糖尿病病程。
1.2.2 血清學指標檢測:所有研究對象均于抽血前禁食8~12 h,采集早晨空腹肘靜脈血5 mL。采用Olympus AU2700型全自動分析儀(日本Olympus公司)測定總膽固醇、三酰甘油、HDL-C、LDL-C,采用Bio-Rad D10全自動糖化血紅蛋白儀(美國伯樂Bio-Rad公司)檢測糖化血紅蛋白(hemoglobin A1c,HbA1c);采用己糖激酶法測定空腹血糖(葡萄糖測定試劑盒購自Shino-Test Corporation公司);采用電化學發光免疫分析法測定血清25-(OH)D3水平,根據2011年美國內分泌學會《維生素D缺乏治療和預防臨床指南》[8]中的相關標準,將血清25-(OH)D3水平劃分為三個等級:25-(OH)D3≥30 ng/mL為維生素D3正常;20 ng/mL≤25-(OH)D3<30 ng/mL為維生素 D3不足;25-(OH)D3<20 ng/mL為維生素D3缺乏。其中維生素D3缺乏率=維生素D3缺乏例數/總例數×100%。
1.3 統計學分析 采用SPSS 20.0軟件進行統計分析。計數資料以例數(百分比)表示,比較采用χ2檢驗;計量資料以 (x±s)表示,兩組間比較采用t檢驗,多組間比較采用單因素方差分析,兩兩比較采用Bonferroni法。相關關系采用Pearson相關分析。以P<0.05為差異有統計學意義。
2 結 果
2.1 三組病程及血清學指標比較 DPN組與非DPN組病程差異有統計學意義(P<0.05)。與對照組比較,DPN組和非DPN組的HbA1c和空腹血糖均升高,25-(OH)D3均降低(均P<0.05),而三組間的總膽固醇、三酰甘油、HDL-C、LDL-C比較,差異均無統計學意義(均P>0.05)。見表1。
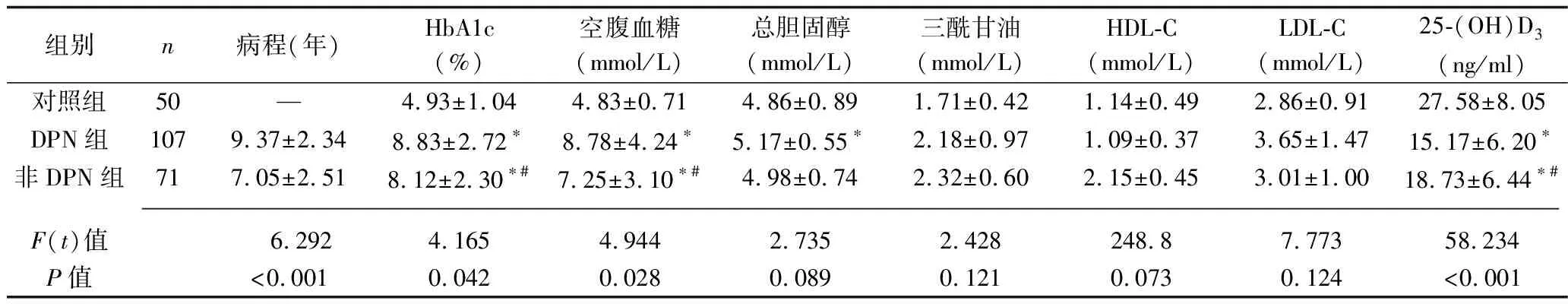
表1 三組病程及生化代謝指標比較(x±s)
注:與對照組比較,*P<0.05;與DPN組比較,#P<0.05。
2.2 三組25-(OH)D3缺乏情況比較 三組25-(OH)D3缺乏情況比較,差異有統計學意義(χ2=89.886,P<0.001),25-(OH)D3缺乏率DPN組>非DPN組>對照組(均P<0.05)。見表2。
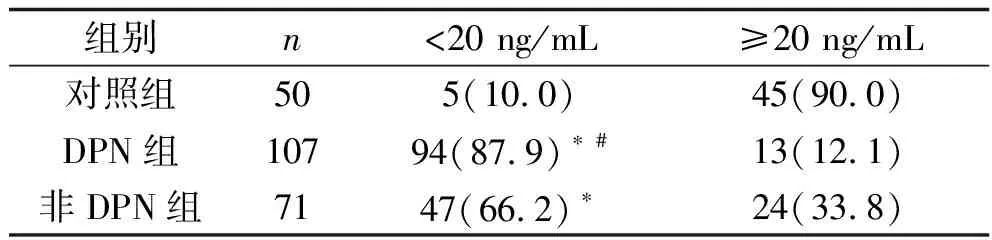
表2 三組25-(OH)D3缺乏情況比較[n(%)]
注:與對照組比較,*P<0.05;與非DPN組比較,#P<0.05。
2.3 血清25-(OH)D3與年齡、病程及生化代謝指標的相關性分析 血清25-(OH)D3水平與HDL-C、空腹血糖水平呈正相關,與HbA1c、病程呈負相關(均P<0.05),與年齡、LDL-C、總膽固醇、三酰甘油均無相關性(均P>0.05)。見表3。
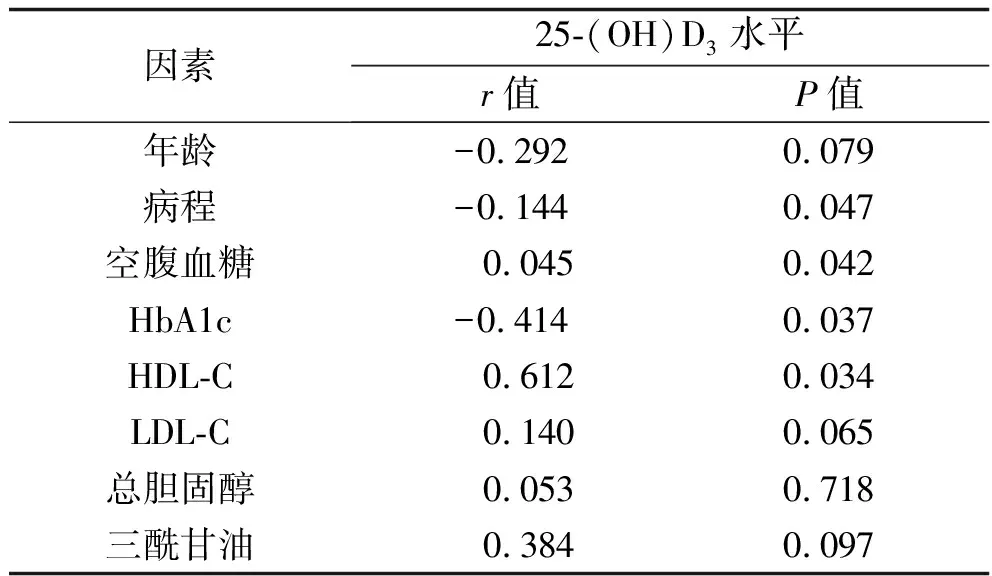
表3 血清25-(OH)D3與年齡、病程及生化代謝指標的相關性
3 討 論
DPN是T2DM患者發生四肢感覺神經障礙、運動神經異常、糖尿病足的重要危險因素,最終可致殘,嚴重影響患者生活質量[9-10]。引起DPN的因素有高血糖、微血管病變、脂質代謝紊亂、氧化應激損傷、自身免疫損傷以及神經營養障礙等[11]。維生素D是一種脂溶性類固醇激素,其中維生素D3無生物活性,必須轉化為25-(OH)D3及1,25-(OH)2D3才能發揮作用[12]。研究證實,維生素D不僅參與鈣磷調節,還與多種自發性免疫疾病有關,可促進T2DM患者胰島β細胞分泌胰島素,增強胰島素的敏感性,從而控制血糖[13-14]。
本研究結果顯示,DPN組和非DPN組患者的三酰甘油、總膽固醇、HDL-C和LDL-C水平差異無統計學意義(均P>0.05),但病程、空腹血糖和HbA1c水平差異有統計學意義(均P<0.05)。這提示三酰甘油、總膽固醇、HDL-C和LDL-C可能不參與DPN的發生發展過程,而本研究限制研究對象的年齡范圍比較小,因而體現不出差異性。但與血糖控制情況相關的病程越長、空腹血糖和HbA1c越高,越容易發生DPN。孫斯雯等[3]認為,長期高血糖是導致DPN發病的主要因素之一,與本研究結果相似。本研究中,DPN組的25-(OH)D3缺乏率高達87.9%,高于對照組和非DPN(均P<0.05),與其他學者[15-16]研究結果一致。有研究顯示,25-(OH)D3含量降低是DPN發生的獨立危險因素,其原因為25-(OH)D3含量降低,可刺激氧化應激損傷和(或)影響微血管內皮,進而導致DPN的發生和發展[17-18]。本研究結果顯示,血清25-(OH)D3水平與病程、HbA1c呈負性相關,與HDL-C和空腹血糖呈正性相關,與王倩等[15]的研究結果一致。但HDL-C和空腹血糖是否為DPN的危險因素還有待進一步研究驗證。
綜上所述,血清中25-(OH)D3水平與糖尿病病程、空腹血糖HbA1c和HDL-C相關,25-(OH)D3缺乏是DPN的獨立危險因素。在臨床中,適當補充25-(OH)D3可能有助于預防和延緩DPN的發生發展。但由于本研究樣本量有限,今后仍需擴大樣本量進一步研究驗證。

