刺絡(luò)拔罐聯(lián)合Bobath技術(shù)治療腦卒中后上肢痙攣48例臨床觀察
廣東省湛江中心人民醫(yī)院康復(fù)醫(yī)學科,廣東 湛江 524045
中國的腦卒中發(fā)病率位居世界前列,雖經(jīng)治療,仍有許多患者會留下肢體痙攣等后遺癥[1]。正常人群中上肢約擔負80%以上的日常活動,從神經(jīng)電生理學角度而言,由于上肢投影在大腦皮質(zhì)中所占比例較大,腦卒中后對上肢功能損傷更為突出,患者主要臨床癥狀為上肢內(nèi)側(cè)屈肌肌群占優(yōu)勢的異常屈曲性痙攣,即上肢關(guān)節(jié)呈現(xiàn)內(nèi)收、屈曲和內(nèi)旋狀態(tài),使患者不同程度的喪失日常活動能力[2],給患者、家庭及社會帶來沉重的疾病負擔,目前臨床上治療上肢痙攣狀態(tài)的方法包括藥物、康復(fù)療法、針刺和推拿等,臨床實踐表明,單獨使用一種方法對腦卒中后上肢痙攣狀態(tài)的治療效果有限[3],不利于腦卒中后患者的康復(fù),筆者以96例腦卒中后上肢痙攣患者為調(diào)查對象,評價刺絡(luò)拔罐聯(lián)合Bobath技術(shù)的治療效果。現(xiàn)報告如下。
1 資料與方法
1.1 一般資料 選擇2017年1月至2018年4月就診的腦卒中后上肢痙攣患者96例為研究對象,腦卒中的西醫(yī)診斷標準按照《中國腦血管病防治指南》[4]進行,中醫(yī)診斷標準參照國家中醫(yī)藥管理局腦病急癥科研組制定的《中風病診斷與療效評定標準(試行)》[5],痙攣的診斷參考改良的Ashworth痙攣量表[6],患側(cè)上肢痙攣且評級為Ⅰ~Ⅲ級,納入標準:①年齡≥18歲,性別不限;②意識清楚,能配合治療及完成隨訪;③臨床資料完整。排除標準:①生命體征不穩(wěn)定的患者;②因骨折等其他原因?qū)е碌倪\動功能障礙或肌張力異常者;③調(diào)查前3個月服用鎮(zhèn)靜劑或肌肉松弛劑的患者;④精神疾病或語言溝通障礙者。利用SPSS 22.0軟件生成隨機數(shù)字表,隨機將96例患者分配至對照組和觀察組,每組48例。對照組中男29例,女19例,年齡41~78歲,平均(63.60±9.87)歲,病程22~135 d,平均(86.53±19.20)d;對照組中男27例,女21例,年齡42~77歲,平均(64.19±10.23)歲,病程25~131 d,平均(83.27±21.55)d,兩組一般資料比較差異無統(tǒng)計學意義,具有可比性(P>0.05)。該研究方案提交本院倫理委員會,經(jīng)審查后批準實施,調(diào)查對象或其法定代理人簽署知情同意書。
1.2 治療方法 對照組給予常規(guī)和對癥治療,針對患者具體情況,參照《中國腦卒中早期康復(fù)治療指南》[7]進行治療,并進行Bobath康復(fù)技術(shù)治療,包括良好肢體體位的擺放、偏癱肢體的主動和被動活動、體位轉(zhuǎn)移、平衡訓練、負重功能訓練以及日常生活鍛煉等,每次訓練約45 min,每周5次,持續(xù)3個月。觀察組在對照組治療的基礎(chǔ)上給予刺絡(luò)拔罐治療,根據(jù)患者上肢痙攣的具體情況,使用一次性無菌采血針,對商陽、關(guān)沖、少澤穴等穴位進行常規(guī)消毒后點刺,每穴擠壓出血,出血量為1~2 mL,消毒棉球按壓針孔后局部刺絡(luò)拔罐,使用一次性無菌采血針,選上臂、前臂肌張力增高的屈肌、觸診最硬處和肱二頭肌肌腹處由外緣環(huán)形向中心針刺,隨后給予抽氣式拔罐,留罐約5~10 min,起罐后常規(guī)消毒,隔天1次,10 d為1個療程,共治療3個療程。
1.3 評價指標 ①改良Ashworth痙攣量表(modified ashworth scale,MAS),用于評價上肢痙攣程度及分級,MAS是目前臨床上通用的評測偏癱痙攣狀態(tài)的量表,被國內(nèi)外廣泛認可,通過評定被測對象肌張力的變化來判斷有無痙攣及其程度,0為無肌張力增加,Ⅰ~Ⅳ肌張力依次增加,Ⅰ為肌張力輕度增加,Ⅳ為攣縮,表示患者受累部分被動屈伸時呈擎縮狀態(tài)而不能動;②簡化Fugl-Meyer運動功能評定量表(Fugl-Meyer upperextremity assessment,F(xiàn)MA)[8],用于評價上肢運動功能,共33個評價項目,得分范圍0~66分,得分越高,代表被測對象上肢運動功能越好;③Barthel量表[9]:對患者日常生活行為進行評分,得分范圍為0~100分,得分越高,代表被測對象日常生活能力越好。
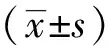
2 結(jié)果
2.1 兩組治療前后MAS痙攣分級的比較 治療前,對照組中0級、Ⅰ級、Ⅰ+級、Ⅱ級、Ⅲ級和Ⅳ級的例數(shù)分別為0、6、12、15、11和4例,觀察組中對應(yīng)級別的例數(shù)分別為0、5、14、13、13和3例,兩組MAS痙攣分級評定差異無統(tǒng)計學意義(P>0.05)。治療后,對照組中0級、Ⅰ級、Ⅰ+級、Ⅱ級、Ⅲ級和Ⅳ級的例數(shù)分別為3、10、14、11、8和2例,觀察組中對應(yīng)級別的例數(shù)分別為9、16、16、4、3和0例,治療后兩組MAS痙攣分級均有改善(P<0.05)。且觀察組優(yōu)于對照組(P<0.05)。見表1。
2.2 兩組治療前后FMA和Barthel得分的比較 治療前,對照組和觀察組的FMA得分分別為(26.75±8.52)和(28.32±9.41),Barthel得分分別為(63.24±17.36)和(61.77±16.50),兩組FMA和Barthel得分比較均無統(tǒng)計學差異(P>0.05);治療后,對照組和觀察組的FMA得分分別為(41.97±10.35)和(52.22±11.28),Barthel得分分別為(74.90±17.53)和(82.87±18.59),與治療前相比,兩組FMA和Barthel得分均升高(P<0.05);且觀察組高于對照組(P<0.05)。見表2。
2.3 不良反應(yīng) 觀察組在治療期間出現(xiàn)2例刺絡(luò)拔罐部位輕微皮下瘀血,約1周后自行緩解,除此之外,兩組均未出現(xiàn)過敏反應(yīng)、胃腸道反應(yīng)、暈針及其他不良反應(yīng)。

表1 兩組治療前后MAS痙攣分級的比較 (例)
注:與對照組治療后相比,aP<0.05。
2.3 不良反應(yīng) 觀察組在治療期間出現(xiàn)2例刺絡(luò)拔罐部位輕微皮下瘀血,約1周后自行緩解,除此之外,兩組均未出現(xiàn)過敏反應(yīng)、胃腸道反應(yīng)、暈針及其他不良反應(yīng)。

表2 兩組治療前后FMA和Barthel得分比較 (分,
注:與同組治療前相比,aP<0.05;與對照組治療后比較,bP<0.05。
3 討論
目前有關(guān)腦卒中后上肢痙攣的詳細機制尚不明確,一般認為,腦卒中后肢體痙攣性癱瘓可能與大腦皮層損傷后對低級中樞的控制功能降低有關(guān),使腦卒中患者肢體呈高痙攣狀態(tài)[10]。祖國醫(yī)學對腦卒中后上肢痙攣有相應(yīng)描述,屬于中醫(yī)學“痙證”“拘攣”范疇,認為手屈曲而不能伸直,其病位在筋,即認為經(jīng)筋是痙攣主要病位,并認為氣血瘀滯并留滯于筋絡(luò),筋絡(luò)失養(yǎng),瘀血內(nèi)結(jié)、血行不暢、筋脈失養(yǎng)所致,致腦卒中后患者肢體處于痙攣狀態(tài)[11]。
本研究結(jié)果表明,對照組給予Bobath技術(shù)對改善患者上肢痙攣程度、運動功能及日常生活行為能力均有良好作用,Bobath技術(shù)又被稱為神經(jīng)發(fā)育治療技術(shù),是臨床上治療神經(jīng)系統(tǒng)疾患,尤其是中樞神經(jīng)系統(tǒng)損傷引起的運動障礙等疾病最有效的方法之一[12]。腦卒中后,由于患者中樞神經(jīng)系統(tǒng)受到損傷,患者感覺到由異常的體位、姿勢和動作傳入的異常感覺,Bobath技術(shù)強調(diào)通過關(guān)鍵點的控制及反射抑制模式來抑制痙攣,利用正常的自發(fā)性姿勢反射和平衡反應(yīng)來調(diào)節(jié)肌張力,幫助患者逐步脫離痙攣模式,誘發(fā)正常的運動反應(yīng)。因此,Bobath技術(shù)對促進腦卒中后上肢痙攣患者的主動運動,對克服痙攣、積極降低肌張力、減少肢體殘疾和促進康復(fù)有明顯的實用價值[13]。韓振翔等[14]的調(diào)查也認為,Bobath技術(shù)具有良好的治療效果,與本研究類似,本研究中觀察組給予刺絡(luò)拔罐聯(lián)合Bobath技術(shù),治療后觀察組治療效果優(yōu)于對照組,且未出現(xiàn)嚴重不良反應(yīng),提示刺絡(luò)拔罐聯(lián)合Bobath技術(shù)比單一Bobath技術(shù)效果更優(yōu),安全性可以接受,拔罐古稱“角法”,在古籍中即有記載,而刺絡(luò)放血可以起到通暢氣血、調(diào)節(jié)臟腑的作用,有報道認為刺絡(luò)拔罐具有祛瘀生新、散結(jié)通絡(luò)之功效[15],加之火罐的吸附力,對患者起溫通經(jīng)脈、通絡(luò)止痛之功,從而達到治療疾病的目的[16]。
綜上所述,刺絡(luò)拔罐聯(lián)合Bobath技術(shù)對腦卒中后上肢痙攣具有一定療效,但由于本研究的調(diào)查時間較短,長期的療效有待將來進行多中心隨機對照試驗進一步驗證。

