觀察基礎胰島素起始聯合口服藥治療2型糖尿病(T2DM)患者轉歸、有效性和安全性
他麗娥
655600云南省曲靖市陸良培芳醫院內分泌科,云南 曲靖
2型糖尿病(T2DM)是臨床常見的代謝性疾病,在我國的發病率較高。臨床上尚無特效治療方法,治療的目標多為控制血糖在正常范圍內、預防并發癥。美國糖尿病協會(ADA)和歐洲糖尿病研究協會(EASD)推薦二甲雙胍為本病的起始治療藥物,對于血糖控制不佳者應使用胰島素治療[1]。但臨床應用基礎胰島素方案起始用藥劑量的報道較少,且使用胰島素治療后是否需要保留口服降糖藥物也需要進一步探討。本研究分析基礎胰島素起始聯合口服藥治療T2DM 患者轉歸、有效性和安全性,現報告如下。
資料與方法
2018年1月-2019年1月收治T2DM患者200例,所有患者均符合中國2型糖尿病防治指南(2017年版)中的T2DM診斷標準,經運動及飲食療法,服用二甲雙胍12周以上,血糖控制效果不佳,HbA1c在7.5%~10.0%;排除合并嚴重心肝腎疾病者、合并嚴重糖尿病并發癥者、合并其他內分泌疾病者。將患者隨機分為兩組,各100 例。觀察組男55 例,女45例;年齡41~76 歲,平均(57.8±10.9)歲;病程6 個月~9年。對照組男53 例,女47 例;年齡40~78 歲,平均(58.4±11.2)歲;病程6 個月~10年。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
方法:①觀察組服用二甲雙胍片2 000 mg/d,皮下注射甘精胰島素,起始劑量10 U/d,每3 d 增加2 U,維持FPG≤5.6 mmol/L,連 續 治 療12 周[2]。②對照組單用皮下注射甘精胰島素,起始劑量14 U/d,每3 d 增加2 U,根據血糖水平調整劑量,連續治療12周。
觀察指標:治療后復查血糖及胰島功能各指標,包括空腹血糖(FPG)、餐后2 h 血糖(2 hPG)、糖化血紅蛋白(HbA1c)、胰島素抵抗(HOMA-IR)、空腹胰島素(FINS);統計兩組血糖達標率及達標時間;記錄胰島素用量,觀察治療期間有無低血糖發生。
統計學方法:采用SPSS 19.0 統計學軟件分析數據。計量資料用(±s)表示,采用t檢驗;計數資料用[n(%)]表示,采用χ2檢驗;P<0.05為差異有統計學意義。
結 果
兩組治療后血糖及胰島功能各指標比較:觀察組治療后FPG、2 hPG、HbA1c明顯低于對照組,而FINS 明顯高于對照組,差異有統計學意義(P<0.05),見表1。
兩組血糖達標率及達標時間比較:觀察組血糖達標率明顯高于對照組,達標時間明顯短于對照組,差異有統計學意義(P<0.05),見表2。
兩組胰島素用量及低血糖發生率比較:觀察組胰島素用量明顯少于對照組,低血糖發生率也明顯較低,差異有統計學意義(P<0.05),見表3。
討 論
對于常規飲食控制、運動鍛煉及口服降糖藥物仍無法有效控制血糖的T2DM患者,需要啟動胰島素治療。臨床胰島素治療有基礎胰島素和預混胰島素兩種,預混胰島素提供基礎及餐時胰島素,但其配比固定,部分患者會出現血糖控制不佳、低血糖發生率高、BMI升高問題[3]。而基礎胰島素使用方便、低血糖發生率低,是胰島素治療的較好選擇[4]。
表1 兩組治療后血糖及胰島功能各指標比較(±s)

表1 兩組治療后血糖及胰島功能各指標比較(±s)
注:與對照組比較,?P<0.05。
組別 n FPG(mmol/L) 2 hPG(mmol/L) HbA1c(%)觀察組 100 6.94±1.46 9.86±2.35 6.95±1.41對照組 100 7.83±1.75 10.93±2.69 7.87±1.38
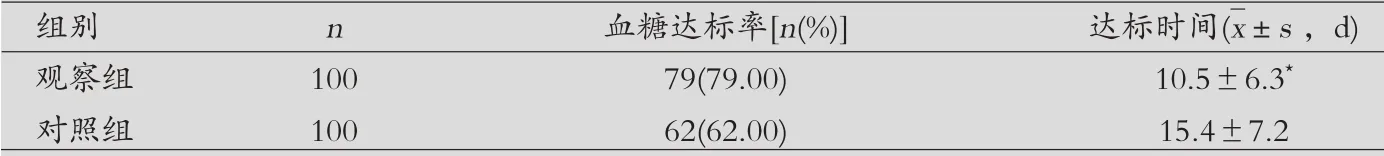
表2 兩組血糖達標率及達標時間比較

表3 兩組患者胰島素用量及低血糖發生率比較
甘精胰島素為長效胰島素類似物,能模擬基礎胰島素分泌,也無明顯的波峰和波谷,藥效持續24 h,能有效降低低血糖的發生率。臨床研究證實,甘精胰島素治療對FPG、HbA1c的控制效果較好,且不會增加BMI[5]。但單純胰島素治療對血糖的控制效果并不十分理想,需要配合口服降糖藥物。二甲雙胍能增加身體肌肉組織對葡萄糖的分解利用,減少肝糖原異生,降低胰島素抵抗,與基礎胰島素聯合使用,能夠降低胰島素用量,使胰島素注射時間更為靈活,增強血糖控制效果,符合患者日常生活和社交需要,提升了治療依從性[6]。
本研究結果顯示,基礎胰島素起始聯合口服降糖藥治療T2DM 的效果確切,安全性高,為患者提供了一種簡便、有效、安全的降糖治療方式,值得在臨床推廣使用。

