圍生期孕婦B族鏈球菌帶菌情況對妊娠結局的影響及耐藥性分析
劉曉一,劉 暢,凌云映,陳 熙,丁 晗,王立麗,劉建暉,祁小真
(清華大學第一附屬醫院檢驗科,北京 100016)
B族鏈球菌(GBS)又名無乳鏈球菌,是一種革蘭陽性鏈球菌。GBS主要定居于女性生殖道中,健康人鼻咽部也攜帶此菌。正常女性對此菌的抵抗力較強,但孕期女性雌、孕激素增加,糖原含量增高,陰道的pH環境改變可能導致陰道菌群失調[1]。GBS已被證實是孕產婦圍生期感染的主要致病菌之一,在圍生醫學中占有不可忽視的地位[2]。
國內外研究均顯示,孕婦在圍生期發生GBS感染可能會導致早產、胎膜早破或產后感染等不良妊娠結局[3]。對于新生兒來說,順產的過程中很有可能會被GBS感染,從而引發新生兒肺炎、敗血癥等疾病,甚至導致新生兒死亡[4]。本研究通過回顧性分析圍生期(35~37周)孕婦GBS帶菌情況對妊娠結局的影響及藥敏情況,旨在為臨床有效防治孕婦感染GBS,降低新生兒感染率及發病率提供參考依據,現報道如下。
1 資料與方法
1.1一般資料 選取2017年4月至2019年2月在該院生產并自愿接受GBS產前篩查的3 055例孕婦。根據GBS培養結果分為帶菌組,共95例。按1∶2比例在檢測結果為陰性的孕婦隨機抽取190例作為對照組。帶菌組中初產婦54例,經產婦41例,年齡21~42歲,平均(30.56±4.59)歲,順產55例,剖腹產40例。對照組中初產婦106例,經產婦84例,年齡18~40歲,平均(29.65±4.42)歲,順產124例,剖腹產66例。2組孕婦的年齡、產次和生產方式比較,差異均無統計學意義(P>0.05)。
1.2儀器與試劑 VITEK MS質譜分析儀及配套基質液、靶板、質控菌株大腸埃希菌ATCC 8739、VITEK 2 Compact全自動細菌鑒定藥敏儀及配套藥敏卡、哥倫比亞血瓊脂培養基均購自法國生物梅里埃公司;Todd-Hewrtt肉湯購自英國Oxoid公司;萘啶酮酸、多黏菌素購自中國北京奧博星生物技術有限責任公司;CO2培養箱購自中國廣州安邦生物公司;觸酶試劑和革蘭染色試劑購自中國珠海貝索公司;金黃色葡萄球菌ATCC 29213購自中國工業微生物菌種保藏管理中心。
1.3方法
1.3.1標本采集 根據2010年美國疾病預防控制中心發布的《圍生期GBS預防指南》,孕婦需要在妊娠晚期35~37周進行GBS的篩查,推薦的取材方法[5]:先擦去外陰多余的分泌物,小心將1根無菌棉拭子置陰道下1/3處旋轉1周取陰道分泌物,再將此拭子插入肛門,在肛門括約肌上2~3 cm處輕輕旋轉取直腸分泌物。立即送檢,用于細菌培養。注意不要使用直腸或陰道窺器。
1.3.2細菌培養 將每份標本接種5%羊血的哥倫比亞血瓊脂培養基和Todd-Hewrtt肉湯,將其置35 ℃、5%CO2中培養18~24 h。GBS菌落在血瓊脂培養基上呈β溶血(狹窄)、灰白色、圓形、半透明、濕潤、光滑,挑取可疑菌落進行分純培養后,做涂片進行革蘭染色鏡檢,鏡下形態革蘭陽性球菌,呈鏈狀排列,觸酶試驗陰性確定為鏈球菌屬,用全自動質譜分析儀鑒定為GBS,為GBS陽性。若沒有觀察到可疑菌落,將Todd-Hewrtt肉湯轉種到5%羊血的哥倫比亞血瓊脂培養基,觀察同上。
1.3.3藥敏試驗 采用全自動細菌鑒定藥敏儀進行GBS藥敏試驗。
1.3.4臨床處理 根據2010年美國《圍生期GBS預防指南》,所有GBS陽性孕婦臨產或破水后預防性應用抗菌藥物。首選青霉素和氨芐西林;對青霉素低危過敏婦女推薦用頭孢唑啉,而對青霉素高危過敏者,則使用克林霉素。
1.3.5觀察指標 觀察圍生期孕婦GBS帶菌率,分析臨床常見7種藥物的藥敏試驗結果,同時對比帶菌組和對照組孕婦的妊娠結局、新生兒感染、新生兒評分等。
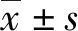
2 結 果
2.1圍生期孕婦GBS感染率 3 055例孕婦經檢測共發現GBS陽性95例,陽性率為3.1%。
2.2藥敏結果分析 95株GBS全部進行藥物敏感性試驗,7種抗菌藥物的敏感率依次為青霉素(100.0%)、氨芐西林(100.0%)、左氧氟沙星(51.1%)、克林霉素(8.4%)、萬古霉素(100.0%)、替加環素(100.0%)、利奈唑胺(100.0%)。見表1。

表1 95株GBS對臨床8種抗菌藥物的藥敏結果分析(%)
2.32組孕婦的妊娠結局比較 帶菌組孕婦早產、宮內感染的發生率較對照組明顯增高,差異均有統計學意義(P<0.05);而2組孕婦胎膜早破、胎兒窘迫和稽留流產的發生率比較,差異均無統計學意義(P>0.05)。見表2。
2.42組新生兒結局比較 帶菌組新生兒感染的發生率較對照組明顯增高,差異有統計學意義(P<0.05),而2組的新生兒體質量和新生兒評分比較,差異均無統計學意義(P>0.05)。見表3。

表2 2組孕婦的妊娠結局比較[n(%)]

表3 2組新生兒結局比較
3 討 論
對于妊娠婦女GBS的帶菌率,可能與年齡、分娩情況、社會經濟情況、種族、遺傳等因素有關[6]。在不同的國家、地區差異性較大,國內外報道有所差別。國外研究顯示健康人群GBS帶菌率可達5%~35%[7],我國妊娠婦女的帶菌率為3.5%~32.4%[8-9]。如北京地區孕產婦帶菌率為5.6%[10],上海地區孕產婦帶菌率為5.5%~7.4%[11],河北地區的帶菌率為9.5%[12]。
本院自2017年開始在臨床開展圍生期孕婦GBS的常規篩查,迄今共篩查3 055例孕婦,采用細菌培養法檢測共發現GBS陽性孕婦95例,陽性率為3.1%,比國內一些報道低。原因可能是妊娠期婦女的GBS帶菌率受到取材部位、培養基的不同及檢測時間的影響[13-15],也可能是妊娠期婦女保健、自我衛生等意識較強有關。還可能是陰道或肛周菌群較多,所以樣本直接接種哥倫比亞血瓊脂培養基時GBS生長受其他細菌影響較大。
李亞梅等[16]認為,孕婦攜帶GBS是宮內感染的高危因素。本研究結果顯示,帶菌組圍生期孕婦發生早產、宮內感染的概率明顯高于對照組,這與李亞梅的報道基本相符。不良的妊娠結局和新生兒感染的發生與多種因素有關,筆者認為GBS陽性可能是其中的原因之一。因此,圍生期GBS感染可能會對孕婦造成一定的不良影響,同時GBS感染也可能增加新生兒感染的風險。因此,提倡圍生期孕婦進行常規的GBS篩查。
藥物敏感性試驗結果顯示分離培養的95例GBS對青霉素、氨芐西林、萬古霉素、替加環素和利奈唑胺敏感率均為100.0%,對左氧氟沙星和克林霉素敏感率只有51.1%和8.4%,與國內其他研究相比,克林霉素的敏感率很低,可能與筆者做D試驗復核有關。從藥敏結果來看,GBS對青霉素、氨芐西林的敏感性很好,青霉素是預防用藥的最佳選擇,與美國疾病控制與預防中心推薦用藥相符。若青霉素類及頭孢菌素類藥均過敏,則需考慮使用克林霉素作為備選藥物。但藥敏試驗結果顯示,克林霉素的耐藥率高達91.6%,作為經驗用藥并不適用。有研究報道GBS對克林霉素的耐藥主要由ermB基因介導。萬古霉素敏感率是100.0%,但不易通過胎盤屏障,所以用在孕婦身上并不合適,但是新生兒發生GBS感染,在青霉素類及頭孢菌素類均過敏時,萬古霉素將是一個最終的治療方法[17]。
4 結 論
本研究通過對GBS帶菌孕婦與產后相關疾病的逐項分析,來探討圍生期孕婦GBS帶菌狀況對妊娠結局的影響,并引起醫學界對GBS感染篩查的重視。臨床應重視對孕婦GBS帶菌情況的篩查,發現高危孕產婦GBS陽性,應及時進行預防性治療,以避免GBS感染可能給母嬰帶來的嚴重后果。

