急性播散性腦脊髓炎報告1例及文獻復習
李貴陽 嵇建剛 張倫忠 張立霞(通信作者)
261041山東省濰坊市中醫院腦病科,山東濰坊
急性播散性腦脊髓炎(ADEM)是廣泛累及腦和脊髓白質的特發性炎癥性脫髓鞘疾病,臨床少見,癥狀無特異性,易誤診,大多數起病兇險,但如能早期診斷及時治療,則多數預后良好。現將收治的1例注射破傷風抗毒素導致的ADEM患者的診治情況報告如下。
臨床資料
患者,女,57 歲,2017年5月20日因“左踝外裂傷”在當地醫院注射破傷風抗毒素及靜脈滴注抗生素,5月23日出現頻繁惡心嘔吐,伴呃逆、頭暈、發熱,體溫最高38.6℃,對癥治療,癥狀持續加重。5月30日入住我院消化內科,電子胃鏡示反流性食管炎、胃息肉、糜爛性胃炎、十二指腸球部潰瘍,予以抑酸護胃、止吐、營養支持治療,病情仍漸進性加重,逐漸出現肢體麻木無力及聲音嘶啞,吞咽困難,飲水反嗆。6月2日行頭MRI示橋腦、右側丘腦、左側側腦室后角旁多發異常信號,結合患者破傷風抗毒素注射史,考慮ADEM,見圖1a~c。
轉入腦病科。患者既往有高血壓病5年,規律服用降壓藥。查體:T 38.1℃,BP 117/78 mmHg,神清,構音障礙,雙側瞳孔等大等圓,直徑約3 mm,光反射靈敏,雙眼各向活動正常,視野粗測正常。雙側鼻唇溝基本對稱,左側咽反射消失,右側咽反射減弱,雙側軟腭動度差,伸舌不出,右側肢體肌力5-級,肌張力正常,左側肢體肌力4級,肌張力正常,四肢腱反射(++),左側指鼻試驗欠穩準,左側面部及肢體痛溫覺減退,左側查多克征(+),右側病理反射(-)。
輔助檢查:血鈉132.3 mmol/L;血常規、肝腎功、甲功、乙肝五項、血沉、C反應蛋白未見明顯異常;腰椎穿刺術示腦脊液壓力為120 mmH2O,腦脊液常規檢查:細胞計數140×106/L,細胞分類:單核0.6;多核0.4,腦脊液蛋白0.81 g/L;腦脊液及血AQP4-IgG 均為陰性;胸部CT示右肺上葉少許炎癥、右肺中葉肺大泡、右肺下葉纖維灶、縱隔多發小淋巴結、輕度脂肪肝;顱腦及脊髓強化MR 示右側基底節、橋腦、左側腦室后上方、右側額葉、延髓左側、延髓背側及C5水平后側脊膜區、橋腦腹側腦膜多處明顯異常對比強化信號,考慮ADEM,見圖2a~f。
予以激素沖擊、免疫球蛋白治療,同時應用護胃、補鈉、抗炎等藥物,病情逐漸好轉。6月29日復查顱腦平掃+強化MR 示橋腦、延髓后部病灶較前片范圍變小,其余病灶增強掃描未見明顯強化。7月8日好轉出院。現隨訪,患者恢復良好,未出現新的癥狀,見圖3a~c。
討 論
目前雖然認為ADEM 發病與感染、出疹及疫苗接種有關,但具體發病機制仍然不清。ADEM 的病理特征是彌漫性、較對稱性的靜脈周圍炎性脫髓鞘病灶,中等靜脈最常受累[1]。病變廣泛分布于大腦、腦干、小腦和脊髓,灰質和白質均可受累,以皮質下白質受累明顯[2]。ADEM 的MRI 可表現為多發的大片狀(至少有1 個病灶直徑>1 cm)的皮質下白質和中線附近的白質病變,病灶也可累及大腦半球的灰白質交界處或基底節的灰質,界限不清,且基底節病灶多呈對稱性分布[3]。40%的患者可出現丘腦病灶,因此丘腦病變有助于ADEM的診斷。
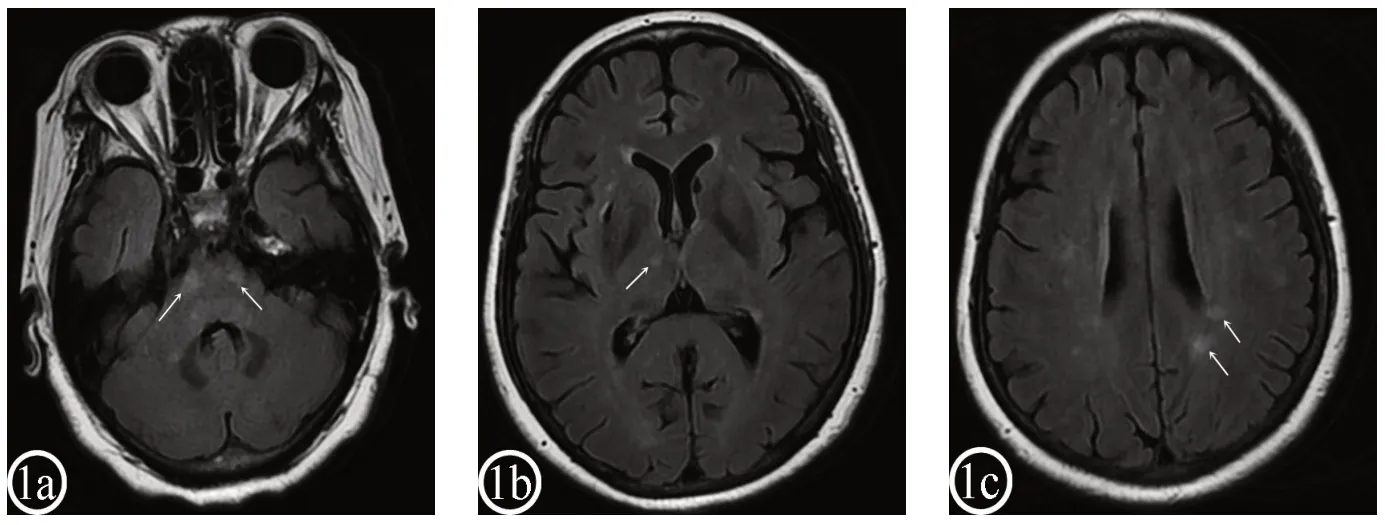
圖1 軸位FLAIR像示橋腦雙側異常略高信號(1a),右側丘腦異常略高信號(1b),左側側腦室后角旁異常高信號(1c)
ADEM 好發于兒童及青壯年,多為散發,無明顯季節性。通常急性起病,少數為亞急性或爆發式起病,病情較重。根據病程ADEM 可分為單相型、復發型及多相型,其中單相型最多見。臨床主要表現為腦、脊髓多灶性彌漫性損害。根據臨床癥狀和病變部位可分為腦炎型、脊髓炎型和腦脊髓炎型。腦型突出表現為精神癥狀和意識障礙,可伴錐體束征、小腦體征、腦膜征等;脊髓型可出現截癱、上升性麻痹和尿便障礙等。ADEM 的診斷要點中必需包括腦病表現和多部位損傷的臨床表現。絕大多數患者大腦彌漫性損害較為突出,如意識障礙、精神癥狀,而本患者主要為幕下結構受累,尤其為腦干損害。患者注射破傷風抗毒素后亞急性起病,癥狀表現為惡心嘔吐、呃逆、頭暈、肢體麻木無力、步態不穩、聲音嘶啞、飲水嗆咳等,為真性球麻痹、共濟失調、錐體束損傷、脊髓丘腦束損傷、極后區損傷的表現,顱腦MRI 可見大腦、基底節、丘腦、腦干、脊膜、腦膜等多處病灶,且部分明顯強化,血及腦脊液的AOP4-IgG均為陰性,予以靜脈滴注甲強龍沖擊治療及免疫球蛋白后,患者恢復良好,未再出現復發的情況。該患者診斷為ADEM 的腦脊髓炎型,且為單相病程。ADEM 常與多發性硬化(MS)鑒別,除發病誘因、好發人群、病程、多灶損害的臨床表現、腦脊液寡克隆帶等鑒別點外,影像學的鑒別點在于ADEM累及腦灰質核團的概率更高,其較為特征性的累及部位為丘腦,丘腦病變常與白質病變同時存在,呈雙側不對稱性分布,而MS 極少累及丘腦;ADEM 急性期的病灶通常有強化,恢復期則無強化效應,而MS 因新舊病灶常同時存在而表現為新病灶增強而舊病灶不增強。鑒于以上鑒別點,該患者不考慮MS。
目前激素仍被認為ADEM 的一線治療藥物,但藥物種類、劑量和減量方法及用藥途徑至今尚未統一,有對照研究顯示,靜脈滴注甲強龍的患者預后優于地塞米松組[4-5]。ADEM 的二線治療藥物是靜脈注射丙種球蛋白。血漿置換常作為ADEM治療的最后手段。
ADEM 的預后與發病誘因、病情輕重等有關,病死率為10%~30%。總之,ADEM 臨床相對少見,病程進展較快,臨床表現復雜多樣,病情重或者兇險,易誤診及漏診,應提高對ADEM 的認識,及早應用激素沖擊治療改善預后,降低復發率。

圖2 橋腦雙側病灶強化信號(2a),左側側腦室后角旁強化病灶(2b),冠狀位可見腦橋異常強化病灶(2c)

圖2 矢狀位可見橋腦及延髓背側(2d、2e)、C5 水平后側脊膜區(2d 粗箭頭)多處強化,冠狀位可見延髓左側異常強化信號(2f)

圖3 示矢狀位T2 像、FLAIR 像可見延髓病灶略高信號(3a、3b),面積較前減小;軸位增強未見病灶強化(3c)。

