顯微外科和腹腔鏡手術治療精索靜脈曲線療效及安全性meta分析
牟 倩 王思達 楊 竣 李明超 王 濤 王少剛 劉繼紅 藍儒竹
1.華中科技大學同濟醫學院附屬同濟醫院泌尿外科(武漢 430030);2.華中科技大學同濟醫學院附屬同濟醫院泌尿外科研究所
精索靜脈曲張(varicocele,VC)在正常男性人群中的患病率為10%~15%,約有2%~14%的精索靜脈曲張患者伴有陰囊疼痛或不適感[1],經保守治療改善不明顯建議行手術治療[2],目前外科臨床上治療VC有多種方式,但各有利弊[3]。手術方式分為開放術式和微創術式,其中微創術式包括介入栓塞、經腹腔鏡及顯微外科手術甚至機器人手術[4]。國內多采用腹膜后集束結扎精索血管即Palomo術式(開放或腹腔鏡手術),顯微精索靜脈結扎術(microscopic varicocelectomy,MV)以能更徹底結扎曲張靜脈并保留睪丸動脈和淋巴管,具有手術創傷小、并發癥少、術后恢復快等優點,近年來越來越受到重視[5]。有學者做關于顯微鏡與腹腔鏡治療精索靜脈曲張療效與安全性分析[6,7],但未提及術后陰囊疼痛緩解療效;也有學者做關于精索靜脈曲張所致陰囊疼痛經手術治療緩解的影響因素分析[1],但納入研究大多為回顧性隊列研究,且異質性太大。本研究旨在對經顯微鏡與腹腔鏡治療精索靜脈曲張術后陰囊疼痛緩解的療效與安全性進行系統評價,對公開發表相關文獻進行meta分析,比較兩種手術方法的療效,以期為臨床應用提供最佳證據。
材料和方法
1、檢索策略
以 “microsurgical varicocelectomy”,“laparoscopic varicocelectomy”, “painful varicocele”, “varicocelectomy”,“scrotal pain”, “testicular pain”,“顯微鏡下精索靜脈結扎術”、“腹腔鏡下精索靜脈結扎術”、“精索靜脈結扎術”、“陰囊疼痛”、“睪丸疼痛”,以自由詞和主題詞自由組合在 PubMed、The Cochrane Library、Embase、Web of science、維普數據庫 (VIP)、中國知網(CNKI)、萬方數據庫(Wanfang Data)數據庫進行檢索(建庫至2018年11月),對檢索得到的文獻通過進一步查閱其參考文獻擴大檢索范圍,盡可能地查詢出全部相關文獻。
2、文獻納入標準
(1)患有左側或雙側精索靜脈曲張,具有手術指征的患者;(2)顯微鏡下精索靜脈結扎術和腹腔鏡下精索靜脈結扎術;(3)有術后陰囊疼痛緩解例數、手術時間、住院恢復時間、術后陰囊水腫例數、精索靜脈曲張復發例數。
3、文獻排除標準(符合一項則排除)
(1)綜述、病例報道、動物實驗、非臨床研究;(2)無陰囊疼痛緩解例數的研究,隨訪時間短于3個月的研究;(3)僅為單純開放手術、單純腹腔鏡手術和單純顯微鏡手術的研究,重復發表的研究。
4、數據提取
兩名分析者獨立進行數據統計,意見不一致時通過討論和向專家咨詢解決。對缺乏的資料通過與作者聯系予以補充。
5、文獻質量評價
納入的隨機對照研究按Jadad量表[8]質量評分標準進行質量評價,0~2分為低質量研究,3~5分為高質量研究。納入的非隨機對照研究采用紐卡斯爾-渥太華量表[9](the Newcastle-OttawaScale,NOS)進行質量評價,0~5顆星為低質量研究,6~9顆星為高質量研究。
6、統計學分析
采用Cochrane協作網提供的Revman5.3統計學軟件進行統計學分析。二分類變量采用風險比(risk ratio,RR)其 95% 的可信區間(confidence interval,CI)表示。 針對連續型變量,若納入結局指標采用相同的測量方法或單位完全相同,則選擇加權均數差進行分析(weighted mean difference,WMD),若納入結局指標采用不同的測量方法或單位,則選用標準化數差 (standardized mean difference,SMD)進行分析。各研究的異質性定性分析采用 RR 的 Cochrane Q 檢驗(χ2),若(P≥0.1,I2<50%)表示研究間無統計學異質性,適合采用固定效應模型分析;相反,若(P<0.1,I2>50%)表示研究間存在異質性,需要進一步分析并依據具體情況進行校正,可采用逐一剔除文獻法對所納入研究進行敏感性分析。對文獻中發表偏倚的評估,因本研究納入研究文獻數量少于10篇,故未做漏斗圖用來評價發表偏倚[10]。meta分析的結果通過森林圖中相關圖形以及P值等來判斷合并后的效應量是否具有統計學差異。
結 果
1、文獻檢索結果與質量評價
檢索策略以PubMed為例:#1:microsurgical varicocelectomy;#2:laparoscopic varicocelectomy;#3:varicocelectomy;#4:painful varicocele;#5:scrotal pain;#6:testicular pain;#7:#1 AND#2;#8:#4 OR#5 OR#6;#9:#3 OR#7;#10:#8 AND#9。根據納入和排除標準,最終納入7個研究[11-17],包含753例患者資料,經顯微鏡治療352例,經腹腔鏡治療401例。文獻篩選具體流程圖見圖1。納入的3篇隨機對照研究具體評分見表1;納入的5篇非隨機對照研究具體評分見表2。納入研究的基本特征見表3。
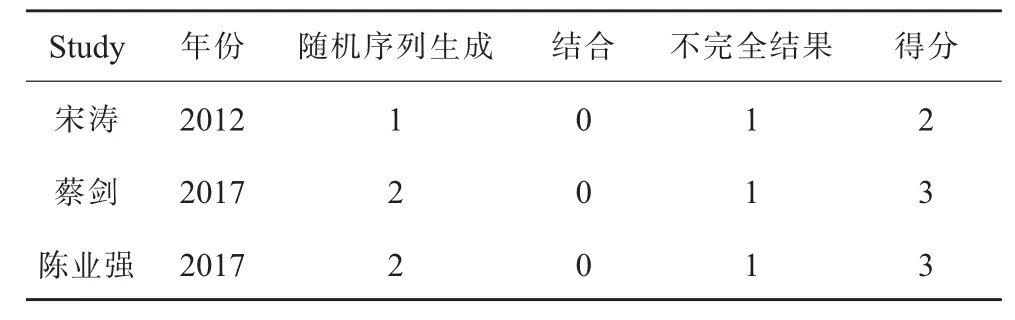
表1 納入隨機對照研究的質量評價表
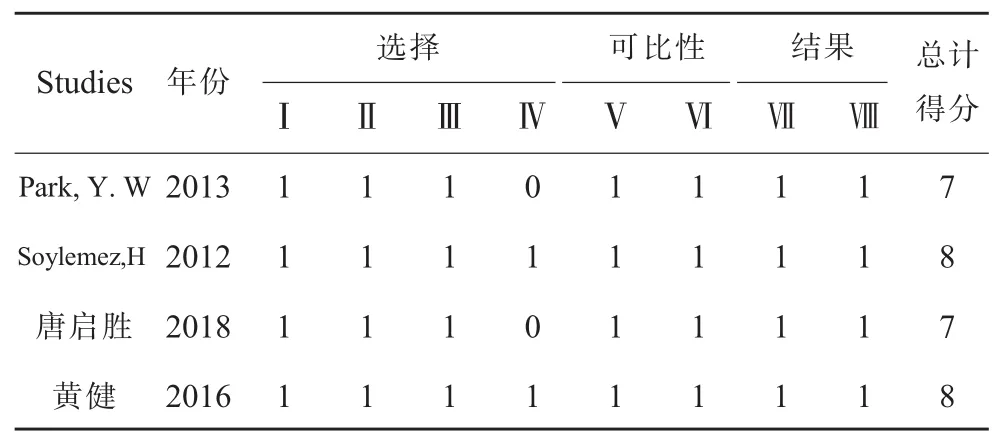
表2 納入非隨機對照研究的質量評價表
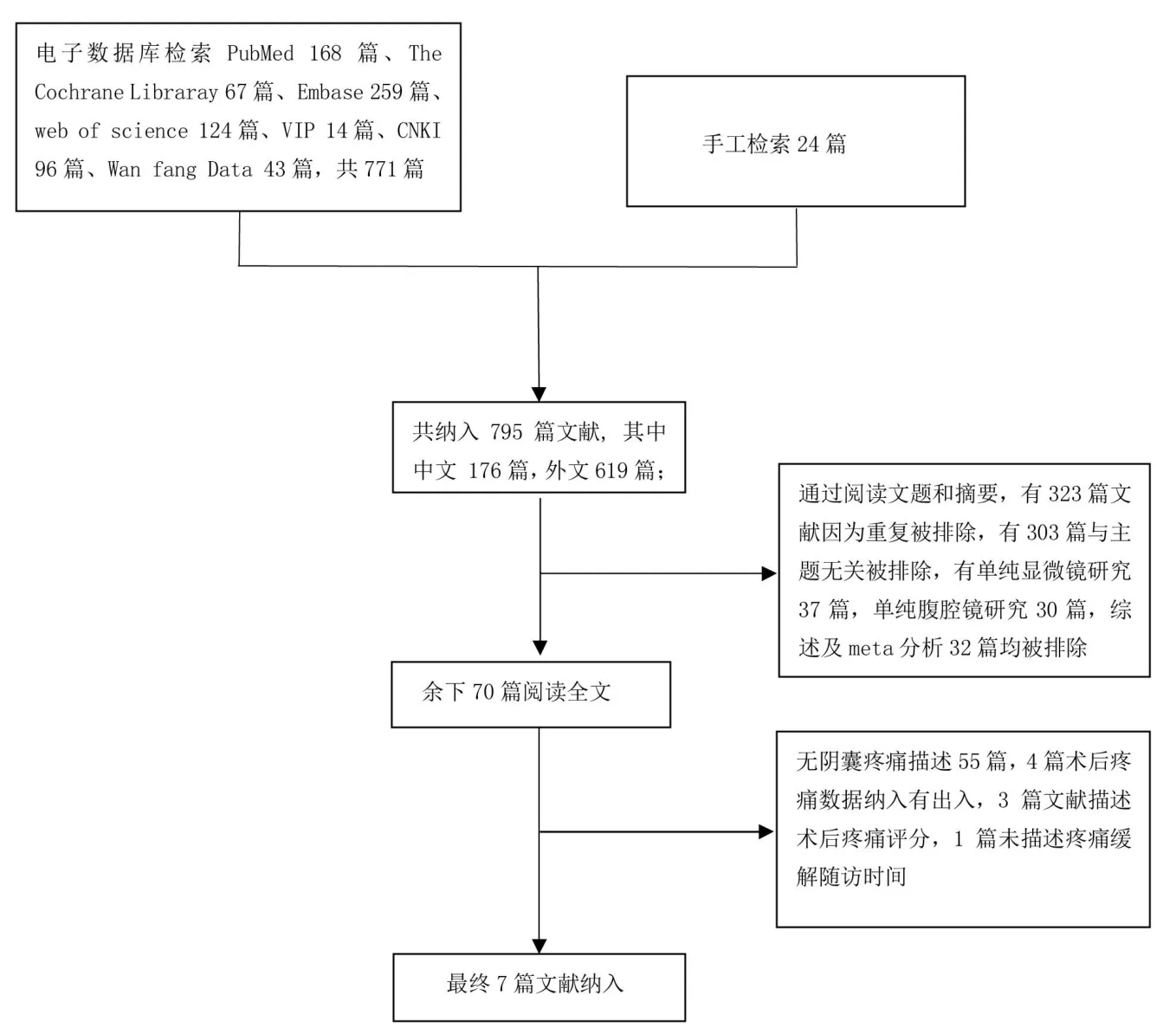
圖1 文獻篩選及納入流程圖
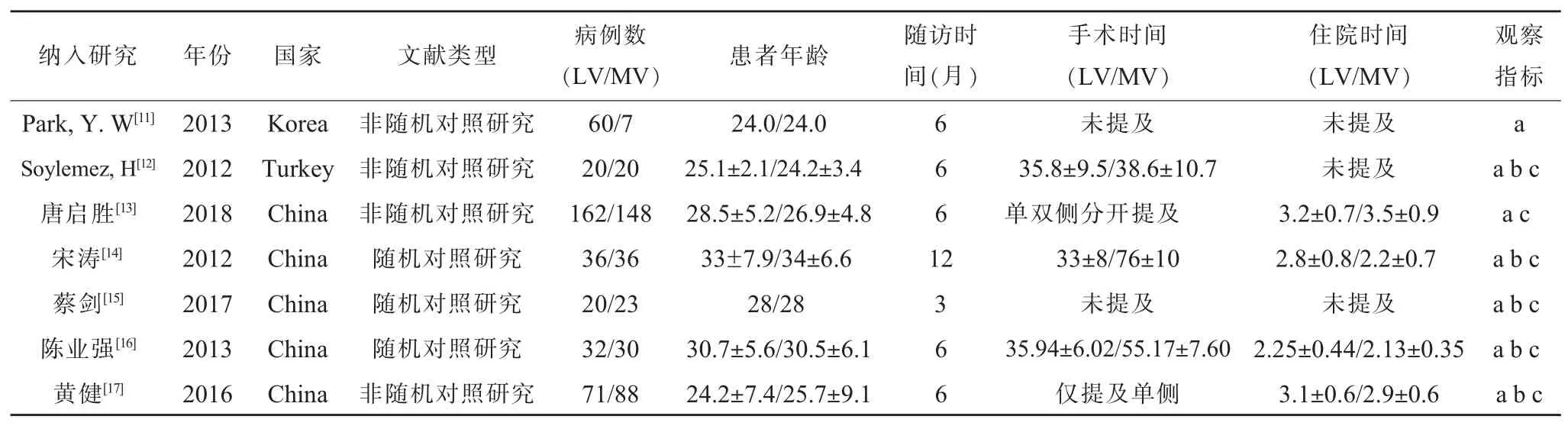
表3 納入研究基本特征
2、經顯微鏡與腹腔鏡下精索靜脈結扎術術后陰囊疼痛緩解結果的meta分析
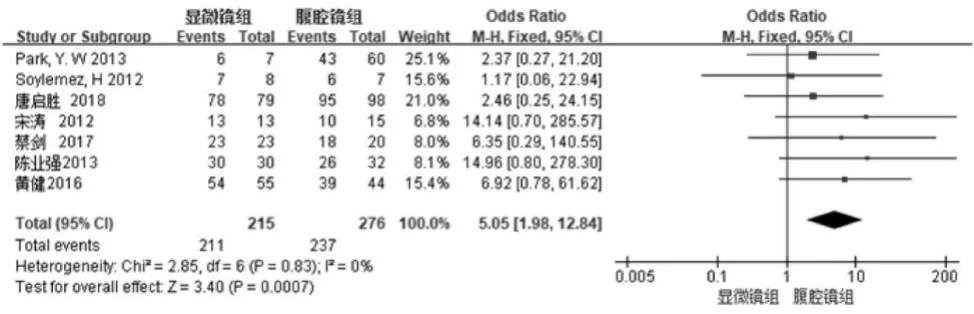
圖2
7項研究[11-17]比較了術后陰囊疼痛的緩解例數。Meta分析結果:7個研究異質性檢驗Chi2=2.85,P=0.83,I2=0%,故采用固定效應模型。合并效應量OR值=5.05,合并效應量 OR 的 95%CI= (1.98,12.84),Z 值 =3.40,P=0.0007,說明顯微鏡與腹腔鏡下精索靜脈結扎術術后陰囊疼痛緩解有明顯統計學意義,見圖2。
3、經顯微鏡與腹腔鏡下精索靜脈結扎術手術時間的meta分析
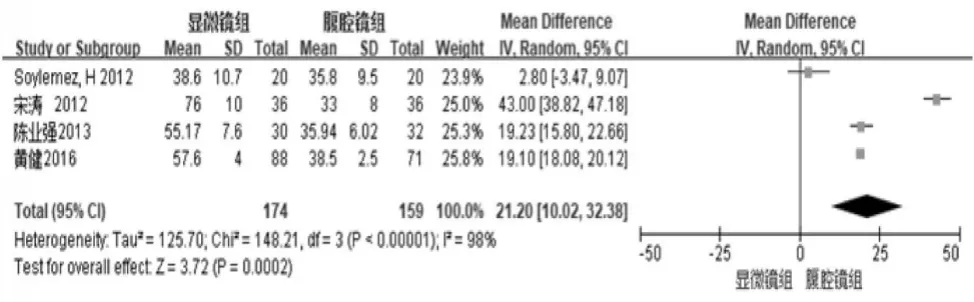
圖3
4個研究[12,14,16,17]比較了兩種手術方式的手術時間。Meta分析結果:異質性檢驗 (test for heterogeneity)Chi2=148.21,P<0.00001,I2=98%,納入的4個研究異質性檢驗 Chi2=148.21,P<0.00001,I2=98%,異質性較大,故而采用隨機效應模型對數據進行分析,合并后結果為:WMD=21.20,95%CI(10.02,32.38),Z 值 =3.72,P=0.0002。說明顯微鏡與腹腔鏡兩種不同術式的手術耗時差異具有統計學意義,見圖3。
敏感性分析:采用逐一剔除文獻法進行敏感性分析,敏感性分析前后整體結果無明顯變化,提示以上合并結果穩定性較高,較為可靠。
4、經顯微鏡與腹腔鏡下精索靜脈結扎術住院恢復時間的meta分析
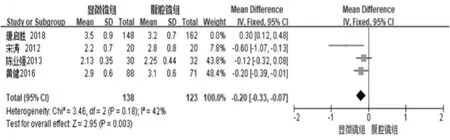
圖4
4個研究[13,14,16,17]比較了兩種手術方式的住院恢復時間。Meta分析結果:異質性檢驗(test for heterogeneity)Chi2=22.51,P<0.0001,I2=87%。納入的4個研究具有顯著異質性,采用逐一剔除文獻法進行敏感性分析,經剔除研究唐啟勝[13]后,I2由87%變為42%,故而采用固定效應模型對剩余3篇文獻進行合并。合并效應量WMD=-0.20,95%CI(-0.33,-0.07), Z 值 =2.95,P=0.003,說明兩種手術方式的術后住院恢復時間有統計學意義,見圖4。
5、經顯微鏡與腹腔鏡下精索靜脈結扎術術后陰囊水腫的meta分析
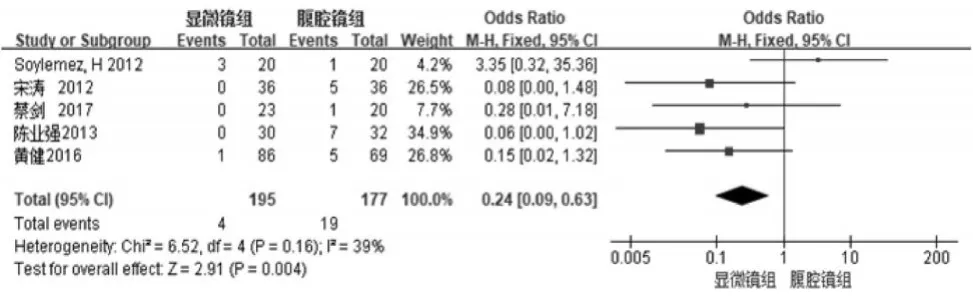
圖5
5個研究[12,14-17]比較了兩種手術方式的住院恢復時間。Meta分析結果:納入的7個研究異質性不顯著(異質性檢驗Chi2=6.52,P=0.16,I2=39%),合并效應量OR采用固定效應模型。OR 值 =0.24,95%CI=(0.09,0.63),Z值=2.91,P=0.004,說明顯微鏡與腹腔鏡兩種不同術式的術后陰囊水腫具有統計學意義,見圖5。
6、經顯微鏡與腹腔鏡下精索靜脈結扎術術后精索靜脈曲張復發的meta分析
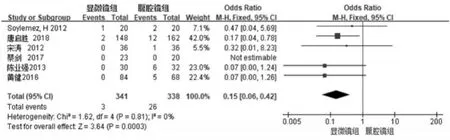
圖6
7個研究[11-17]比較了兩種手術方式術后精索靜脈曲張復發情況。Meta分析結果:納入的7個研究具有同質性,(異質性檢驗 Chi2=1.62,P=0.81,I2=0%), 故采用固定效應模型。OR 值 =0.15, 95%CI= (0.06,0.42),Z 值=3.64,P=0.0003,說明顯微鏡與腹腔鏡兩種不同術式的術后精索靜脈曲張復發有統計學意義,見圖6。
討 論
目前普遍認為精索靜脈曲張在無明確致痛病因時,應建議患者先行保守治療,如:陰囊托舉,止痛藥或休息等[18-20]。在很多研究中,患者經保守治療后疼痛都得到了緩解[21,22],表明保守治療的一定地位。精索靜脈曲張的陰囊疼痛絕非單一的手術治療所能緩解,很多文獻表明更好病人的選擇,把握良好的手術指征,是至關重要的[21]。
關于精索靜脈曲張的疼痛緩解因素,有學者認為更多的結扎靜脈、術前更大的疼痛評分以及疼痛的持續時間可能影響陰囊疼痛的緩解[22],有學者認為只有術前的疼痛持續時間是陰囊疼痛的緩解因素[18,23],也有學者做了薈萃分析認為顯微外科手術較腹腔鏡手術,經腹股溝入路較經高位、經腹股溝下入路結扎,可能是目前精索靜脈曲張所致陰囊疼痛經手術治療緩解更為有效的影響因素[1],但納入研究大多為回顧性研究,關于手術方式的森林圖中納入實驗組和對照組數據也有差異,且異質性太大,并不能準確說明問題,如在soylemez2012文獻中只納入了單純疼痛為主訴的病人,而在lv2016文獻中納入了全部病人。另外,也有學者對術后早期的疼痛評分以及恢復活動時間的研究,結果表明腹腔鏡比顯微鏡更有優勢[12]。
薈萃分析能夠利用定量的方式將多個單中心研究數據進行合并,從而提高結論的可靠性,最終取得解決問題的最佳證據[24]。我們研究表明MV治療精索靜脈曲張對術后陰囊疼痛的緩解比LV更佳;MV手術時間比LV長;MV術后住院恢復時間比LV時間短;MV術后陰囊水腫、精索靜脈曲張復發比LV明顯減少。顯微外科手術較腹腔鏡手術對精索靜脈曲張術后陰囊疼痛緩解更為有效、安全性更高,這在一定程度上驗證了目前的學術觀點,雖然疼痛緩解影響因素眾多,但這也給了我們一點小的提示,對醫患溝通及治療方式的選擇有一定指導意義。
文獻異質性是影響研究結果的重要因素,對于手術時間上異質性較大,各組間P值差異較大,綜合分析不同研究施術者不同,研究間隔時間較長,術式改進和不同術者之間的經驗、技術水平成熟度之間的差異可能影響手術時間。由于本系統評價納入研究數量較少,其論證強度受到限制,有必要進行更遠期的療效觀察、更多大樣本和高質量的隨機對照研究。

