“連生生”生精片治療男性不育癥多中心臨床研究
劉德風 毛加明 張祥生 鄧春華 戴玉田 麥選誠 平 萍 高 勇 張 哲 趙連明 * 姜 輝 *
1.北京大學第三醫院泌尿外科(北京 100191);2.北京大學第三醫院生殖中心;3.北京大學第三醫院男科;4.北京大學第三醫院人類精子庫;5.河南省人民醫院泌尿男科;6.中山大學附屬第一醫院泌尿外科;7.南京鼓樓醫院男科;8.云南省第一人民醫院生殖遺傳科;9.上海交通大學醫學院附屬仁濟醫院生殖中心;10.中山大學附屬第一醫院男科
近年來人們逐漸認識到不孕不育是一個重大公共健康問題,流行病學調查顯示全球約有10%~15%的育齡期夫婦受到不孕不育的困擾,其中男性因素占不孕不育原因的一半左右。在臨床上少弱精子癥是導致男性不育的主要原因之一,其發病原因十分復雜,目前雖然針對治療少弱精子癥的藥物研究取得了一定進展,但仍有部分藥物的療效不盡人意。
本研究采用多中心、開放性、劑量固定、前后自身對照的研究方式,對少弱精子癥患者給予生精片治療12周,分別于第4周、8周、12周時復查精液質量,期間對受試者用藥的有效性和安全性進行綜合分析,現報告如下了。
資料與方法
一、一般資料
于2017~2018年在參與研究的各中心根據入選標準、排除標準納入少、弱精子癥患者189例,采用多中心、開放性、劑量固定、前后自身對照研究的實驗設計。給予生精片治療12周,分別于第4周、8周、12周時復查精液質量。
二、入選標準
1.年齡22~50歲,已婚。夫妻同居1年以上,性生活正常,未采取任何避孕措施未育;
2.參照 《歐洲泌尿外科學會男性不育癥診療指南(2013版)》及WHO第五版《人類精液檢驗與處理實驗室手冊》臨床診斷為輕中度少精子癥和(或)輕中度弱精子癥,精子濃度<15×106/mL,前向運動精子<32%,且精子總活力<40%;
3.簽署知情同意書。
三、排除標準
1.配偶患有不孕癥患者;
2.逆行射精或不射精;
3.服用抗癲癇藥、抗腫瘤等有礙生精及精子活力的藥物者;
4.先天睪丸發育不良、睪丸萎縮、精路梗阻、精索靜脈曲張Ⅱ度(包括Ⅱ度)以上者;
5.合并有心、肝、腎和造血系統等嚴重原發性疾病者,精神病患者;嚴重疾病患者;
6.正參加或1個月內參加過其他臨床試驗的患者。
四、用藥方案
清洗期:4周;治療期:12周,口服連生生生精片(貴州聯盛藥業有限公司生產,0.47g/片),一次4片,一天3次。[1]
五、觀察指標
精液量、精子濃度、活力和畸形率等精液參數及不良反應。
六、統計方法
采用SPSS20.0統計分析軟件進行分析,所有的統計檢驗均采用雙側檢驗,P≤0.05被認為差異具有統計學意義。在比較治療前后各參數之間的療效差異時,計量資料若符合正態分布采用配對t檢測,若不符合正態分布采用非參數檢驗,等級資料采用Wilcoxon秩和檢驗。
結 果
一、基本情況
本研究共納入190例患者。研究中有1例患者因依從性差、不符合入排標準等原因未完成觀察,最終完成研究的共189例,其中弱精子癥144例,少精子癥88例。 平均年齡為(31.91±4.67)歲,平均身高為(172.39±5.13)cm,平均體質量為(69.13±6.87)kg。
二、治療前后精液參數比較
受試者治療前的精液量為(3.21±1.81)mL,治療后4、8 和 12 周的精液量分別為 (3.18±1.44)mL、(3.24±1.34)mL、(3.21±1.39)mL, 治療前后精液量無明顯變化,差異無統計學意義(P>0.05)。
治療前精子濃度為(25.52±28.71)×106/mL,治療后 4、8 和 12 周精子濃度分別為(31.74±33.63)、(31.86±31.69)、(39.37±42.02)×106/mL,4、8 和 12 周與治療前相比均有所增加,差異具有統計學意義(P<0.05),且第12周比第4周有明顯增加,差異均具有統計學意義(P<0.05)。
受試者治療前前向運動精子比例為 (21.49±13.33)%,治療后 4、8 和 12 周分別為(26.94±15.21)%、(28.33±16.32)%、(33.69±17.72)%,4、8 和 12 周與治療前相比均有所增加,差異均具有統計學意義(P<0.01),且第12周比第4周和第8周均有明顯增加,差異均具有統計學意義(P<0.01)。
治療前精子形態正常比例為(6.23±4.37)%(n=80),治療后 4、8 和 12 周分別為 (6.39±5.31)%、(6.70±5.58)%、(6.93±4.73)%, 第 12 周與治療前相比有改善,差異具有統計學意義(P<0.01,見表1)
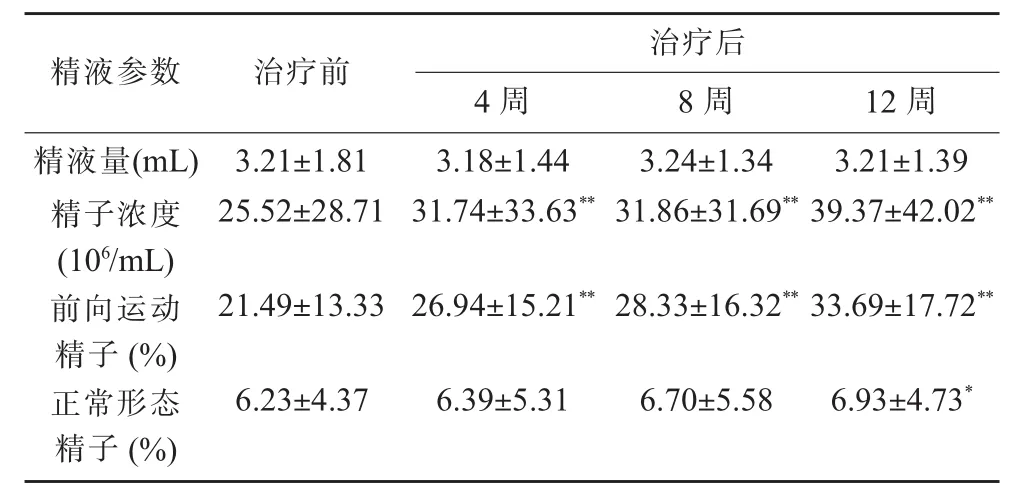
表1 189例子少、弱精子癥患者治療前后精液參數變化
三、治療前后少精子癥患者精液參數變化
受試者中共納入少精子癥患者95例,治療前的精液量為(3.06±1.52)mL,治療后 4、8 和 12 周的精液量分別為 (3.14±1.46)mL、(3.37±1.42)mL、(3.34±1.51)mL,治療前后精液量無明顯變化,差異無統計學意義(P>0.05)。治療前精子密度為(7.76±4.35)×106/mL,治療后 4、8 和 12周精子密度分別為(16.49±18.03)×106/mL、(23.21±29.59)×106/mL 和 (26.37±39.64)×106/mL,4、8 和 12 周與治療前相比均有所增加,差異具有統計學意義(P<0.01)。受試者治療前前向運動精子比例為(24.23±14.13)%,治療后 4、8 和 12 周 分 別 為 (26.21±15.58)% 、(26.19±17.24)%和 (30.67±17.45)%,12 周與治療前相比有所增加,差異具有統計學意義,(P<0.01,見表2)
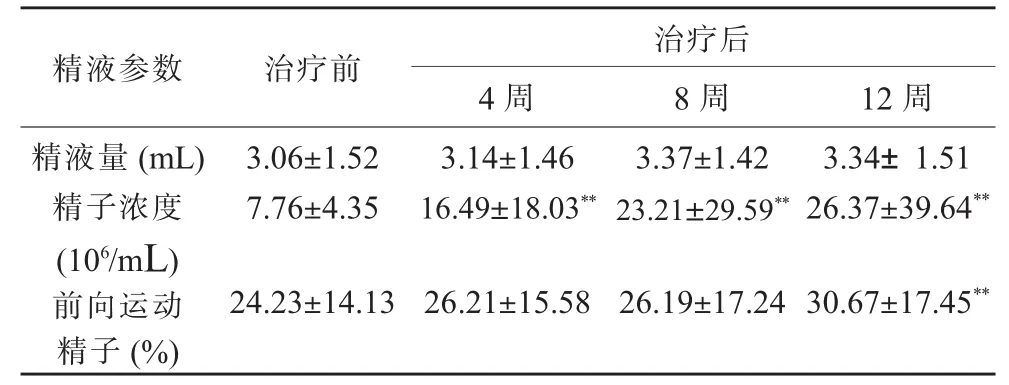
表2 95例少精子癥患者治療前后精液參數變化
四、治療前后弱精子癥患者精液參數變化
受試者中納入弱精子癥患者152例,治療前的精液量為(3.15±1.51)mL,治療后 4、8 和 12 周的精液量分別為 (3.17±1.46)mL、(3.22±1.32)mL、(3.27±1.40)mL,治療前后精液量無明顯變化,差異無統計學意義(P>0.05)。治療前精子密度為(27.42±29.87)×106/mL,治療后 4、8和 12 周精子密度分別為 (30.90±30.87)、(30.92±30.19)、(38.10±42.21)×106/mL,12 周與治療前相比有所增加,差異具有統計學意義(P<0.01)。受試者治療前前向運動精子比例為(16.84±8.21)%,治療后 4、8和 12周分別為 (24.36±13.84)%、(25.54±15.08)%、(31.09±17.09)%,4、8、12周與治療前相比有所增加,差異具有統計學意義,差異均具有統計學意義(P<0.01,見表3)
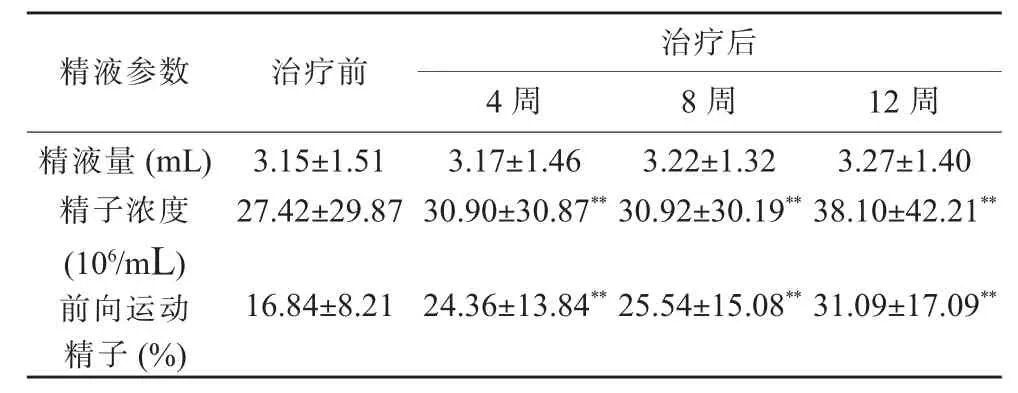
表3 152例弱精子癥患者治療前后精液參數變化
五、安全性分析
189例患者服用生精片3個月,均未見任何不良事件發生。
討 論
少弱精子癥是導致男性不育的主要原因之一,但造成精子異常的原因很多,如生殖系統感染性疾病、免疫方面疾病、內分泌系統疾病等相關疾病,都會影響精子前向運動能力,但由于其發病率高,發病原因復雜多樣,因此大多數患者無法找到明確的病因,治療上也缺乏特效的辦法。
許多研究發現生精片對于改善精子質量有顯著效果,無論是單獨使用,還是聯合其他藥物使用,均可以顯著提高弱精子癥患者的精子活力[1-3]。也有研究發現生精片對于少精子癥患者提高精子濃度也有明顯效果,認為可以促進生精能力,改善精子質量[4]。本研究同時納入了少、弱精子癥患者,發現患者經過生精片治療后,精子濃度、精子活力均又明顯改善,而且隨著治療時間的延長,效果更佳。這一結果也與孫振高等的研究一致,認為生精片通過多層次、多環節、多途徑改善少弱精子癥患者的精液參數,具有良好的臨床療效[5]。
有研究發現,生精片可以有效改善精液不液化[6,7],臨床上精液不液化與前列腺關系密切,可能與前列腺的功能失調有關,研究認為生精片具有清利濕熱、活血化瘀作用,還具有調節微量元素平衡,增加前列腺局部鋅含量以及抗輻射、耐缺氧、降血脂、增強免疫等方面的作用,通過這些機制多途徑改善精液不液化。
除此之外,本研究證實,生精片可以有效改善精子形態。既往很多研究也發現類似結論,而且對精子DFI也有明顯改善,并且對輔助生育的結局也有改善[8]。給予不育癥患者應用生精片治療,可有效將患者精子DFI改善,對IVF結局具有促進作用,提高臨床優胚率及妊娠率。
生精片主要成分由鹿茸、枸杞子、人參、冬蟲夏草、菟絲子、沙苑子、淫草藿、黃精、何首烏、桑葚、補骨脂、骨碎補、仙茅、金櫻子、覆盆子、杜仲、大血藤、馬鞭草、銀杏葉組成,具有補精益腎,滋陰壯陽之效,推測其改善精子質量可能通過以下方面改善精子質量:(1)調節生殖內分泌軸。生精片中淫羊藿、人參、冬蟲夏草、菟絲子、枸杞子、仙茅等多種成分均具有明顯調節生殖內分泌軸的作用[9-10],研究發現生精片可以顯著提高T的水平,改善了精子生成的局部微環境。(2)調節附屬性腺功能。生精片中,枸杞子、菟絲子、黃精、桑葚子、補骨脂等多種成分均能有效地改善附屬性腺的分泌功能[11]。同樣也有研究證實,服用生精片后,可以明顯改善少弱精子癥患者精漿α-葡糖苷酶、鋅、果糖的水平,降低彈性蛋白酶水平,因此認為生精片可以有效改善男性不育患者的附屬性腺的分泌功能[5]。(3)抵抗氧化應激、提高免疫力。生殖道炎癥等會造成氧化應激的發生,使精液中產生大量活性氧成分,活性氧可降低精子活力及精子的頂體反應能力,使生精細胞凋亡加速,降低精子密度,精子質量受到影響。生精片中的枸杞子、黃精具有抑制生殖細胞凋亡,抗氧化和清除氧自由基作用,另外生精片中的其余藥物成分亦都有不同程度的增強免疫力、抗炎、清除自由基等作用[12]。
綜上所述,生精片通過多層次、多環節、多途徑改善不育患者精液質量。本研究結果表明,生精片是一種可提高少弱精子癥患者精液質量的安全有效藥物。

