Ⅰ期腎穿刺造瘺后Ⅱ期經皮腎鏡碎石術聯合輸尿管軟鏡碎石術治療復雜性腎結石療效觀察
朱 峰,陳帥奇,侯國棟,范毛川,張新君,張會清
(新鄉醫學院第一附屬醫院泌尿外科,河南 衛輝 453100)
復雜性腎結石通常是指結石直徑≥2.5 cm的腎結石,包括多發性腎結石、鑄型或鹿角狀結石、孤立腎結石、馬蹄腎結石、海綿腎結石等[1-3]。經皮腎鏡碎石(percutaneous nephrolithotomy,PCNL)一直是治療復雜性腎結石的首選治療方案,在臨床治療過程中,單通道有時無法清除所有結石,往往需要多個通道操作以提高結石清除率,但多通道的PCNL會引起術中、術后諸多并發癥,比如腎實質損傷、出血、殘石等[4]。如何更加有效地治療復雜性腎結石、提高結石清除率、減少并發癥、最大限度保護腎功能是臨床醫生研究的重點。本研究回顧性分析Ⅰ期行腎穿刺微造瘺、Ⅱ期PCNL聯合輸尿管軟鏡碎石(flexible ureteroscopic lithotripsy,FURL)治療復雜性腎結石患者的臨床資料,并與同期行標準通道PCNL治療患者的臨床資料進行對比,探討Ⅰ期行腎穿刺微造瘺、Ⅱ期PCNL聯合FURL治療復雜性腎結石的療效及安全性,現報道如下。
1 資料與方法
1.1 一般資料選擇2016年10月至2018年7月新鄉醫學院第一附屬醫院收治的復雜性腎結石患者57例為研究對象。其中行Ⅰ期腎穿刺微造瘺、Ⅱ期雙鏡聯合碎石治療26例(觀察組),行標準通道PCNL治療31例(對照組)。觀察組:男17例,女9例,年齡29~61(43.6±9.7)歲;結石直徑2.9~6.1(4.3±1.7)cm,結石CT值459~1 253(927±323)Hu;左側11例,右側15例;合并腎積水9例,嚴重泌尿系感染4例。對照組:男20例,女11例,年齡為27~53(41.6±9.7)歲;結石直徑2.7~5.9(3.9±1.8)cm,結石CT值 573~1 197(871±265)Hu;左側14例,右側17例;合并腎積水13例,泌尿系感染7例。所有患者行泌尿系超聲、腹部平片、CT泌尿系成像等影像學檢查診斷為復雜性腎結石,術前均完善血常規、凝血六項、肝腎功能、肺功能、心臟功能等實驗室檢查,排除嚴重臟器疾病及不能手術患者;2組患者性別、年齡、結石直徑、結石CT值、結石部位及并發癥比較差異無統計學意義,具有可比性(P>0.05)。
1.2 方法
1.2.1 儀器設備韓國庫利艾特公司經皮腎穿刺套件(F6-20),德國Storz公司FLEX-XC電子輸尿管軟鏡、二件套疊式腎穿刺套件擴張裝置,德國Wolf公司經皮腎鏡、F8/9.8輸尿管硬鏡和取石鉗,美國科醫人雙子星鈥激光碎石系統,美國Cyberwand 超聲清石系統,美國萊凱公司0.038英寸斑馬導絲,美國Boston Scientific 公司超滑導絲、套石籃、F(11-13,12-14)輸尿管擴張鞘,德國Storz公司攝像監視系統,江蘇德朗液壓灌注泵,深圳邁瑞DP-20手提式全數字超聲。
1.2.2 手術方法所有患者術前行尿常規、尿路細菌學培養,如有異常給予敏感抗生素治療,且復查細菌學培養呈陰性,觀察組患者術前均留置支架管 5~7 d。觀察組患者給予20 g·L-1利多卡因局部浸潤麻醉后,21例患者在B超引導下穿刺11肋間、12肋下腋后線至肩胛中線之間的區域,5例因B超引導穿刺位置不佳遂輔助X線下造影穿刺,分別以18G穿刺針穿刺中后組腎盞或積水明顯腎盞(腎臟上盞穿刺11例,下盞14例,中盞1例),置入0.038英寸斑馬導絲并在其引導下使用Storz公司二件疊套式腎穿刺套件擴張放置F9硅膠管,引流尿液行細菌學培養和藥物敏感試驗,留置造瘺管5~7 d后行Ⅱ期PCNL聯合FURL治療,所有患者均采用全身麻醉,取過伸截石位,穿刺造瘺側呈60°抬高暴露(即“斜跨位或騎馬射箭位”),在保持患腎造瘺管通暢情況下順利進鏡至膀胱,拔出患側內預留輸尿管內支架管,放置超滑導絲,沿導絲置入輸尿管擴張鞘,人工低壓注水置入電子輸尿管鏡,觀察輸尿管上段即部分腎盂情況及腎造瘺管位置,沿原腎造瘺管放置斑馬導絲入患腎集合系統后拔出造瘺管(9例直視下可見,17例無法直視),在斑馬導絲引導下依次擴張經皮腎通道至F20并應用拉桿金屬擴張器置入F22金屬擴張鞘,Wolf經皮腎鏡順利進鏡至腎內觀察結石,用鈥激光或超聲碎石系統碎石,腎鏡無法到達腎盞結石位置者,較大的可應用輸尿管軟鏡抓籃進行移位后腎鏡碎石,較小殘留腎盞結石可直接輸尿管軟鏡鈥激光碎石后沖出,操作過程中始終從腎造瘺通道灌注泵持續低壓注水,反復檢查各盞無明顯殘余結石后留置腎造瘺管及輸尿管內支架管,結束手術。
對照組患者均給予全身麻醉,先采用截石位,常規消毒鋪巾,連接輸尿管進鏡后于患側輸尿管內置入斑馬導絲后,沿導絲順利置入F5-6輸尿管導管,留置尿管后妥善固定;患者改俯臥位,再次消毒手術部位,B超引導下穿刺11肋間、12肋下腋后線至肩胛中線之間的區域,分別以18G穿刺針穿刺中后組腎盞或積水明顯腎盞(其中單通道22例,雙通道9例;腎臟上盞穿刺17例,下盞穿刺10例,中盞穿刺4例),應用庫利艾特J型導絲置入后并在其引導下依次擴張經皮腎通道至F20并應用拉桿金屬擴張器置入F22金屬擴張鞘,Wolf經皮腎鏡順利進鏡至腎內觀察結石,用鈥激光或超聲彈道清石碎石系統碎石。
1.3 觀察指標2組患者手術時間、術中出血量、術后留置腎造瘺管時間、術后住院時間、拔除腎造瘺管后1~2 d并發癥發生情況(繼發性出血、發熱、疼痛、感染等);術中出血量=(術前紅細胞比容-術后紅細胞比容)/(術前紅細胞比容)×體質量(kg)×7%。術后1周行腹部平片檢查了解Ⅰ期結石清除率,術后隨訪3個月。

2 結果
2.1 2組患者完成手術情況觀察組患者均順利完成Ⅰ期腎穿刺微造瘺、Ⅱ期雙鏡聯合碎石手術;對照組患者30例手術順利完成,穿刺出血1例,術中出血1例,其中1例因出血嚴重給予留置造瘺,術后1月行二次PCNL手術。
2.2 2組患者手術一般情況比較結果見表1。觀察組患者手術時間、術中出血量、術后留置腎造瘺管時間均短于對照組,Ⅰ期結石清除率高于對照組,差異有統計學意義(P<0.05)。2組患者住院時間比較差異無統計學意義(P>0.05)。
表1 2組患者手術一般情況比較
Tab.1 Comparison of general operation conditions between the two groups
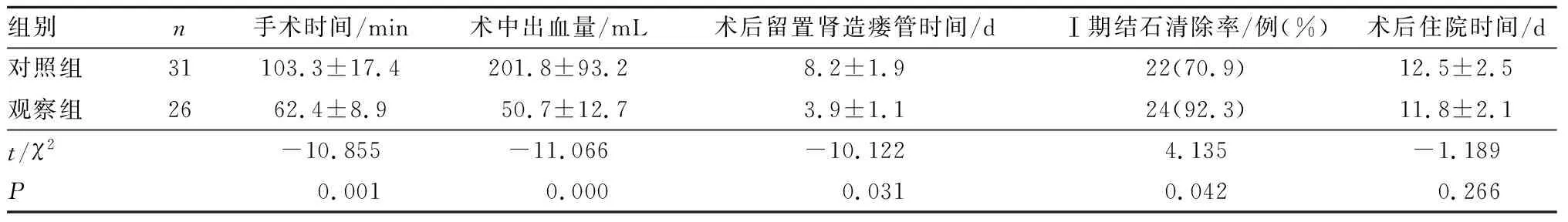
組別n 手術時間/min術中出血量/mL術后留置腎造瘺管時間/dⅠ期結石清除率/例(%) 術后住院時間/d對照組31103.3±17.4 201.8±93.2 8.2±1.922(70.9)12.5±2.5觀察組2662.4±8.9 50.7±12.7 3.9±1.124(92.3) 11.8±2.1t/χ2-10.855 -11.066-10.1224.135-1.189P 0.001 0.000 0.0310.0420.266
2.3 2組患者術后不良反應發生情況對照組患者術后發生出血2例,胸腔積液1例,發熱2例,術后并發癥發生率為16.1%(5/31);觀察組患者無并發癥發生(0.0%,0/26);觀察組患者術后并發癥發生率低于對照組,差異有統計學意義(χ2=4.258,P<0.05)。所有患者術后隨訪3個月,觀察組患者1例術后4周行體外沖擊波碎石(extracorporeal shock wave lithotripsy,ESWL) 1次,1例行二次FURL治療,術后3個月結石均順利排出;對照組患者術后二期行PCNL 2例,FURL 5例,行ESWL 2例,3個月結石清除率為93.5%(29/31),2組患者3月結石清除率比較差異無統計學意義(χ2=1.738,P>0.05)。
3 討論
尿石癥是泌尿外科最常見的疾病之一。隨著泌尿外科醫療設備和醫療技術的不斷發展進步,腔道微創手術已成為目前治療泌尿系結石的主要手段,尤其是經皮腎鏡結合經尿道輸尿管硬鏡、軟鏡幾乎可完成全尿路結石的手術治療[5]。目前,PCNL仍是治療腎結石的首選治療手段[6],但復雜性腎結石因結石在腎內的分布、大小、形態、結石成分、腎功能狀況等多種原因,導致治療方法的選擇或治療效果都有許多不足之處,其治療方案仍未達成共識[7]。大量研究表明,PCNL在術中失血、住院時間、結石清除率及腎功能遠期影響等方面相對于開放取石術、ESWL具有優越性[8-11],但PCNL也存在出血、感染等多種并發癥[12],單純的標準通道經PCNL治療復雜性腎結石存在結石清除率低、殘石率高等缺點[13]。HE等[14]研究發現,PCNL聯合ESWL可以在一定程度上提高結石清除率,但殘石率仍較高;因此,為了提高結石清除率,減少殘石,往往采用多通道PCNL,但多通道PCNL會增加術中、術后諸多并發癥[15]。近年來,雙鏡聯合手術正逐步應用于臨床,其中包括腹腔鏡聯合膀胱軟鏡[16-17]、機器人聯合腔鏡[18]、輸尿管軟鏡聯合經皮腎鏡等;隨著輸尿管軟鏡技術和設備的不斷進步發展,輸尿管軟鏡聯合腎鏡治療復雜性腎結石越來越受到廣大泌尿外科醫生的重視,已有大量文獻研究表明PCNL聯合FURL治療復雜性腎結石尤其是鹿角樣結石具有不可替代的優勢[19-21];但目前國內外對于雙鏡聯合治療復雜性腎結石的手術方案及手術時機仍沒有統一共識,國內大部分學者仍主張Ⅰ期行PCNL治療,Ⅱ期行FURL處理腎臟殘石,其原因主要是Ⅰ期FURL可有效避免Ⅱ期PCNL出血導致視野不清無法行軟鏡碎石取石的風險[22-24];也有學者主張I 期行PCNL聯合FURL治療復雜性腎結石[25],Ⅰ期PCNL聯合FURL往往要求臨床醫生具有較高的穿刺技巧和豐富的手術經驗,否則可能導致雙鏡聯合碎石手術失敗。
作者結合臨床工作實際,將Ⅰ期經皮腎穿刺造瘺在B超引導、局部麻醉下提前完成。國外研究表明,對于復雜性腎結石穿刺上盞、下盞均為安全且有較高結石清石率[26-27]。本研究中,觀察組穿刺選擇上盞和下盞通道分別為14例和10例,中盞2例,穿刺均順利無出血,II 期手術均順利完成,且觀察組患者手術時間、術中出血量、術后留置腎造瘺管時間短于對照組,I 期結石清除率高于對照組,原因可能為I 期B超引導下穿刺可選擇性強,可有效保證經皮腎穿刺造瘺的準確性,且復雜性腎結石往往合并腎積水,多為感染性結石,腎穿刺造瘺能明顯減少術中、術后感染風險,這與國內相關研究[28]結論一致;對照組患者術中出血2例,1例留置腎造瘺管,術后1月行二次PCNL治療,1例保守治療后痊愈。觀察組患者Ⅱ期穿刺擴張及術中、術后均無出血,部分患者可在軟鏡直視下穿刺,避免了穿刺的盲目性,尤其是避免穿刺過深風險,其次留置腎造瘺管 5~7 d,造瘺通道成熟,II 期治療有效避免了穿刺擴張出血風險,從而保證了雙鏡聯合手術中的視野清晰,提高了軟鏡操作的精確和有效性,降低了手術失敗及并發癥發生的風險,大大提高了結石清除率,這是本研究I 期術后結石清除率明顯高于經皮腎鏡碎石取石的主要原因之一。
總之,復雜性腎結石治療存在挑戰,PCNL仍是主要治療手段,而PCNL聯合FURL作為有效的輔助治療手段正受到越來越多的泌尿外科醫生的重視,本研究將Ⅰ期雙鏡聯合碎石取石術分兩步進行,不但保留了雙鏡聯合碎石取石的優勢,而且做到了穿刺的精準性,且有效降低了術中穿刺擴張、術后出血風險,提高了雙鏡聯合碎石取石的有效性,同時減少了術中感染及術后發熱的概率,可作為復雜性腎結石尤其是合并積水感染結石患者的可選擇治療手段,尤其是對于基層醫院及醫院技術設備尚不完備者更加有應用價值;但其與Ⅰ期雙鏡聯合碎石取石治療比較是否有明顯優勢,仍需進一步的臨床對照研究。

