小劑量米索前列醇溶液對胎膜早破產婦性激素水平的影響研究*
屈海娜,王 秀,趙 靜,屈海婷
西安市第四醫院(西安 710004)
胎膜早破指臨產前胎膜出現自然破裂,其中孕周≥37周為足月胎膜早破,發生率為10%,孕周<37周為未足月胎膜早破,發生率為2%~3.5%[1-2]。胎膜早破可因創傷、感染、宮頸內口松弛等原因引起,可增加剖宮產率,阻滯產程,不僅為產婦和產婦家屬帶來心理壓力,還增加了新生兒圍產期的發病率[3]。過去臨床治療胎膜早破時多使用催產素,但引產成功率較低,臨床效果不滿意[4]。米索前列醇是現階段常用的引產藥物,相對于催產素具有使用簡單、引產成功率高的優勢,但臨床應用中尚缺乏統一的用藥方式和用藥劑量[5]。另外考慮到足月胎膜早破發生率較高,本次研究將米索前列醇溶于溫開水中,制成混懸液,以口服的方式對足月胎膜早破產婦進行治療,臨床效果滿意,現報告如下。
資料與方法
1 一般資料 選取我院2016年1月至2017年1月收治的88例胎膜早破產婦納入研究對象,以隨機數表法分為觀察組與對照組,每組44例。其中初產婦36例;經產婦52例;年齡23~31歲,平均(27.20±3.51)歲;孕周38~39周,平均(38.50±0.44)周;宮頸評分1~5分,平均(3.26±1.34)分。本次研究經我院倫理委員會批準后實施。 納入標準:①符合《胎膜早破的診斷與處理指南(2015)》[6]胎膜早破相關診斷標準;②21~45歲;③宮頸評分≤6分;④產婦及家屬知曉本次研究目的方法,自愿參與并簽署知情同意書。排除標準:①已知對本次研究用藥過敏者;②認知障礙無法正常交流者;③嚴重心肝腎功能障礙或惡性腫瘤患者;④伴有發熱、子宮壓痛、不明原因陰道出血等癥狀;⑤存在引產或陰道分娩禁忌證者。兩組基礎資料年齡、孕周、初產婦例數、經產婦例數、宮頸評分對比差異無統計學意義(P>0.05),見表1。
2 治療方法
2.1 觀察組:口服小劑量米索前列醇溶液(生產批號:20100319),將200 μg米索前列醇研磨為粉末狀溶于200 ml溫開水中,調制成混懸液(1 μg/ml有效劑量的溶液),初始口服劑量為20 ml,觀察1 h無有效宮縮則繼續給藥20 ml,觀察1 h仍無有效宮縮則給藥30 ml(連續3次),間隔1 h無有效宮縮增加劑量10 ml,至口服藥物60 ml止(連續2次),觀察2 h,產婦仍無有效宮縮、出現有效宮縮停止用藥。
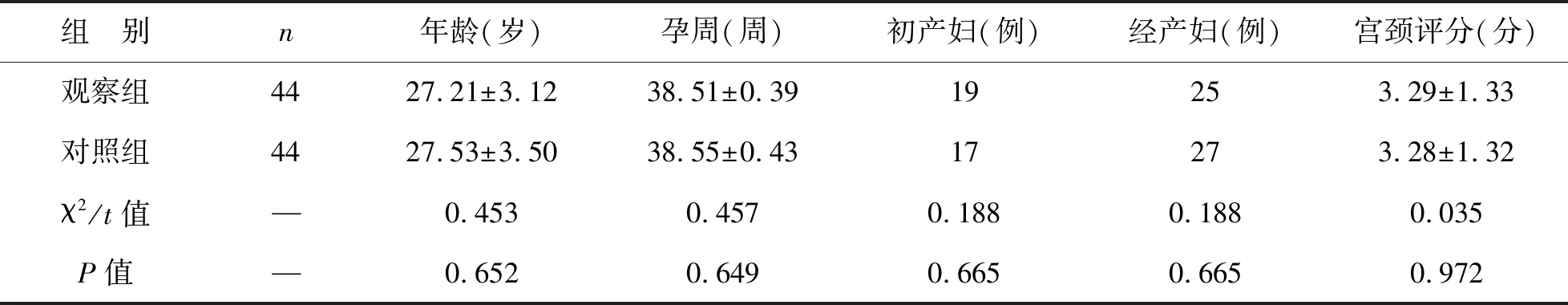
表1兩組產婦基礎資料對比
2.2 對照組:給予催產素(生產批號:20110622)靜脈滴注,催產素經5%葡萄糖溶液500 ml稀釋后滴注,初始滴速為8滴/min,如15 min內無宮縮則滴數加倍,30 min后仍無有效宮縮,逐漸增加滴數至40~60滴,宮縮每10 min3次為止,最快滴速≤60滴/min。
3 觀察指標 ①對比兩組產婦基礎資料,包括年齡、孕周、初產婦例數、經產婦例數、宮頸評分,其中宮頸評分參照《婦產科學》[7]對宮頸口擴張(0~3分)、宮頸管消退(0~3分)、先露高低(0~3分)、宮頸軟硬度(0~2分)、宮頸位置(0~2分)五項進行評估。②對比兩組引產情況及分娩方式,包括引產成功率、引產失敗率、陰道分娩率、剖宮產率,其中引產成功即產婦用第一次藥后24 h內臨產,引產失敗即產婦第一次用藥后24 h內未臨產。③對比兩組分娩情況,包括產后出血量、新生兒體重、新生兒Apgar評分、開始用藥至臨產時間、開始用藥至陰道分娩時間,其中新生兒Apgar評分參照新生兒Apgar評分表[8],無窒息:8~10分,輕度窒息:4~7分,重度窒息:0~3分。④對比兩組用藥前后性激素水平,分別在兩組產婦入院及用藥24 h后抽取清晨空腹靜脈血,經離心后送檢,卵泡生成激素(FSH)、黃體生成激素(LH)、雌二醇(E2)、孕酮(P)使用磁性分離酶聯免疫法檢測,試劑盒由北京愛康生物技術公司提供,檢測過程嚴格遵照操作說明書進行。⑤對比兩組產婦用藥后不良反應發生率,統計兩組產婦用藥期間不良反應發生情況。
結 果
1 兩組引產情況及分娩方式對比 觀察組引產成功率84.09%、陰道分娩率93.18%,顯著高于對照組63.64%、68.18%,兩組比較差異有統計學意義(P<0.05)。
2 兩組分娩情況對比 觀察組產后出血量、開始用藥至臨產時間、開始用藥至陰道分娩時間顯著少于對照組且新生兒Apgar評分顯著高于對照組,兩組比較差異有統計學意義(P<0.05);兩組新生兒體重對比差異無統計學意義(P>0.05)。見表2。
3 兩組用藥前后性激素水平對比 兩組用藥后FSH、LH、P水平與用藥前對比顯著降低,兩組用藥后E2水平與用藥前對比顯著提高,用藥前后比較差異有統計學意義(P<0.05);兩組用藥前后FSH、LH、E2、P水平組間對比差異無統計學意義(P>0.05)。見表3。

表2兩組分娩情況對比

表3兩組用藥前后性激素水平對比
注:與用藥前對比,*P<0.05
4 兩組產婦用藥后不良反應發生情況對比 觀察組出現惡心2.27%(1/44);對照組出現脈搏加快11.36%(5/44)、血壓升高4.55%(2/44)、陰道出血4.55%(2/44)。觀察組不良反應總發生率2.27%(1/44)顯著低于對照組20.45%(9/44),差異有統計學意義(連續性校正,χ2=5.528,P=0.019)。
討 論
胎膜早破是產婦圍產期常見的一種并發癥,會引起早產,增加圍生兒病死率[9-10]。有研究指出胎膜早破的發生與羊水過多、感染、頭盆傾斜、雙胎等有關[11]。現階段臨床治療多使用米索前列醇進行引產,但臨床應用中尚無統一的用藥劑量和用藥方式,本次研究將米索前列醇置入溫開水中,調制成混懸液,患者口服小劑量的米索前列醇溶液,并觀察足月胎膜早破產婦引產成功率、陰道分娩率、產后出血量、新生兒Apgar評分、FSH、LH、E2、P、用藥后不良反應各項指標,為足月胎膜早破的治療提供臨床依據。
本次研究結果顯示,觀察組引產成功率84.09%、陰道分娩率93.18%顯著高于對照組63.64%、68.18%,提示口服小劑量米索前列醇溶液可提高足月胎膜早破產婦引產成功率和陰道分娩率。米索前列醇為合成的前列腺E1類衍生物,能夠降解宮頸結締組織中的膠原纖維,軟化子宮頸,提高子宮興奮性,促使子宮收縮,達到引產的目的。本次研究中觀察組口服小劑量米索前列醇溶液,通過軟化子宮頸提高子宮興奮性,使子宮規律宮縮,促進產婦順利分娩,而對照組通過靜脈滴注催產素促進子宮平滑肌收縮,達到引產目的,但產婦需較長時間保持臥位,影響產婦活動、飲食,導致產婦耐受性較差,因此對照組足月胎膜早破產婦引產成功率和陰道分娩率低于觀察組。
觀察組產后出血量、開始用藥至臨產時間、開始用藥至陰道分娩時間顯著少于對照組且新生兒Apgar評分顯著高于對照組,提示口服小劑量米索前列醇溶液可提高足月胎膜早破產婦新生兒Apgar評分,減少產后出血,縮短臨產時間及陰道分娩時間。米索前列醇在產婦用藥30 min后就能夠達到血藥濃度峰值,表明口服后能夠迅速吸收,利于縮短臨產時間及陰道分娩時間,同時米索前列醇在軟化宮頸的同時還能促使子宮頸成熟,提高陰道分娩率,減少產后出血、避免新生兒Apgar評分過低。而產婦靜脈滴注催產素時用時較長,產婦易疲憊,可導致產力降低,影響產程,延長了臨產時間及陰道分娩時間,另外靜脈滴注催產素剖宮產的發生率較高,因此增加了產后出血,影響新生兒Apgar評分。兩組用藥后FSH、LH、P水平與用藥前對比顯著降低,兩組用藥后E2水平與用藥前對比顯著提高,表明足月胎膜早破產婦口服小劑量米索前列醇溶液可提高FSH、LH、P,降低E2,陳浩波等研究指出米索前列醇能夠直接作用于下腦丘和垂體,降低產婦FSH水平,與本次研究結果基本相符。
本次研究中兩組產婦用藥后10例產婦出現不良反應,觀察組僅有1例,為輕微反應,未經特殊處理,繼續治療后癥狀消失;對照組脈搏加快5例、血壓升高2例經短暫停藥后癥狀消失,2例陰道出血經對癥治療后好轉。觀察組不良反應總發生率2.27%顯著低于對照組20.45%,表明口服小劑量米索前列醇溶液藥物副作用較輕,具有較高的臨床應用價值。
綜上,足月胎膜早破產婦口服小劑量米索前列醇溶液可提高引產成功率和陰道分娩率,減少產后出血,縮短臨產時間及陰道分娩時間,降低FSH、LH、P,提高E2,且藥物副作用小。

