MRI結合DWI在直腸癌T期分期診斷中的臨床價值研究
侯朝華,王 艷,王恩力,李 偉
(天津醫科大學中新生態城醫院 影像科,天津300467)
直腸癌是臨床常見的消化道惡性腫瘤之一,近年來,隨著人們飲食習慣的改變,其發生率呈逐年上升的趨勢。手術治療仍是直腸癌的主要治療手段,但對于不同分期直腸癌患者的治療方案也不盡相同,T1期患者往往需要進行局部治療,而T2、T3期的患者則需要接受直腸系膜全切除術治療,T4期的患者在接受手術治療前需要進行輔助化療[1,2]。因此在直腸癌患者手術前需要進行準確的T分期診斷,以便更準確的治療。磁共振成像(MRI)軟組織分辨率,能夠清晰顯示直腸壁各層結構,顯示直腸癌病灶與黏膜層、肌層及漿膜層關系。擴散加權成像(DWI)通過對水分子運動情況進行成像,能夠顯示病灶內水分子彌散受限程度,從而反映病變的特征。MRI及DWI在前列腺、子宮、肝臟、胰腺等實質臟器病變的診斷和鑒別診斷中均具有較高的價值。本研究中主要是對MRI與DWI聯合應用于直腸癌患者T期診斷的臨床價值進行探討,旨在為臨床診斷提供參考,報告如下。
1 資料與方法
1.1 一般資料
選取2016年10月-2018年2月我院診斷為直腸癌患者58例為研究對象。納入標準:(1)均因血便、腹痛、排便困難等癥狀就診,初次就診,未經其他干預治療;(2)均在術前進行腸鏡檢查,并經病理檢查診斷為原發性直腸癌,臨床、實驗室及影像學檢查資料完整;(3)自愿參與本次研究,簽署知情同意書。排除標準:(1)伴有盆腔手術史者,有盆腔及盆壁炎癥者;(2)術前進行放化療治療者;(3)直腸癌復發者;(4)幽閉恐懼癥及有過敏史者;(5)各種原因不能配合研究者。58例患者中男32例,女26例,年齡45-72歲,平均年齡(59.09±7.91)歲。本研究符合《世界醫學協會赫爾辛基宣言》,并均簽署知情同意書。
1.2 MRI檢查方法
磁共振檢查設備選擇德國西門子Skyra3.0T超導磁共振掃描儀,檢查前進行清潔灌腸,適當充盈膀胱。行MRI掃描前的10-15分鐘以肌肉注射的方式給予20 mg山莨菪堿。患者取仰臥位,頭先進,采用8通道相控陣體線圈,以前正中線與恥骨聯合上2橫指處為定位中心。掃描序列包括橫斷位T1WI、T2WI及FS T2WI,冠狀位FS T2WI,矢狀位FS T2WI。DWI掃描采用EPI序列,橫斷位掃描,掃描范圍、層厚、間距同橫斷位掃描。b值選擇0和800 s/mm2,NEX=4,matrix=128×128。
掃描結束后,采用后處理工作站處理DWI圖像,采用b=0 s/mm2和b=800 s/mm2圖像重建獲得ADC圖,選擇病變實質部位為感興趣區,觀察其信號特征及ADC值。
1.3 診斷標準
由2名經驗豐富的影像診斷師對MRI圖像進行T期診斷,重點觀察病變與直腸黏膜層、肌層、周圍脂肪組織、腹膜返折及鄰近臟器的關系,診斷標準參照《中國結直腸癌診療規范(2015 版)》[3]中制定的標準。綜合其診斷結果,若有分期,再由上級醫師評價。
1.4 統計學分析
應用SPSS19.0統計學軟件,診斷結果的一致性采用Kappa一致性分析,Kappa若大于0.75則說明一致性極好,在0.40-0.75之間則說明一致較好,小于0.40則為一致性較差。
2 結果
2.1 直腸癌的MRI及DWI特征
MRI圖像中,直腸癌表現為直腸壁局限性或彌漫性增厚,或形成結節、腫塊,呈T1WI等信號,T2WI稍高信號,FS T2WI呈高信號,邊界不清。DWI呈高信號,ADC圖呈等低信號。T1期及T2期局限于腸壁,其中T1期病變局限于直腸壁黏膜層,表現為黏膜層受累,與肌層分界清晰;T2期病變累及直腸壁肌層,但未突破(如圖1);T3期病變穿透直腸壁,累及周圍脂肪組織(如圖2、圖3);T4期病變累及腹膜反折或相鄰器官(如圖4)。

圖1 直腸癌T2期橫斷位T2WI圖像
說明:T2期,患者,男55歲,因排便特征改變,大便帶血就診;橫斷位T2WI顯示直腸左側壁不規則形病變,未突破直腸壁。

圖2 直腸癌T3期橫斷位T2WI圖像
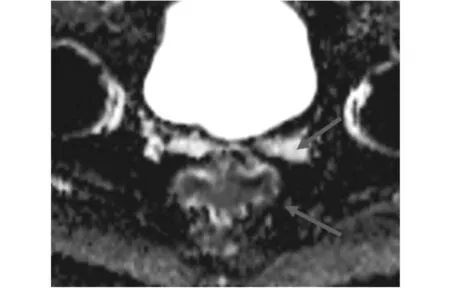
圖3 直腸癌T3期橫斷位ADC圖
T3期患者,男66歲,因大便帶血、排便次數增加就診。圖2:橫斷位T2WI顯示直腸后壁病變,病變突破直腸壁,累及周圍脂肪組織。圖3:DWI序列ADC圖顯示病變與直腸周圍脂肪組織分界不清。(紅箭)
2.2 術前MRI結合DWI診斷與術后病理結果對比
58例患者在術后均經病理檢查確診為直腸癌,病理分期顯示:T1期2例,T2期10例,T3期44例,T4期5例,術前MRI T分期與病理分期對比,見表1。MRI聯合DWI診斷直腸癌T1、T2、T3及T4分期的符合符分別為98.28%、84.48%、84.48%和93.75%。

表1 術前MRI與術后病理分期結果對比
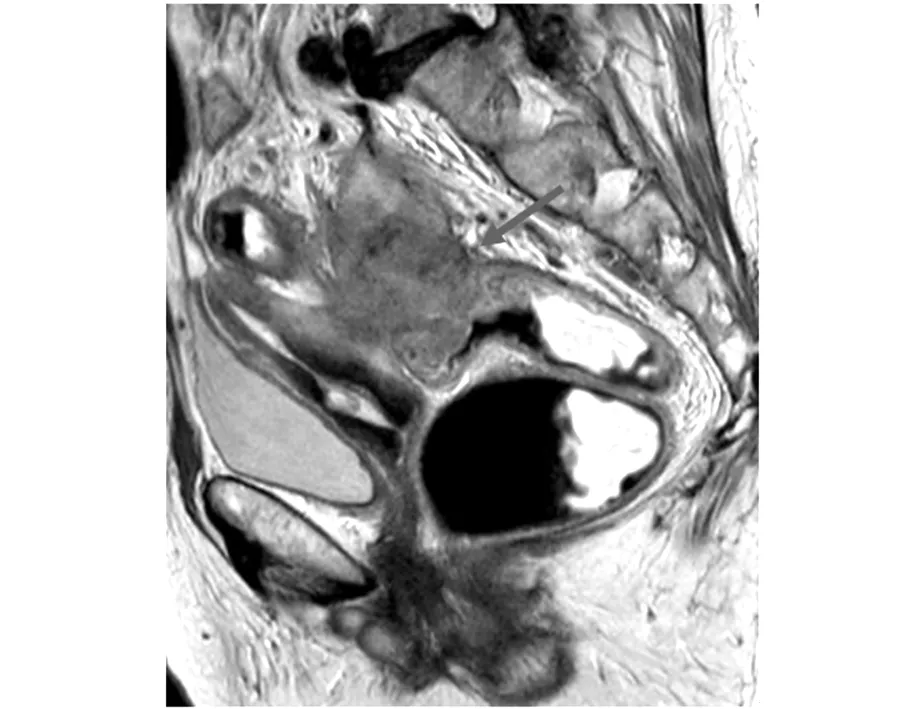
圖4 直腸癌T4期矢狀位T2WI圖像
說明:患者,女,69歲,因排便次數增加,粘血便及下腹部疼痛就診。矢狀位T2WI顯示直腸壁不規則形病變累及直腸全層并向前累及子宮后壁,向后累及直腸周圍脂肪。(紅箭)
3 討論
直腸癌是中老年最常見的腸道惡性腫瘤,對患者生存時間及生活質量有明顯的影響。目前臨床上對于直腸癌的主要治療手段為外科手術治療,并配合臨床分析進行術后放化療輔助治療,進而可有效提高腫瘤的切除率,降低術后復發率,改善患者預后。因此術前影像學分期的準確性對直腸癌患者治療方案的制定等具有重要的臨床意義。目前臨床上關于評估直腸癌術前分期的方法較多,如CT、直腸鏡檢、鋇劑灌腸等,其中直腸鏡檢是診斷大腸癌的金標準,但是因為其是引入性操作,會使患者的痛苦與恐懼加劇,且檢查結果受術者經驗不足或者活檢部位不對而影響,極易出現漏診現象[4]。
MRI是目前被國內外學者公認的術前診斷直腸癌影像學分期的首選評估方法,其具有較高的軟組織分辨率,應用合適的掃描方法能夠將腸壁各層結構清晰顯示,同時MRI還可行多參數、多序列、多方位成像,沒有放射性危害,其診斷準確性顯著優于其他影像學檢查,在臨床上被廣泛應用于檢查直結腸病變,具有較高的應用價值[5]。常規T1WI有助于觀察組織結構,而T2WI及FS T2WI則有助于觀察病變的特征。有研究[6]顯示,MRI掃描能夠使直腸癌術前T分期的準確性達到65%-86%。在常規MRI圖像中,能夠清晰的顯示直腸的粘膜層、肌層及直腸周圍脂肪組織,從而對直腸病變的定位及分期進行較準確的評價。直腸癌最常見的信號特征為T1WI等信號及T2WI稍高信號,病變形態不規則,邊界不清,呈浸潤性生長。DWI是一種微觀彌散的成像技術,主要是利用特殊序列對活體組織中水分子進行觀察,可有效反映細胞病理變化及細胞的完整性。在常規T2加權像的180度脈沖前后各增加一個相同的梯度回波則可以得到DWI圖像,其成像基礎是組織內水分子擴散運動。在理想狀態下,水分子呈布朗運動,但在人體組織中,由于細胞及細胞壁的存在,細胞內水分子及細胞間隙內水分子運動存在明顯差異。在排列緊密的細胞內,水分子獲得明顯受限,在DWI圖像中表現為高信號,ADC圖中信號減低。研究顯示[7],隨著組織內水分子擴散受限程度的增加,其DWI信號呈升高趨勢,ADC圖中信號呈降低趨勢。在ADC圖中可以測量獲得ADC值,從而客觀的評價病變特征。直腸癌病變部位組織的自由水分子的含量明顯增加,細胞膜結構受到破壞,導致正常細胞與腫瘤細胞不能結合,水分子在腫瘤組織中自由擴散,運動速度減慢,進而表現為高信號[8,9]。在本研究中對MRI與DWI進行聯合應用,結果顯示,診斷直腸癌T1、T2、T3及T4分期的符合率分別為98.28%、84.48%、84.48%和93.75%,說明MRI與DWI聯合應用于直腸癌術前T期分期診斷與病理結果具有較高的一致性,準確率較高,分期其原因主要是因為兩者聯合應用彌補了單獨應用MRI常規序列掃描僅能在形態學上診斷直腸癌T分期的不足,同時單獨應用DWI診斷直腸癌T期分期結果準確率并不高,兩者聯合后可有效提高準確率[10-12]。
綜上所述,MRI能夠清晰顯示直腸癌病變的位置,且MRI結合DWI術前診斷直腸癌T分期與病理結果具有較好的一致性,臨床價值較高,為患者的臨床治療具有重要的指導意義,值得推廣應用。

