rhEGF滴眼液治療白內障術后干眼癥的效果及對淚膜穩定性的影響
胡 楊,趙 鳴,丁 潔
0引言
干眼癥是由淚液質、量或流體動力學異常所致的淚膜不穩定或眼表損害,白內障術后患者易并發干眼癥,嚴重影響患者預后[1]。人工淚液為干眼癥一線治療方式,既往常用的玻璃酸鈉作為一種優質人工淚液,具有良好的保水性,在干眼癥治療中應用廣泛[2]。重組人表皮生長因子(rhEGF)對結膜和角膜上皮細胞有很強的促分裂和增生作用,可有效改善白內障術后干眼癥患者角膜上皮細胞損傷,聯合玻璃酸鈉可能有助于進一步改善白內障術后干眼癥療效[3]。對此,本研究觀察rhEGF滴眼液在白內障術后干眼癥患者中的應用效果,現報道如下。
1對象和方法
1.1對象回顧性分析2013-01/2018-01我院114例158眼白內障術后干眼癥患者臨床資料。納入標準:(1)符合《眼科學》[4]中干眼癥診斷標準者;(2)年齡18~75歲;(3)自愿簽訂知情同意書者。排除標準:(1)合并重要臟器功能不全、惡性腫瘤、全身性疾病者;(2)白內障術前有干眼癥狀者;(3)先天性無淚癥、無淚腺者;(4)精神智力障礙者;(5)臨床資料不全者。根據干眼癥治療方式分為研究組(rhEGF+玻璃酸鈉組,67例93眼)和對照組(玻璃酸鈉組,47例65眼)。研究組中男36例49眼,女31例44眼,年齡48~72(平均65.82±11.31)歲,白內障病程1~12(平均4.57±1.04)a。對照組中男25例34眼,女22例31眼,年齡46~71(平均64.94±10.78)歲,白內障病程1~12(平均4.64±1.13)a。兩組一般資料比較,差異均無統計學意義(P>0.05)。本研究經醫院倫理委員會批準,患者及家屬均自愿簽署知情同意書。
1.2方法對照組患眼予以玻璃酸鈉滴眼液(規格:5mL:5mg)治療,1滴/次,3次/d,由家屬輔助滴眼用藥,盡量保證每次滴量均勻。在對照組基礎上研究組加用rhEGF滴眼液(規格:15 000IU/3mL/支),1滴/次,3次/d,由家屬輔助滴眼用藥,盡量保證每次滴量均勻。兩組均持續治療4wk。
觀察指標:(1)治療4wk后評估療效。療效評估標準[5]:痊愈:臨床癥狀完全消失,裂隙燈檢查完全正常;顯效:臨床癥狀基本消失,裂隙燈檢查情況好轉;有效:臨床癥狀基本改善,裂隙燈檢查情況改善;無效:臨床癥狀及裂隙燈檢查結果無改善。總有效率=(總眼數-無效眼數)/總眼數×100%。(2)于治療前及治療4wk后評估干眼癥狀:采用干眼問卷[6],該問卷涵蓋病史及誘發因素、眼表癥狀2個模塊,12個條目,各計0~4分,總分48分,評分越高表示干眼癥狀越嚴重。(3)于治療前及治療4wk后檢查淚膜穩定性:將5~10μL 20g/L熒光素鈉逐滴加入患眼下瞼結膜囊內,囑患者眨眼3~4次,裂隙燈(鈷)藍光下觀察自最后1次瞬目后睜眼至角膜出現第1個黑斑時間為淚膜破裂時間(BUT)。(4)于治療前及治療4wk后檢查淚液分泌情況:行淚液分泌試驗(SⅠt),將測試濾紙首端反折于患者患眼結膜囊中外1/3處,囑其閉合雙眼5min,取出并測量濾紙浸濕長度。(5)于治療前及治療4wk后檢查角膜上皮細胞完整性:以熒光素染色試紙接觸患者患眼下瞼結膜囊,裂隙燈(鈷)藍光下觀察角膜情況;角膜熒光素染色(FL)評分[7]:角膜上皮無著色(0分)、散在點狀著色(1分)、彌漫點狀著色(2分)、片狀著色(3分)。(6)于治療前及治療4wk后采集患眼淚液,采用ELISA法檢測炎癥因子[白介素-1β(IL-1β)、白介素-6(IL-6)、腫瘤壞死因子α(TNF-α)]水平。
統計學分析:采用統計學軟件SPSS19.0進行分析。療效等分類資料以n(%)表示,組間比較采用χ2檢驗;干眼問卷評分及BUT、SⅠt、FL、炎癥因子水平檢查結果等以均數±標準差表示,組間比較采用獨立樣本t檢驗,組內治療前后比較采用配對樣本t檢驗。P<0.05為差異有統計學意義。
2結果
2.1兩組療效比較研究組總有效率大于對照組,差異有統計學意義(χ2=9.447,P=0.002),見表1。
2.2干眼癥狀治療4wk后,兩組干眼問卷評分均較治療前降低,且研究組低于對照組,差異有統計學意義(P<0.01),見表2。

表1 兩組療效比較 眼(%)
注:研究組:rhEGF滴眼液聯合玻璃酸鈉滴眼液治療;對照組:給予玻璃酸鈉滴眼液治療。
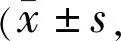
表2 兩組治療前后干眼問卷評分比較 分)
注:研究組:rhEGF滴眼液聯合玻璃酸鈉滴眼液治療;對照組:給予玻璃酸鈉滴眼液治療。
2.3兩組BUT、SⅠt、FL檢查結果治療4wk后,兩組BUT、SⅠt檢查結果均較治療前升高,且研究組高于對照組,差異均有統計學意義(P<0.01);FL檢查結果均較治療前降低,且研究組低于對照組,差異有統計學意義(P<0.01),見表3。
2.4患眼淚液炎癥因子水平治療4wk后,兩組患眼淚液IL-1β、IL-6、TNF-α水平均較治療前降低,且研究組低于對照組,差異均有統計學意義(P<0.01),見表4。
3 討論
白內障手術中麻醉、機械性損傷等因素可導致患者術眼角膜上皮損害及淚膜穩定性下降,引起干澀、燒灼、異物感等干眼癥狀,嚴重影響患者預后[8]。
臨床上常用的人工淚液玻璃酸鈉滴眼液帶大量負電荷的陰離子,具有良好的保水性,同時其作為一種高分子多糖體生物材料,還具有良好的生物相容性,可吸附大量水分,延緩BUT[9]。此外,其還可與纖維連接蛋白結合,促進角膜上皮細胞連接和伸展,從而發揮促進角膜上皮細胞的修復作用[10]。隨著研究的深入,部分學者發現白內障術后干眼癥患者淚膜穩定性下降、角膜上皮損傷將引起角膜上皮和基質細胞增殖、分化移行等改變,此類改變與淚液及角膜中的表皮生長因子(EGF)密切相關[11]。EGF于人體多種組織與體液中廣泛存在,具備廣泛刺激細胞增殖的生物活性[12]。其可以自分泌或旁分泌方式與表皮生長因子受體(EGFR)結合,促進角膜損傷修復[13]。本研究中,研究組總有效率大于對照組,表明在常規玻璃酸鈉治療白內障術后干眼的同時加用rhEGF滴眼液可顯著提升療效。陳志麗等[14]研究亦獲得了一致效果。
rhEGF滴眼液可特異地作用于角膜損傷部位,激活并調控組織細胞修復機制,淚膜附著于角結膜之上,角結膜損傷的改善亦有利于淚膜穩定性的改善[15]。本研究中,治療4wk后,研究組干眼問卷評分及BUT、SⅠt、FL檢查結果改善情況均優于對照組,表明加用rhEGF滴眼液對改善白內障術后干眼癥患者干眼癥狀、患眼淚膜穩定性、淚液分泌情況及角膜上皮細胞完整性有一定幫助。薛磊等[16]研究亦顯示,rhEGF滴眼液聯合玻璃酸鈉治療白內障術后干眼癥能減少角膜損傷,增加淚液分泌,提升淚膜穩定性,有效緩解干眼主觀癥狀,與本研究基本一致。此外,Kobayashi等[17]研究還發現,干眼癥發病與T細胞介導的炎癥反應存在一定聯系,干眼患者淚腺和結膜上皮細胞病變會使釋放入淚液的IL-6、TNF-α等促炎細胞因子的表達增加,進而激活產生活性氧和活性氮族化合物的酶系統,產生大量有毒產物,加劇眼表面氧化損傷。Eker等[18]以rhEGF滴眼液治療干眼癥,顯示該藥物可通過促進角膜基質增生和上皮修復等作用降低局部炎癥反應,下調患者淚液IL-6、TNF-α等炎癥因子水平,減輕角膜損傷。本研究中,治療4wk后,研究組患眼淚液IL-1β、IL-6、TNF-α水平降低幅度均大于對照組,表明rhEGF滴眼液有助于進一步改善白內障術后干眼癥患者炎癥反應,對促進患眼恢復有重要意義,與上述研究基本一致。此外,本研究納入患者采用rhEGF滴眼液聯合玻璃酸鈉滴眼液治療后,均未出現嚴重不良反應,僅數例患者出現輕微眼瞼瘙癢感、刺激感等滴眼液常見不良反應,并未影響治療,顯示rhEGF滴眼液用于白內障術后干眼癥治療具有良好的安全性,這與Wu等[19]研究基本一致。

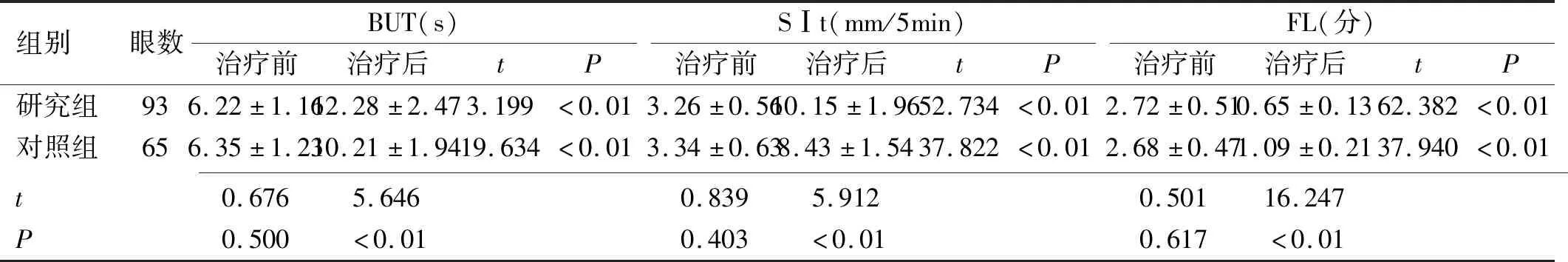
組別眼數BUT(s)治療前治療后tPSⅠt(mm/5min)治療前治療后tPFL(分)治療前治療后tP研究組936.22±1.1612.28±2.473.199<0.013.26±0.5610.15±1.9652.734<0.012.72±0.510.65±0.1362.382<0.01對照組656.35±1.2310.21±1.9419.634<0.013.34±0.638.43±1.5437.822<0.012.68±0.471.09±0.2137.940<0.01 t0.6765.6460.8395.9120.50116.247P0.500<0.010.403<0.010.617<0.01
注:研究組:rhEGF滴眼液聯合玻璃酸鈉滴眼液治療;對照組:給予玻璃酸鈉滴眼液治療。

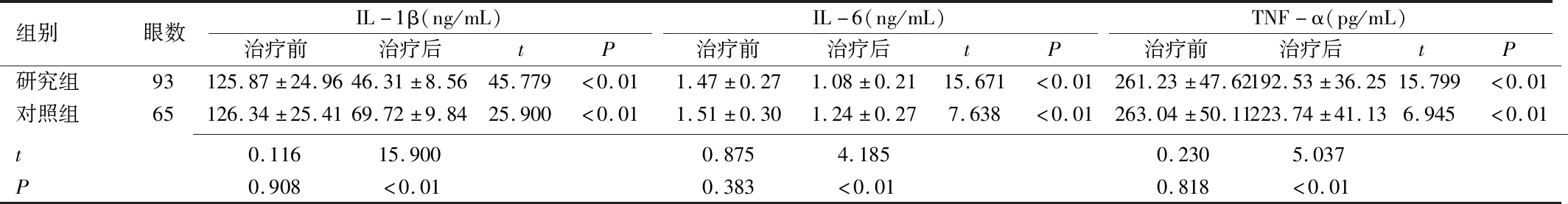
組別眼數IL-1β(ng/mL)治療前治療后tPIL-6(ng/mL)治療前治療后tPTNF-α(pg/mL)治療前治療后tP研究組93125.87±24.9646.31±8.5645.779<0.011.47±0.271.08±0.2115.671<0.01261.23±47.62192.53±36.2515.799<0.01對照組65126.34±25.4169.72±9.8425.900<0.011.51±0.301.24±0.277.638<0.01263.04±50.11223.74±41.136.945<0.01 t0.11615.9000.8754.1850.2305.037P0.908<0.010.383<0.010.818<0.01
注:研究組:rhEGF滴眼液聯合玻璃酸鈉滴眼液治療;對照組:給予玻璃酸鈉滴眼液治療。
綜上所述,在常規玻璃酸鈉滴眼液治療同時加用rhEGF滴眼液治療白內障術后干眼癥可顯著提升療效,有助于進一步改善患者干眼癥狀、患眼淚膜穩定性、淚液分泌情況及角膜上皮細胞完整性,減輕炎癥反應,于改善患者預后有利。
1萬文娟, 李琦. 羧甲基纖維素鈉眼液治療糖尿病合并白內障術后干眼的療效分析. 重慶醫科大學學報 2018; 43(7): 1003-1006

