陰道B超與腹部B超在診斷異位妊娠中的效果比較
董俊紅
(云南省楚雄市人民醫院 云南 楚雄 675000)
對于異位妊娠患者而言,確保做到早期發現,對于身心損害的最大程度避免可以作出充分保證,具體在進行病情檢查期間,方法以腹部B超以及陰道B超的應用居多,但二者獲得效果有所不同[1]。本次研究將針對異位妊娠患者探究同腹部B超比較,陰道B超應用可行性,以對異位妊娠患者的及時診治以及康復進程縮短奠定基礎。
1 資料與方法
1.1 一般資料
選擇我院2015年1月—2019年4月收治的100例異位妊娠患者作為實驗對象;數字奇偶法分組后探究每組B超檢查方式;比照組(50例):年齡分布范圍為20歲~46歲,平均年齡為(28.32±2.65)歲;實驗組(50例):年齡分布范圍為23歲~44歲,平均年齡為(28.33±2.66)歲;納入標準:①患者表現出不規則性陰道流血、促性腺激素陽性、停經以及腹痛等系列癥狀;②知情同意書簽署;③倫理委員會批準;排除標準:①于認知、交流溝通以及精神等方面表現出對應障礙;②對于B超診斷持以拒絕態度。觀察對比兩組異位妊娠患者的性別、年齡,結果均無明顯差異(P>0.05)。
1.2 方法
收治的異位妊娠患者經過分組并準備實施B超診斷期間,比照組:首先合理選擇靜脈注射、適當膀胱充盈以及選擇速尿葡萄糖口服等系列方法協助患者進行憋尿。之后,協助患者在采取平臥位條件下展開檢查,需要做到充分暴露異位妊娠患者下腹部,完成探頭耦合劑涂抹等系列基礎準備操作后,就患者的下腹部展開多切面檢查工作,主要了解液性暗區有無在患者盆腔內部出現,異常團塊有無在宮旁附件以及子宮直腸凹處出現,假如發現團塊存在,則需要就其同子宮表現出的相關性進行明確,并且了解妊娠囊是否在患者宮內出現[2]。實驗組:檢查人員需要指導患者充分排空膀胱,之后完成探頭耦合劑涂抹等系列基礎準備操作后,對患者合理展開盆腔檢查發作。此過程中,主要就妊娠囊是否在宮內出現、包塊以及積液是否在盆腔內部出現、子宮內膜厚度以及內膜是否呈現出分離情況進行觀察。最終就組間B超診斷結果展開對比[3]。
1.3 統計學方法
對于兩組異位妊娠患者臨床診斷結果,運用統計學軟件SPSS22.0展開數據分析,計數資料(證型檢出率等)以n(%)表示,行χ2檢驗,結果P<0.05表示組間差異有統計學意義。
2 結果
2.1 B超診斷準確率臨床對比
實驗組異位妊娠患者診斷準確率(98.00%)高于比照組(86.00%)明顯(P<0.05),見表1。
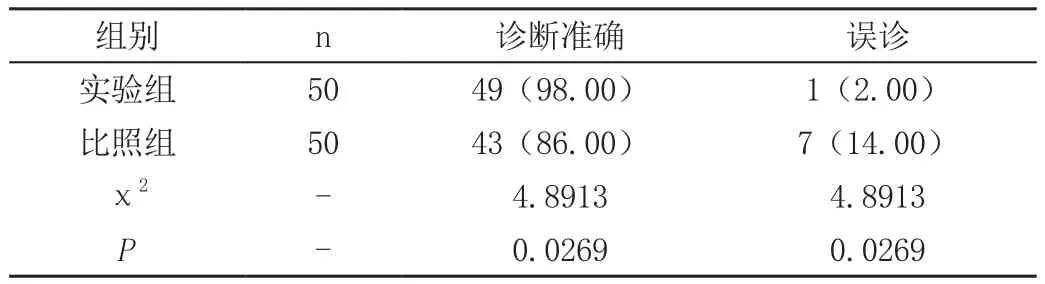
表1 兩組異位妊娠患者診斷準確率臨床對比[n(%)]
2.2 證型檢出率對比
實驗組異位妊娠患者子宮直腸凹處積液、原始心管搏動、宮外混合性團塊影、宮外類孕囊影、宮外孕囊影中間胎心及胎芽檢出率均高于比照組明顯(P<0.05),見表2。
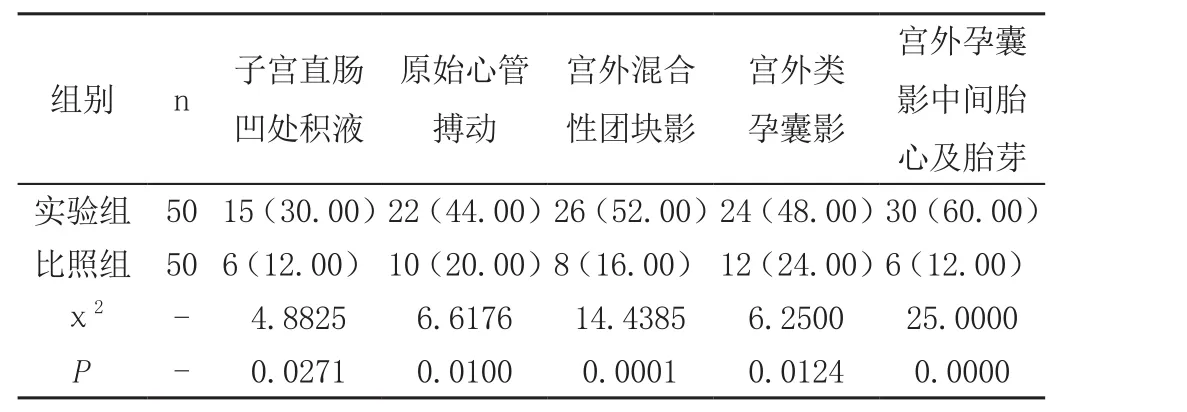
表2 兩組異位妊娠患者證型檢出率臨床對比[n(%)]
3 討論
異位妊娠作為發病率具有顯著特點婦產科疾病之一,多種因素會導致此種疾病出現,具體為患有輸卵管炎癥、發育不良以及受精卵發育不正常幾方面,如果未采取對應療法施治,則在患者表現出孕囊破裂現象后,無法對患者的生育功能正常做出保證,甚至無法對患者的生命安全做出保證[4]。
以往診斷期間,以腹部B超常見,雖可獲得診斷效果,但是患者腹部脂肪等系列因素往往使得最終異位妊娠診斷準確性有所降低,并且在膀胱充盈狀態下展開,患者表現出較差的舒適感;而陰道B超的實施,可以將腹部B超的憋尿缺點充分改善,并且在對子宮以及附近等內部情況進行觀察期間,更為便捷并且直觀,從而可使得異位妊娠診斷準確率獲得大幅度提升[5]。
觀察本次研究結果發現,實驗組異位妊娠患者診斷準確率(98.00%)高于比照組(86.00%)明顯;實驗組異位妊娠患者子宮直腸凹處積液、原始心管搏動、宮外混合性團塊影、宮外類孕囊影、宮外孕囊影中間胎心及胎芽檢出率均高于比照組明顯,可充分說明同腹部B超比較,陰道B超方法應用可行性。
綜上所述,異位妊娠患者于臨床接受陰道B超檢查后,同腹部B超檢查結果比較,對于診斷準確率的提高,子宮直腸凹處積液、原始心管搏動、宮外混合性團塊影等檢出率的提高,均獲得顯著效果,最終充分促進異位妊娠患者的順利診斷以及康復進程縮短。

