常規超聲聯合超聲造影診斷胎盤植入的應用價值
徐 洋,單 靜
(秦皇島市北戴河醫院超聲科 河北 秦皇島 066100)
胎盤植入是一種后果十分嚴重的產科并發癥,是指胎盤絨毛穿入部分宮壁肌層。臨床研究發現,胎盤植入的臨床表現不明顯,但產婦在分娩時或分娩后會出現胎盤娩出不完整、胎盤無法自行與子宮壁進行分離和母體面粗糙等癥狀[1]。另有研究表明,胎盤植入會增加產婦出現子宮穿孔、休克、繼發感染和大出血等癥狀的概率,不僅會影響母嬰結局,還會對產婦的生命造成威脅[2]。因此,準確有效的診斷產婦是否患有胎盤植入,對改善母嬰結局和挽救產婦的生命均有著重要的意義與作用。為此,本研究將采用分組比較的方式探究不同臨床診斷方式在胎盤植入診斷過程中的應用效果,希望能夠為我國產婦的早期診斷提供幫助,相關研究結果如下。
1 資料與方法
1.1 一般資料
抽取64例在我院2016年4月—2019年4月經手術病理診斷確診為胎盤植入的患者作為本研究的被選取對象,為方便研究的有序開展應用數字隨機表法將所有被選取對象分為對照組(32例)與觀察組(32例)兩組。對照組中,年齡24~38歲,平均年齡(31.46±4.31)歲;單胎妊娠患者21例、雙胎妊娠患者7例、不全縱隔子宮患者3例、宮腔內不完全橫隔患者1例;剖宮產患者9例、陰道自然分娩患者12例、中期引產患者11例;初產婦8例、經產婦24例;剖宮產史患者5例、人工流產史患者16例。觀察組中,年齡24~40歲,平均年齡(32.04±4.51)歲;單胎妊娠患者21例、雙胎妊娠患者6例、不全縱隔子宮患者3例、宮腔內不完全橫隔患者2例;剖宮產患者10例、陰道分娩患者13例、中期引產患者9例;初產婦10例、經產婦22例;剖宮產史患者4例、人工流產史患者18例。兩組患者的年齡、分娩狀態、分娩方式和分娩經歷等一般資料數據經統計學軟件驗證發現差異無意義,P>0.05,符合本研究的比較標準。
1.2 方法
兩組患者均應用常規超聲診斷。選取Voluson超聲診斷儀,頻率為3~5MHz,將超聲診斷儀的探頭置于患者的下腹部,診斷患者子宮的大小、病灶位置、內部回聲、血流情況和子宮肌層的關系進行診斷。
觀察組患者在上述基礎上應用超聲造影,選用相同器械,待上述常規診斷完成后,選取感興趣區經患者肘前予以2.0ml造影劑靜脈團注,并觀察超聲影像橫、縱切面的造影劑灌注情況,以此判斷患者胎盤植入的深度與范圍。
1.3 評定標準
整理記錄兩組被選取對象的診斷結果,分組歸納后應用統計學軟件進行驗證比較。
1.4 統計學方法
將兩組被選取對象的診斷結果數據進行統計學(軟件版本為SPSS22.0)處理,利用n表示組員例數,%表示診斷靈敏度和準確度,利用χ2檢驗,P<0.05表示組間差異有統計學意義。
2 結果
利用統計學軟件驗證兩組被選取對象的診斷結果發現,觀察組32例被選取對象的診斷靈敏度和準確度均高于對照組(P<0.05),見表。
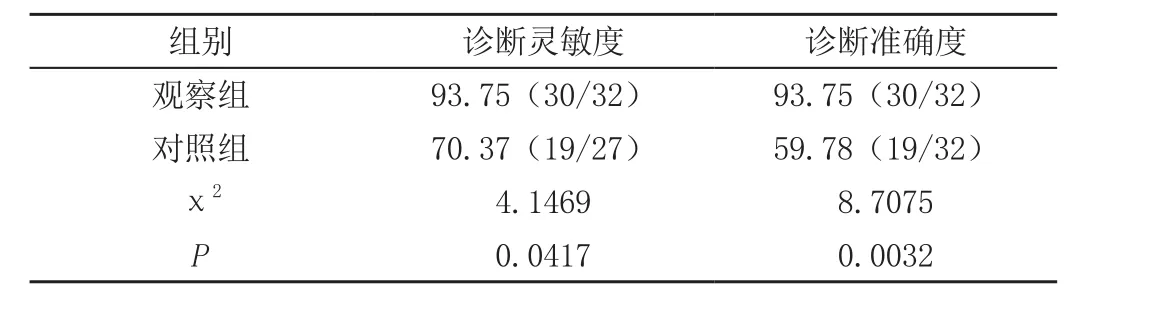
表 兩組患者診斷結果差異比較[%(m/n)]
3 討論
胎盤植入作為一種嚴重的產婦并發癥,不僅會影響產婦的身心健康,甚至會威脅產婦的生命,后果十分嚴重。在臨床上,超聲診斷是婦科常見的診斷方式,該診斷方式是通過觀察人體病灶與子宮肌層間的規則透聲區是否消失,再結合血流信號的豐富與否判斷是否存在動靜脈瘺[3]。在本研究中,應用常規超聲診斷的對照組患者診斷成功率僅為59.78%。得出這一結論的原因在于,彩色多普勒成像技術對低速血流和微小血管并不敏感,無法清晰的對殘留胎盤血供進行反應,從而提高了臨床診斷的難度,降低了診斷靈敏度和準確度,致使醫生無法準確的判斷胎盤植入的情況、位置和深度[4]。而超聲造影診斷方式則有效的優化了上述問題,該診斷方式能夠通過造影劑的應用對微血管的顯示率進行提升,從而使病灶周邊及內部的血流灌注情況清晰完整的展示在醫生眼前,從而有效的提高了診斷準確度和靈敏度[5]。兩種診斷方式相結合,前者判斷患者子宮內是否存在異常,后者確診患者體內病灶的位置和深度,從而能夠提供完整的診斷數據,有利于患者臨床治療的開展。
綜上所述,應用常規超聲聯合超聲造影診斷胎盤植入,診斷準確率較高,能夠準確的對患者體內的胎盤植入位置進行判斷,能夠為臨床治療提供更好的資料指導,應用價值極高。

