CT與MRI對中樞神經系統神經母細胞瘤的診斷價值*
尤曉光
(海南醫學院第一附屬醫院 放射科, 海南 海口 570208)
神經母細胞瘤是一種好發于兒童及青少年的惡性腫瘤,又稱神經細胞瘤[1]。雖然原發性中樞神經系統神經母細胞瘤臨床發病率低,在顱內腫瘤中所占比例不足1%,但惡性程度高,轉移出現較早,所以提高術前診斷準確性十分重要[1-2]。目前神經母細胞瘤常用的診斷影像學方法有電子計算機斷層掃描(computed tomography,CT)和磁共振成像(magnetic resonance imaging,MRI)有助于評估患者腫瘤范圍及大小,以便制定手術方案[3-4]。國內關于中樞神經系統神經母細胞瘤CT和MRI診斷影像學特征的報道較多,但缺少關于兩者診斷價值的分析[5-6]。因此,本研究采用ROC曲線評估CT和MRI診斷中樞神經系統神經母細胞瘤的臨床價值,現報道如下。
1 資料與方法
1.1 一般資料
收集2014年4月~2018年10月疑似中樞神經系統神經母細胞瘤病例38例,男26例、女12例, 5~36歲、平均(15.21±6.38)歲;病程3月~5年、平均(28.58±12.46)月;主要癥狀表現為頭痛36例、視力下降22例、嘔吐18例、感覺異常11例、嗜睡4例。納入標準:(1)術前均行CT和MRI檢查,(2)經手術治療,并進行病理學檢查,(3)患者或其家屬對本研究充分知情,并自愿簽署病人知情同意書。此外,排除合并免疫系統疾病或其他重要臟器功能嚴重異常者、存在溝通障礙或具有精神疾病史者、不配合研究者及臨床資料不全者。
1.2 檢查方法
采用64層螺旋CT機(德國西門子)檢查,層厚10 mm,層間隔10 mm,對患者顱底至顱頂進行連續掃描。MRI檢查采用1.5 T核磁共振成像儀(德國西門子)進行平掃和增強掃描,層厚5.0 mm,層距1.0 mm,NSA為1,FOV 240 mm×240 mm,矩陣256×256;自旋回波(SE)T1WI(TR 450 ms,TE 20 ms),快速自旋回波序列T2WI(TR 4 020 ms,TE 120 ms);增強掃描行矢狀面、軸面、冠狀面T1WI掃描,經靜脈注射對比劑為釓噴替酸葡甲胺(Gd-DTPA),注射速度1 mL/s,注射劑量0.2 mL/kg。由2名資深影像學醫師采用雙盲法閱片,當診斷結果不一致時,共同商討得出最終診斷結果。所有患者經手術治療,切除組織行HE染色,觀察病理組織學特點。
1.3 數據分析
應用SPSS 22.0軟件進行統計分析,采用ROC曲線分析CT和MRI對中樞神經系統神經母細胞瘤的診斷效能。
2 結果
2.1 CT檢查影像學特征
采用CT檢查所有神經母細胞瘤患者,結果顯示腫瘤平均直徑(4.91±0.83)cm,腫瘤多呈囊實性、非均勻性混合密度腫塊,腫瘤囊性和壞死部分呈均勻低密度,實性部分呈等密度,實性部分內部可見條狀或斑塊狀高密度鈣化影,病變邊界較清晰,少數病例腫瘤周圍可見小片狀低密度水腫。見圖1A。
2.2 MRI檢查影像學特征
采用MRI檢查所有神經母細胞瘤患者,結果顯示腫瘤平均直徑(4.98±0.89)cm,在T1WI上呈低信號或稍低信號,其內可見稍高信號片狀影;在T2WI上呈等信號或稍高信號,其內可見斑片狀高密度影;T1WI增強掃描后,腫瘤實質部分呈不均勻斑塊狀強化。病變邊界較清晰,少數病例腫瘤周圍可見小片狀低密度水腫。見圖1B~D。
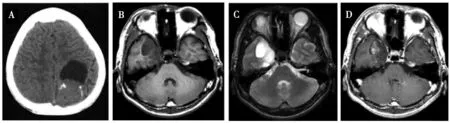
注:A為腫塊位于左側頂葉,CT掃描囊性部分呈低密度,實性呈等密度,其內見條形高密度鈣化影;B為腫塊位于右側 內顳葉,MRI掃描囊性部分軸位T1WI呈低信號;C為腫塊位于右側內顳葉,MRI掃描囊性部分軸位T2WI 呈高信號;D為腫塊位于右側內顳葉,MRI掃描囊性部分軸位增強T1WI,病灶斑片狀強化圖1 神經母細胞瘤患者CT和MRI典型影像學結果Fig.1 Typical iconography image in CT and MRI
2.3 神經母細胞瘤組織學
神經母細胞瘤患者術后組織HE染色,光鏡下病理結果顯示瘤細胞密集,染色質粗細不均,胞體呈梭形、圓形,部分呈不規則形狀;瘤細胞有異型性,呈片巢狀排列,部分有片狀壞死;部分散在鈣化物沉積,瘤細胞團間可見血管擴張充血、血管增生。

圖2 神經母細胞瘤組織學(HE,×200)Fig.2 Histology results under light microscopy
2.4 兩種影像學方法診斷神經母細胞瘤的效能
病理診斷結果顯示,38例疑似中樞神經系統神經母細胞瘤病例中,30例確診為中樞神經系統神經母細胞瘤。以病理檢查結果為金標準,進行ROC曲線分析,結果顯示MRI診斷的敏感度、特異度、準確度、ROC曲線下與坐標軸圍成的面積(AUC)均大于CT診斷,具有較高診斷價值,見表1和圖3。
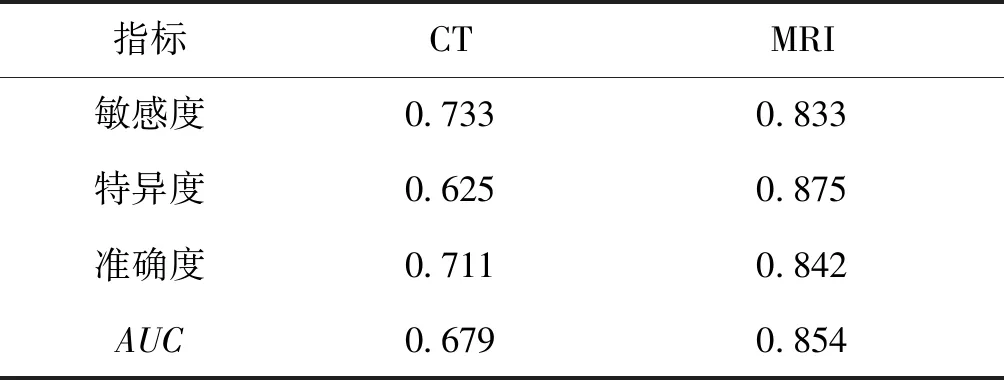
表1 兩種影像學方法診斷神經母細胞瘤的效能Tab.1 Comparison of diagnosis power in CT and MRI
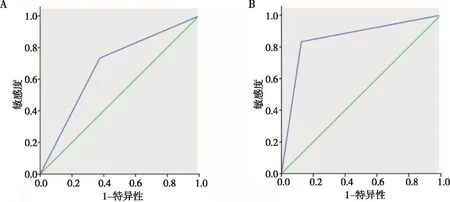
注:A為ROC曲線分析CT診斷效能, B為ROC曲線分析MRI診斷效能圖3 兩種影像學方法診斷中樞神經系統神經母細胞瘤效能的ROC曲線Fig.3 Comparison of diagnosis power about ROC curve in CT and MRI
3 討論
神經細胞分化的第2階段是神經上皮基質細胞分化為神經細胞,若該階段神經細胞不斷分裂增殖,則可形成神經母細胞瘤[7]。神經母細胞瘤屬于神經內分泌性腫瘤,是兒童常見的惡性腫瘤之一,原發于中樞神經系統的神經母細胞瘤主要表現為頭痛、嘔吐、視力異常、顱內壓升高等顱內占位性病變癥狀[7-9]。
CT和MRI是中樞神經系統神經母細胞瘤術前診斷的常用方法,CT檢查除了可顯示X線片所提供的所有信息,還可確定腫瘤位置、累及范圍、鈣化等信息,具有掃描時間短,檢查方便,對鈣化十分敏感(85%左右腫瘤內鈣化可以檢出)等特點[10-12];MRI檢查則具有多方位成像、軟組織對比度高等優點,在影像學診斷中應用廣泛[13-14]。有學者總結出CT或MRI在神經母細胞瘤診斷中的共性[15-16]:(1)腫瘤惡性程度高,占位征象明顯;(2)腫瘤與周圍腦組織分界大多較清晰,可能與腫瘤生長方式有關。腫瘤一般以瘤細胞分裂、增殖方式生長,較少呈浸潤方式生長;(3)腫瘤CT平掃實性部分呈等密度或較高密度,MRI平掃實性部分在T1WI上呈低信號或稍低信號,在T2WI上呈等信號或稍高信號。這與腫瘤實性部分瘤細胞胞核較大,胞漿較少,胞內水分較少有關。另外,實性部分內存在鈣化現象,呈點狀、細條狀或斑塊狀鈣化影;(4)腫瘤周圍多無明顯水腫,且不隨惡性程度增加而發生改變。本研究中CT與MRI影像學特征與上述基本一致。
中樞神經系統神經母細胞瘤易與其他腦部腫瘤(如室管膜瘤、高級別或低級別星形細胞瘤、腦膜瘤、髓母細胞瘤和室管膜母細胞瘤等)相混淆,病理檢查是其診斷金標準。本研究中對患者病理組織行HE染色,鏡下可見瘤細胞密集,染色質粗細不均,胞體呈梭形、圓形,部分呈不規則形狀,瘤細胞有異型性,呈片巢狀排列,部分有片狀壞死;部分散在鈣化物沉積,瘤細胞團間可見血管擴張充血、血管增生;大體標本可見腫瘤血供豐富、界限清晰,常見囊變、鈣化、出血及壞死。臨床上根據腫瘤大體病變及組織學檢查可確診是否為神經母細胞瘤[17-18]。本研究以病理檢查結果為金標準,經ROC曲線分析結果顯示,MRI診斷敏感度、特異度及準確度分別明顯高于CT診斷,MRI的AUC也明顯高于CT診斷,提示中樞神經系統神經母細胞瘤采用MRI診斷準確性較高。分析原因是中樞神經系統神經母細胞瘤多位于額葉、頂葉,腦室內和松果體區也可見到,影像學鑒別有一定難度。
綜上所述,中樞神經系統神經母細胞瘤影像學檢查具有特征性,對于其診斷與隨訪檢查具有一定參考價值,MRI檢查的診斷準確性比CT檢查高,診斷價值更大,但仍需依賴病理檢查確診。

