應用自控靜脈鎮痛對乳腺癌改良根治術后患者恢復的影響
羅玉輝 蘇俊英
乳腺癌是當今危害女性健康的第一大腫瘤,其發病率高居女性惡性腫瘤之首[1]。目前我國乳腺癌發病率為21.6/10萬,較10年前增長了近一倍[2]。乳腺癌改良根治術是早期乳腺癌的首選治療方案[3]。但由于手術范圍廣,創傷較大,術后急性疼痛發生率較高[4]。而術后急性疼痛可導致高血壓、傷口出血和睡眠障礙等嚴重問題,并可能導致乳腺癌術后出現慢性疼痛,給患者帶來長期的心理創傷,從而影響疾病的預后[5]。自控靜脈鎮痛(patient-controlled intravenous analgesia,PCIA)具有操作方便,感染發生率低,患者可根據疼痛程度自行調節等優點,具有推廣使用的潛能[6]。在本次研究中,我們探究了自控靜脈鎮痛對乳腺癌改良根治術后的患者疼痛感受、不良反應發生率、及術后2年生存率的影響,旨在探究自控靜脈鎮痛對乳腺癌患者行改良根治術后恢復的短期及長期影響,現報告如下。
1 資料與方法
1.1 一般資料
選取2013年3月至2016年3月在我院行乳腺癌改良根治術的患者共87例,患者年齡30~49歲,平均年齡(39.56±9.23)歲。患者的納入標準為:①均為首次在我院經影像學結合病理學確診為乳腺癌;②入院前未接受其他治療;③均為未發生遠處轉移的Ⅰ~Ⅱ期乳腺癌患者。排除標準為:①不愿簽署知情同意書者;②近期有感染者;③局麻藥過敏史;④肋骨骨折及胸壁手術史;⑤嚴重心臟疾病,肝、腎功能不全者;⑥凝血功能異常者;⑦慢性疼痛、近2周使用過鎮痛藥者。由研究人員對患者的年齡、體重指數(body mass index,BMI)、吸煙史、飲酒史等基本臨床信息進行采集。乳腺癌的分期參照參照美國腫瘤聯合會(American Joint Committee on Cancer,AJCC)第8版乳腺癌分期系統[7]。本研究的開展經醫院倫理委員會批準,所有納入對象均簽署了項目知情同意書。
1.2 患者的分組與鎮痛方案
采用隨機數表法將患者分為觀察組(n=43)與對照組(n=44)。2組患者均在全麻狀態下進行手術:采用利多卡因1 mg/kg、咪唑安定0.04 mg/kg、舒芬太尼0.4 μg/kg、丙泊酚3~4 μg/ml和羅庫溴銨0.6 mg/kg進行麻醉誘導。氣管插管后行機械通氣。采用七氟醚維持麻醉,間斷給予順式阿曲庫銨維持肌松。術畢前30 min停用肌松藥,并予托烷司瓊5 mg靜注,術畢前5 min停用七氟醚,術畢時開始洗脫。患者在麻醉復蘇室自主呼吸恢復后給予新斯的明2 mg+阿托品0.5 mg拮抗,呼吸滿意且完全清醒后,拔除氣管導管。根據患者清醒后主訴追加舒芬太尼5~10 μg至VAS評分為0。術后觀察組給予自控靜脈鎮痛:舒芬太尼2 μg/kg,氟哌利多2.5 mg加生理鹽水稀釋至100 ml,2 ml/h,鎖定時間15 min,PCIA 0.5 ml/次。
1.3 觀察指標及術后不良反應
采用視覺模糊評分法(Visual Analogue Scale/Score,VAS)記錄患者術后2 h、4 h、8 h、12 h、24 h、48 h的疼痛程度,VAS評分標準如下[8]:0 分為無痛,1~3 分為輕度疼痛,4~6 分為中度疼痛,7~10 分為重度疼痛,小于3 分為有效。并分別記錄2組頭暈、嗜睡、惡心嘔吐、便秘、煩躁不安的發生率。
1.4 生存分析
依據患者納入本研究的時間,依次對其進行24個月的隨訪,統計隨訪期間死亡人數。隨訪終點為:①24個月內患者死亡;②24個月內患者退出該項研究;③24個月隨訪結束。
1.5 統計學分析
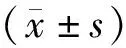
2 結果
2.1 2組患者的基本臨床信息
2組患者的基本臨床信息,見表1。如表所示,2組患者在年齡、BMI、吸煙史、飲酒史等方面的差異均無統計學意義(P>0.05),具有可比性。

表1 2組患者的基本臨床信息
2.2 2組患者的VAS評分
如表2所示,觀察組術后2 h、4 h的VAS評分與對照組無統計學差異(P>0.05),而術后8 h、12 h、24 h、48 h的VAS評分顯著低于對照組,差異具有統計學意義(P<0.05)。
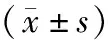
表2 2組患者的VAS評分
2.3 2組患者的術后不良反應發生率比較
2組患者的術后不良反應發生率,見表3。如表所示,相比于對照組,觀察組患者的術后頭暈、嗜睡、惡心嘔吐、便秘、煩躁不安及總不良反應發生率均顯明顯低于對照組(P<0.05)。
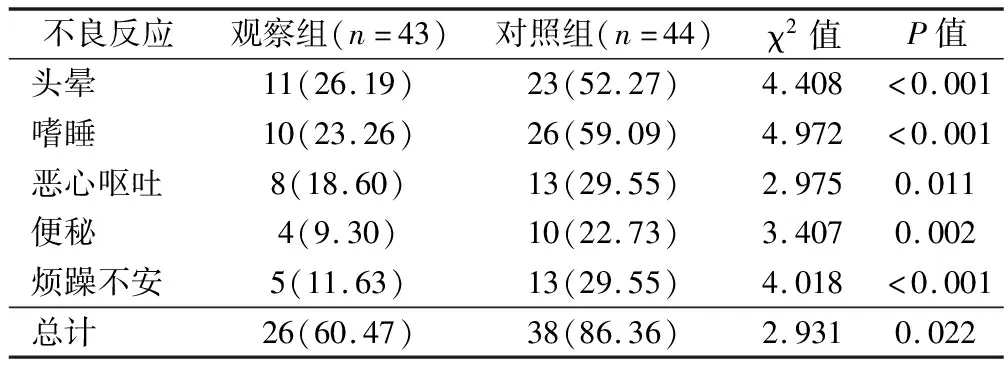
表3 2組術后不良反應發生率比較(例,%)
2.4 生存分析
經過24個月的電話隨訪,其中觀察組未有患者死亡,對照組有4例患者死亡。采用Kaplan-Meier法和Log-rank檢驗進行生存曲線分析,見圖1。如圖所示,相比于對照組,觀察組患者的2年總生存率顯著提高(χ2=4.001,P=0.045)。
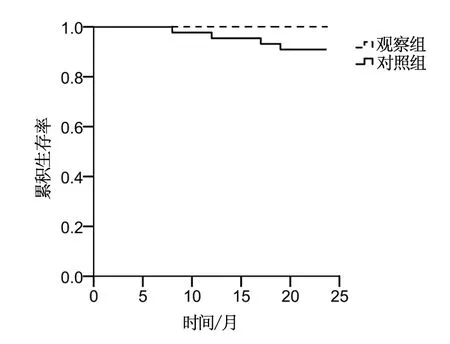
圖1 觀察組與對照組患者的2年生存分析
3 討論
乳腺癌改良根治術所涉及的手術范圍包括乳房和腋窩,由于手術范圍廣,創傷大,容易造成術后急性疼痛,嚴重影響患者術后的生理功能[9]。術后鎮痛可在很大程度上緩解患者術后痛苦,有利于提高患者對手術的耐受程度[10]。自控靜脈鎮痛是目前臨床上應用較為廣泛的一種術后鎮痛方式,具有操作方便,感染率低,可由患者自己調控等優點[11]。雖然自控靜脈鎮痛在臨床上的應用已十分廣泛,但目前尚無關于自控靜脈鎮痛是否會影響乳腺癌患者行乳腺癌改良根治術后恢復的前瞻性研究。
在本次研究中,我們發現,相比于對照組,觀察組給予自控靜脈鎮痛可顯著降低術后8 h、12 h、24 h、48 h 的VAS評分,表明該鎮痛方式效果顯著。2組患者術后2 h與4 h的VAS評分無顯著差異,我們推測是由于術后4 h全麻藥物的作用仍在持續,患者的疼痛感覺不明顯引起[12],對照組患者在4 h內的疼痛評分均屬于輕度疼痛范圍,該結果也印證了上述猜想。觀察組患者的術后頭暈、嗜睡、惡心嘔吐、便秘、煩躁不安及總不良反應發生率均顯著低于對照組,提示術后給予自控靜脈鎮痛不僅可改善患者疼痛,還可消除全麻帶來的負面影響,這些不良反應一方面是由于全麻導致,另一方面也是因為疼痛、緊張等心理帶來的負面效應[13],該結果表明,自控靜脈鎮痛對改善患者的身心均具有積極作用。此外,我們還應用生存分析探究了自控靜脈鎮痛對行乳腺癌改良根治術患者的遠期影響。生存分析結果表明,自控靜脈鎮痛可顯著提高患者的2年生存率,這可能是因為自控靜脈鎮痛緩解了患者的術后疼痛,從而有利于患者圍手術期的恢復[14]。
綜上所述,乳腺癌改良根治術后給予自控靜脈鎮痛可顯著緩解患者術后疼痛,降低術后不良反應發生率,還可以改善患者預后,安全性好,可在臨床上推廣使用。

