羊膜移植術聯合佩戴繃帶鏡治療持續性角膜上皮缺損的療效
王皎皎,李 科,王海霞
持續性角膜上皮缺損(persistent corneal epithelial defects,PCEDs)是一種由多種原因引起的眼表疾病,是目前眼科治療的棘手問題之一。受損的角膜在傷口愈合過程中,如果眼部表面發生疾病、創傷、系統性疾病或手術干預會引起PCEDs,嚴重者導致角膜潰瘍、渾濁、瘢痕或角膜新生血管形成,最終成為不可逆性視力下降或喪失[1]。既往對這類疾病的治療主要為非手術治療,治療效果有限且不穩定,常并發持續眼表炎性反應,20世紀90 年代開始,羊膜移植(amnitotic membrane transplantation,AMT)逐漸應用于眼表重建治療[2]。繃帶鏡(bandage contact lens,BCL)全稱為治療性角膜接觸鏡,是指用于覆蓋或保護角膜、結膜,除了矯正視力的功能外還具有對眼部疾病治療作用的軟性隱形眼鏡[3]。本研究旨在證實AMT聯合佩戴BCL治療PCEDs的可行性及療效。
1 對象與方法
1.1 對象 選取武警重慶總隊醫院眼科和重慶醫科大學附屬第一醫院眼科2015-02至2017-02 收治的PCEDs 患者50例(53 眼),47例單眼,3例雙眼。按照病因采用分層隨機方法分為治療組和對照組,每組25例。納入標準:(1)符合中華醫學會眼科學分會角膜病學組《我國角膜上皮損傷臨床診治專家共識(2016 年)》[4]的臨床診斷標準;(2)經常規藥物治療后角膜上皮仍遷延不愈達3周以上;(3)均簽署知情同意書并愿意隨訪。排除標準:(1)眼瞼外觀異常、眼瞼內外翻及倒睫;(2)青光眼、眼底病史或內眼手術病史;(3)眼壓檢查、眼部 B 超檢查發現異常;(4)其他原因不配合治療者。兩組患者一般資料比較差異無統計學意義(P>0.05,表1),具有可比性。本研究經醫院倫理委員會批準。
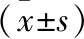

項目治療組對照組t/χ2P例數/眼25/2725/26年齡(歲)46.91±4.7148.96±4.090.9240.365性別(男/女)16/915/100.7710.085損傷病因(眼)0.996>0.05 感染性角膜潰瘍44 單皰病毒性角膜炎88 燒傷(化學性/熱燒傷)87 角膜外傷45 神經麻痹性角膜炎11
1.2 羊膜取材及制備 羊膜由武警重慶總隊醫院婦產科提供,產前母體血清免疫檢查證實無梅毒、HIV、乙肝、丙肝病毒感染等疾病的剖宮產產婦胎盤, 制備方法參照文獻[2]。羊膜取材后制備成 3 cm×3 cm片狀, 整個取材過程在無菌操作下12 h內完成。新鮮羊膜可即刻用于羊膜移植手術,保存羊膜于純甘油瓶中密封, 4 ℃冰箱中保存備用。
1.3 手術方法 局部麻醉聯合鹽酸奧布卡因滴眼液(日本參天醫藥公司)滴眼表面麻醉后,在日本拓普康TOPCON-90眼科手術顯微鏡下進行手術。
1.3.1 治療組 采用 AMT 聯合佩戴 BCL 治療,選取比角膜面積大的羊膜植片,上皮面向上覆蓋于角膜上,超過角鞏膜緣外 2 mm,用 10-0 愛爾康微喬縫線將羊膜邊緣間斷縫合在角鞏膜緣外 2 mm 上的淺層鞏膜組織上,對位縫合10~12針,縫合中盡量使羊膜和角膜緊貼、無皺褶。感染性角膜潰瘍先行病灶清創治療,無感染性角膜潰瘍或上皮缺損先清洗創面,使得角膜表面平整,羊膜貼覆更加緊密;眼化學燒傷患者多使用新鮮羊膜移植,角膜燒傷并伴有組織變性壞死者,術中先剔除變性壞死組織,使羊膜貼敷面的角鞏膜平整,完全填充缺損區。術畢排出植片和角膜之間的積血積液,配戴治療用 BCL(博士倫純視?)于移植羊膜表面,加壓包扎 3 d。予以全身應用激素及抗感染藥物。
1.3.2 對照組 采用結膜瓣遮蓋手術,清除病灶干凈后,沿角膜緣剪開球結膜,松解病灶鄰近角膜緣處的結膜,使結膜瓣充分覆蓋病變區,超過病損區2~3 mm,用 10-0 愛爾康微喬縫線將結膜瓣兩端縫合固定在表層鞏膜上,游離端固定于角膜病灶外1.0 mm處,術畢雙眼加壓包扎3 d。
1.3.3 術后處理 術后兩組每日更換敷料1次,兩組局部點藥方法相同:術后第1 天開始術眼滴鹽酸左氧氟沙星滴眼液(珠海聯邦醫藥公司) 6次/d,妥布霉素地塞米松滴眼液(美國愛爾康) 4次/d,妥布霉素地塞米松眼膏(美國愛爾康) 1次/晚,促進角膜上皮生長藥物(重組人表皮生長因子滴眼液6次/d,桂林華諾醫藥公司),化學燒傷者加用膠原酶抑制藥(2%乙酰半胱胺酸 6次/d,江蘇吉貝爾醫藥公司),有淚液缺乏或感眼干澀者術眼加用人工淚液(聚乙二醇滴眼液 6次/d,美國愛爾康)頻點,術后第 7 天取出 BCL。
1.4 觀察指標及療效評定標準
1.4.1 觀察指標 觀察患者最佳矯正視力(best correct visual acuity,BCVA),眼部癥狀改善情況,角膜潰瘍或上皮愈合情況,羊膜轉歸(羊膜溶解情況),前房炎性反應情況和并發癥。術前、術后1周、1個月記錄數據,隨訪時間為3個月。如隨訪中發現有移植羊膜下有積液、積血或感染等征象,則對癥做相應處理。
1.4.2 療效評定標準 (1)角膜潰瘍:治愈,角膜潰瘍愈合,熒光素染色陰性,前房積膿消失;好轉,角膜潰瘍大部分愈合,前房積膿減少或消失;無效,角膜潰瘍擴大,放棄轉院或剜出眼內容。(2)角膜上皮缺損:治愈,角膜上皮完全修復,熒光素鈉染色(-),視力提高,刺激癥狀基本消失,局部可能遺留角膜白斑、斑翳或云翳;好轉,角膜上皮部分修復,熒光素鈉染色(+),視力提高,癥狀好轉;無效,治療前后無變化或惡化。有效=治愈+好轉。

2 結 果
2.1 視力情況比較 兩組患者術前BCVA對比,差異無統計學意義,術后兩組BCVA均有不同程度的改善,差異有統計學意義(P<0.05)。治療組術后1周、1個月視力改善明顯好于對照組,差異有統計學意義(P<0.05,表2)。
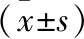
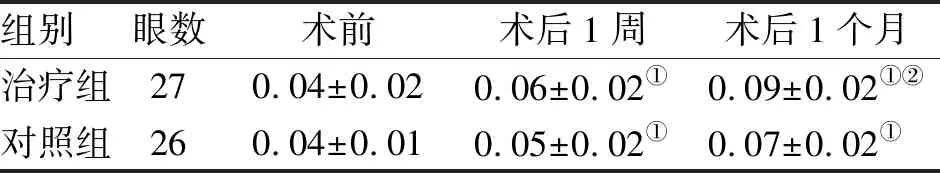
組別眼數術前術后1周術后1個月治療組270.04±0.020.06±0.02①0.09±0.02①②對照組260.04±0.010.05±0.02①0.07±0.02①
注:與術前比較,①P<0.05;與術后1周比較,②P<0.05
2.2 臨床療效比較 治療后 14~30 d,治療組和對照組眼痛、畏光流淚等癥狀均有減輕或消失,視力有不同程度提高,但治療組總有效率明顯高于對照組,差異有統計學意義(P<0.05,表 3)。

表3 兩組角膜上皮缺損患者療效比較 (n;%)
注:與對照組比較,①P<0.05
2.3 治療組羊膜轉歸 (1)術后 1 周取出 BCL,此時羊膜開始變薄、自溶,其中 2 例 2 眼有部分移植縫線松脫。(2)術后 2 周羊膜自溶明顯,羊膜逐漸變薄:11 眼角膜愈合、羊膜部分脫落;16眼羊膜大部分溶解,其中 1 眼因炎性反應未控制,行2次羊膜移植后眼部癥狀減輕;另 1 例雙眼轉院后行板層角膜移植。(3)術后 1個月隨訪時羊膜已完全溶解。
2.4 并發癥 術后3個月隨訪,治療組25眼獲得穩定眼表面,無排斥及繼發感染發生,2眼嚴重堿燒傷AMT術后2周角膜潰瘍加重,轉院行板層角膜移植術;對照組9眼角膜潰瘍面擴大、上皮持續脫落無好轉,其中4眼改行AMT好轉,4眼轉院行角膜移植,1眼行眼球摘除術。
3 討 論
羊膜是胎盤的內層,是半透明、有彈性、無血管的組織,AMT 最早是用于治療皮膚傷口,Rotth 首次在眼科治療中使用AMT[5-7]。隨著羊膜生物學功能的進展及眼科顯微手術的飛速發展,羊膜豐富的生長因子、抗血管生成因子、抗炎蛋白和抑制瘢痕形成的屬性更加受到眼科醫師的關注。近年來研究表明,AMT 不僅可以促進愈合也支持上皮再生,為眼表提供豐富的干細胞來源,更有利于促進結膜和角膜上皮增生、潰瘍面愈合,抑制并減少炎性反應、免疫排斥反應、新生血管及瘢痕的形成[8]。BCL為柔軟的水凝膠隱形眼鏡,可以用來覆蓋角膜上皮神經,控制術后疼痛及降低干眼癥狀的不適感[9-12]。此外BCL的材料具有高氧傳播性的特性,可促進上皮細胞繁殖及角膜傷口的恢復,并且能夠提高滴眼液的生物利用度,維持藥物輸送時間[5,13]。所以采用 BCL 保護眼部表面是一種有效的方法。
本研究結果發現,治療組有效率為 92.5%,明顯高于對照組的 65.4%,兩組有效率比較差異有統計學意義,說明 AMT 聯合佩戴 BCL 能明顯改善 PCEDs 患者預后。治療組中25 眼在治療后 14~30 d,兩組術后視力有不同程度提高,但治療組視力改善明顯好于對照組,說明 AMT可促進角膜上皮化,降低角膜炎性反應,并且配戴 BCL 后可進一步減少眼瞼、炎性反應對角膜上皮的摩擦及刺激,起到保護角膜上皮、促進眼表修復的作用,對提高視力有明顯效果。本研究發現,對于 PCEDs 伴有感染者一定要在充分控制感染的前提下再考慮 AMT,否則感染擴散進展使手術難以收到良好的治療效果。治療組1 例眼表嚴重堿燒傷患者 2 眼在行 AMT 后仍發生了嚴重的角膜基質潰瘍,這提示我們對于嚴重的 PCEDs 患者,特別是強酸、強堿等強腐蝕性物質造成的嚴重角膜損傷,AMT 的治療效果有限,還需考慮行角膜移植甚至行人工角膜[6]。
綜上所述,羊膜供體取材方便,制作保存簡單,移植手術方法易掌握,AMT聯合佩戴BCL有利于角膜上皮修復,加速傷口關閉,減少角膜新生血管等并發癥的形成,促進恢復視力。下一步將擴大樣本進行更深入地研究。

