外傷性癲癇患者腦電圖的變化及其臨床意義
姚蕾
【摘要】 目的:觀察并探究外傷性癲癇患者腦電圖(EEG)檢查的變化與臨床意義。方法:選取筆者所在醫院2014年1月-2015年8月收治的外傷性癲癇患者60例作為本次研究對象,對所有患者行EEG檢查,同時結合頭顱CT檢查與MRI檢查,對比各檢查方法的檢查結果。結果:經臨床治療后,早、中、晚期癲癇發作的腦電圖正常率分別為70.0%、41.2%及15.2%;癲癇的癥狀發作潛伏期越長則腦電圖的恢復相對越差。癲癇的發作類型與患者癥狀存在相關性,其中早期與中期癥狀以全身性發作為主,而晚期的癥狀則主要以部分性發作為主。結論:通過進行EEG檢查能相對客觀地反映外傷性癲癇患者的腦皮質功能狀況,在此類疾病發病早期即對患者進行腦電圖EEG檢查有助于判斷預后,該檢測方法具有重要價值。
【關鍵詞】 外傷性癲癇; 腦電圖; 變化; 臨床意義
doi:10.14033/j.cnki.cfmr.2019.05.034 文獻標識碼 B 文章編號 1674-6805(2019)05-00-03
外傷性癲癇是一種由顱腦損傷所引發的癲癇癥狀,該癥狀發作不具備時間特征,往往發作突然、無預兆,且相對而言,青年男性的外傷性癲癇發病率顯著高于青年女性;該癥狀同時具遺傳的可能性[1-3]。有研究結果顯示,當患者的腦部損傷狀況越嚴重,則癲癇發病率也相對越高,開放性的腦損傷所導致的癲癇發病率顯著高于閉合性腦損傷[4-6]。總之,外傷性癲癇癥狀是屬于一類常見的腦損傷并發癥[7]。本研究針對筆者所在醫院經100例臨床確診外傷性癲癇患者臨床資料展開分析,具體研究內容如下。
1 資料與方法
1.1 一般資料
選取筆者所在醫院2014年1月-2015年8月收治的外傷性癲癇患者60例作為本次研究對象。納入患者均為筆者所在醫院門診及住院就診且經臨床確診外傷性癲癇。納入標準:(1)患者首次癲癇癥狀發作前明確存在顱腦外傷史;(2)納入至少出現有2次以上的癲癇癥狀臨床發作;(3)排除因原發性癲癇、中樞神經系統疾病及全身性疾病等所致的癲癇癥狀。其中包括男42例,女18例;患者年齡11~63歲,平均(27.7±8.2)歲。依據癲癇首次發作的時間(傷后24 h以內、傷后24 h~4周、傷后4周以上)將患者分為早期癲癇10例、中期癲癇17例及晚期癲癇33例。依據癲癇的發作類型將患者分成全身性發作及部分性發作兩類別,部分性發作患者38例(63.33%),其中包括25例單純部分性發作、6例復雜部分性發作及7例部分發作后繼發全身發作;全身性癥狀發作患者22例(36.67%),其中包括3例失神發作及19例強直陣攣發作。經頭顱CT檢查或經MRI檢查示,患者存在額葉損傷、顳葉損傷、頂枕損傷及多腦葉損傷為主的損傷類型共36例,以腦挫裂傷、顱骨骨折、硬膜下血腫及頭皮軟組織傷為主的損傷類型共24例。研究納入患者均經本人或家屬同意,并簽署知情同意書,研究經院倫理委員會的審批。
1.2 方法
本研究腦電圖(EEG)檢查應用7128W型無線藍牙數字化腦電圖儀(上海諾誠公司),予以患者常規腦電監護,EEG檢查參數設置高頻濾波在25~30 Hz,設置時間常數為0.3,電極放置柱狀,將參考電極置于中央位置,在進行腦電圖檢查過程要求患者必須全程處于清醒的狀態,同時對雙極導聯及單極導聯進行準確記錄,每次記錄的時間至少持續20 min以上。在進行檢查的過程當中,均需對所有患者進行睜眼、閉眼及3 min的過渡換氣的誘發試驗,EEG檢查結果分析參考文獻[8-9]《臨床腦電圖學》中EEG檢查標準。
2 結果
2.1 患者EEG檢查結果
60例外傷性癲癇癥狀患者在癲癇發作后,均予以常規EEG檢查,腦電圖正常7例、異常53例。在異常腦電圖患者中,
11例腦電背景發生輕度異常(20.75%),8例腦電背景發生中度異常(15.09%),8例腦電背景發生重度異常(15.09%),26例腦電背景發生局灶異常(49.06%)。存在10例陣發性的高幅節律放電患者,存在17例癲癇樣放電現象患者。異常EEG患者檢查結果主要表現為低電壓、低-中幅度慢波、中-高幅度陣發性慢波、尖慢復合波、局灶性尖波及局灶性慢波。
該60例患者均在臨床予以多次的腦電圖檢查,并持續隨訪1~3年。最終隨訪顯示,腦電圖正常19例(31.67%),腦電圖異常41例(68.33%),在異常腦電圖患者中,11例腦電背景發生輕度異常,7例腦電背景發生中度異常,8例腦電背景發生重度異常,15例腦電背景發生局灶異常。
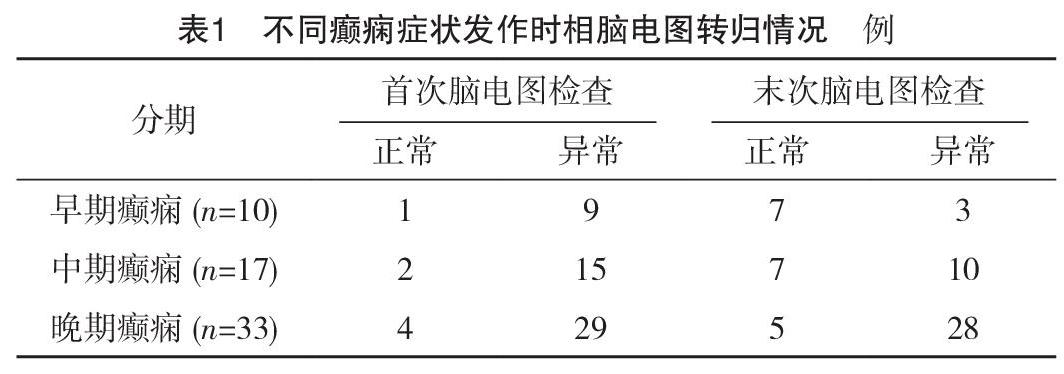
2.2 不同癲癇癥狀發作時相腦電圖轉歸情況
在腦電圖的首次檢查中異常率為88.33%(53/60),腦電圖的末次復查異常率為68.33%(41/60),前后兩次檢查的異常率有所下降,在某次異常腦電圖當中,腦電圖的背景相比首次檢查均有不同程度的好轉。在經臨床治療后早、中、晚期癲癇發作的腦電圖正常率分別為70.0%、41.2%及15.2%;癲癇的癥狀發作潛伏期越長則腦電圖的恢復相對越差,見表1。
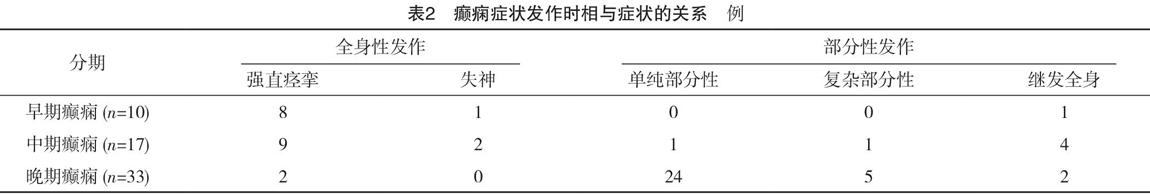
2.3 癲癇癥狀發作時相與癥狀的關系
在60例癲癇癥狀患者當中,早期癲癇患者90.0%(9/10)是全身發作,10.0%(1/10)是部分性發作繼發性全身發作;中期癲癇患者64.71%(11/17)是全身發作,35.29%(6/17)是部分性發作繼發性全身發作;晚期癲癇患者6.1%(2/33)是全身發作,93.9%(31/33)是部分性發作繼發性全身發作。其中,早、中期的癲癇癥狀主要為全身性發作為主,而晚期癲癇癥狀則主要以部分性發作為主,見表2。
3 討論
外傷性癲癇癥狀通常發生于頭部損傷以后,由于頭部受到暴力或強外力作用下會形成血管損傷或者腦實質損傷,最終于腦部局部形成腦萎縮或發生瘢痕病灶,并引起患者的癲癇癥狀發
作[10-11]。通常情況下,癲癇癥狀的發作情況與顱腦損傷的具體部位存在一定的關聯性,有研究表明,因頂葉損傷所致的癲癇發病率占65%,枕葉損傷所致的癲癇發病率38%,額極損傷所致的發病率約為39%,而由多腦葉損傷所致的癲癇發病率約占50%[12]。因此,顱內任何部位受到損傷,均可導致患者發生癲癇癥狀。在早期以及中期的癲癇癥狀一般頭顱損傷后的0~2周會有明顯的癥狀表現,在該時期患者的癲癇癥狀的發病原因與腦挫裂傷情況、顱內血腫的發生及在顱腦術后顱內感染或再出血發生存在相關性;晚期癲癇癥狀的首次發作時間一般在患者發生顱腦外傷的4周以后,且發病時間也存在有較大的差異,短者在顱腦傷后的幾個月發作,而長者可在傷后10~20年發作,臨床收治的癲癇患者多數在傷后的6個月~3年發作,該時期的癲癇癥狀患者多繼發于創傷瘢痕部位。對于晚期癲癇患者病程情況與經EEG檢查結果的關系是在顱腦外傷后2年內,此類患者的EEG檢查異常率相對較高,且在發病后的2~3年,患者的癲癇癥狀的發作次數與時間才會開始減少,并可持續至10年左右。
本文中,在腦電圖的首次檢查中異常率為88.33%(53/60),腦電圖的末次復查異常率為68.33%(41/60),前后兩次檢查的異常率有所下降,在某次異常腦電圖當中,腦電圖的背景相比首次檢查均有不同程度的好轉。在經臨床治療至后早、中、晚期癲癇發作的腦電圖正常率分別為70.0%、41.2%及15.2%。當癲癇的癥狀發作潛伏期越長則腦電圖的恢復相對越差。在60例癲癇癥狀患者當中,早期癲癇患者90.0%是全身發作,10.0%是部分性發作繼發性全身發作;中期癲癇患者64.71%是全身發作,35.29%是部分性發作繼發性全身發作;晚期癲癇患者6.1%是全身發作,93.9%是部分性發作繼發性全身發作。癲癇的發作類型與患者癥狀存在相關性,其中早期與中期癥狀以全身性發作為主,而晚期的癥狀則主要以部分性發作為主。因此,對于早期發作的部分患者在臨床上可通過臨時予以安定,或在短期內服用抗癲癇藥物治療。而對于晚期癲癇癥狀發作患者,則應當予以正規的抗癲癇藥物進行長期、規則服藥治療。
綜上所述,通過進行EEG檢查能相對客觀反映外傷性癲癇患者的腦皮質功能狀況,在此類疾病發病早期即對患者進行腦電圖EEG檢查有助于判斷預后,該檢測方法具有重要價值。
參考文獻
[1]曾瓊.外傷性癲癇的腦電圖分析及其臨床意義[J].浙江創傷外科,2014,19(1):153-155.
[2]曾瓊,劉泉坤,毛新峰.外傷性癲癇的腦電圖與臨床分析(附100例)[A]//2014年浙江省神經病學學術年會論文匯編[C].浙江省神經病學學會,2014.
[3]胥向紅.外傷性癲癇的腦電圖分析及臨床研究[J].赤峰學院學報:自然科學版,2016,32(3):74-75.
[4]賀念.外傷性癲癇的臨床及腦電圖分析[J].北京醫學,2004,26(1):21.
[5]石亞偉,周新平,秦政,等.外傷性癲癇的臨床特征和動態腦電圖分析[J].中國臨床研究,2014,27(8):961-962.
[6]李彩霞,李志平,李愛平.外傷性癲癇患兒腦電圖及臨床隨訪分析[J].中華實用兒科臨床雜志,2004,19(8):707-708.
[7]白友平.腦電圖對外傷性癲癇的診斷價值[J].實用醫技雜志,2014(12):1346.
[8]曾瓊,晏玉奎.動態腦電圖在外傷性癲癇患者減藥、停藥中的指導作用[J].浙江創傷外科,2014(3):483-484.
[9]高繼平,呼和.170例外傷性癲癇的腦電圖分析[J].內蒙古醫學雜志,2003,35(5):452.
[10]曾建橋,周端求.中西醫結合治療外傷性癲癇60例臨床觀察[J].醫學研究雜志,2003,32(6):64-65.
[11]徐華敏,張愛玲,王華萍,等.閉合性顱腦損傷100例患者腦電圖臨床分析[J].淮海醫藥,2010,28(5):431-432.
[12]王培香,孫麗娜,王天河,等.1080例顱腦損傷的腦電圖的動態變化[J].醫學信息旬刊,2011,24(5):287.

