LNSRH對早期宮頸癌患者膀胱和直腸功能的影響
馬園園 師曉艷 雷 俠 楊 敏
宮頸癌是女性的常見惡性腫瘤之一,其發病率較高,且呈現逐年上升的趨勢,發病年齡呈現年輕化的態勢,嚴重威脅女性的身心健康。早診斷、早治療對于宮頸癌患者的生存質量和預后具有重要意義[1]。目前,在臨床上對于早期宮頸癌的治療首選廣泛子宮切除術和淋巴結清掃術,具有療效確切,延長患者生存時間的優勢,但由于其切除范圍廣,術后會出現直腸和膀胱功能障礙,而保留盆腔自主神經的腹腔鏡廣泛子宮切除術(laparoscopic nerve sparing radical hysterectomy,LNSRH)成為改善患者術后直腸和膀胱功能的有效方法[2]。本文研究了LNSRH對早期宮頸癌患者膀胱和直腸功能的影響。
1 資料與方法
1.1 一般資料
選取2013年3月至2017年3月在我院收治的早期宮頸癌手術患者61例作為研究對象,根據手術方式不同將患者分為2組,對照組采用非保留神經手術(LRH),觀察組采用保留神經手術(LNSRH)。對照組30例,年齡28~53歲,平均(43.25±6.34)歲;體重48.32~60.12 kg,平均(55.46±7.89)kg;其中鱗癌25例,腺癌5例;臨床分期:Ⅰa2期12例,Ⅰb2期18例。觀察組31例,年齡27~52歲,平均(42.47±6.01)歲;體重47.33~61.37 kg,平均(54.98±7.65)kg;其中鱗癌24例,腺癌7例;臨床分期:Ⅰa2期14例,Ⅰb2期17例。2組患者一般資料相比,無統計學差異(P>0.05)。
1.2 手術方法
所有患者均采用氣管插管全身麻醉,取膀胱截石位,臍緣上方2 cm處穿刺建立CO2氣腹并置入腹腔鏡,之后更換為頭高臀低位,腹腔鏡操作采用四孔法。對照組采用LRH手術,常規進行廣泛性子宮切除術和盆腔淋巴清掃術,不對盆腔神經進行分離和保留。觀察組采用LNSRH手術,在LRH手術的基礎上保留盆腔神經:淋巴結清掃后,分離直腸側窩、膀胱側窩和直腸陰道間隙等,將直腸子宮窩與闊韌帶后葉腹膜切開,分離輸尿管,辨認并分離腹下神經,切斷骶韌帶。將子宮動脈凝固,切斷,在其下方找到子宮深靜脈、結扎子宮深靜脈及膀胱靜脈,辨認盆腔神經叢及膀胱支和子宮支,切斷盆叢內側子宮支,保留位于輸尿管外側的3條膀胱支,切斷輸尿管內側難以保留的1~2條膀胱支。將神經束沿盆叢和膀胱支水平向外游離,推向外側,可切斷主韌帶,膀胱宮頸韌帶及陰道旁組織。2組患者術后均給予常規抗感染和維持水電解質穩定等治療。
1.3 觀察指標
①觀察2組患者手術相關指標,包括手術時間、術中出血量、術中并發癥和術后并發癥發生情況。②比較2組患者術后直腸功能,包括術后排氣時間、排便時間和術后1個月、3個月、6個月、12個月排便異常情況。③比較2組患者術后膀胱功能,包括保留尿管時間、排尿困難、膀胱功能障礙、膀胱充盈感、尿失禁和尿潴留。④術后采用患者復診、電話、微信等方式進行隨訪,半年內每月隨訪1次,半年后每3個月隨訪1次,共隨訪1年。
1.4 統計學方法
2 結果
2.1 2組患者手術相關指標比較
2組患者的手術時間、術中出血量、術中并發癥和術后并發癥相比,無統計學差異(P>0.05),見表1。
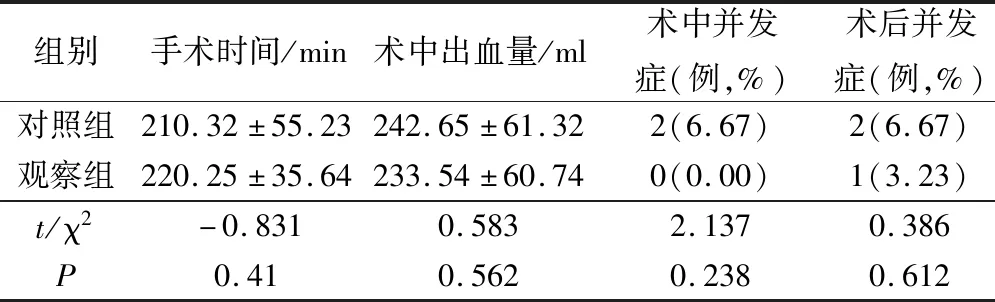
表1 2組患者手術相關指標比較
2.2 2組患者直腸功能比較
觀察組患者術后排氣時間、排便時間均顯著短于對照組,術后1個月、3個月、6個月和12個月排便異常發生率顯著低于對照組(P<0.05),見表2。
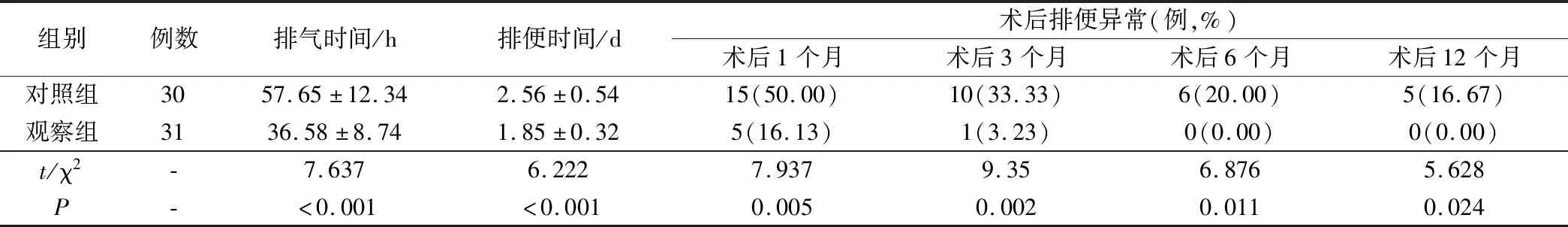
表2 2組患者直腸功能比較
2.3 2組患者術后膀胱功能比較
觀察組患者保留尿管時間,排尿困難發生率、膀胱功能障礙發生率和尿潴留發生率顯著低于對照組(P<0.05);2組膀胱充盈感和尿失禁發生率相比,無統計學差異(P>0.05),見表3。
3 討論
隨著醫療水平的不斷提高,宮頸癌患者的生存期也越來越長,而患者的生存質量成為人們關注的焦點[3]。宮頸癌患者手術方式是影響其生存質量的主要原因,在宮頸癌根治術中最小程度地減少自主神經的損傷,特別是支配膀胱的神經,以減少患者術后直腸和膀胱功能障礙和相關并發癥的發生,成為改善患者術后生活質量的重點[4]。支配膀胱和直腸的神經為自主神經,包括交感和副交感神經,交感神經形成腹下神經,副交感神經形成盆腔內臟神經,兩者交叉后形成下腹神經叢,腹腔鏡可將手術視野放大,術中可進行韌帶分離,利于辨認神經叢和解剖結構,使得保留患者自主神經成為可能,從而減少患者的術后并發癥,提高其生活質量[5]。
本研究結果顯示,2種手術方式的手術時間、術中出血量、術中并發癥和術后并發癥無統計學差異,提示LNSRH是治療早期宮頸癌安全可靠的手術方式。在以往的研究結果中大部分顯示LNSRH的手術時間較長[6],分析原因可能是在腹腔鏡下行廣泛的子宮切除術中保留盆腔自主神經對手術醫師的操作要求較高,術中需要仔細辨認神經纖維、細致止血、解剖分離并保留自主神經,增加了操作步驟和精細度,使得手術時間延長,但隨著手術醫師經驗的積累,操作步驟的優化,可顯著縮短手術時間[7]。因此,本研究中手術時間與醫師操作較熟練有關。
術中保留患者盆腔自主神經的目的是能夠保留患者的正常生理功能,提高患者的生活質量[8]。本研究中采用排氣時間、排便時間、術后1個月、3個月、6個月和12個月排便異常發生率來評價LNSRH患者的直腸功能,結果顯示均顯著優于LRH組。提示LNSRH可有效改善患者的直腸功能。本研究采用保留尿管時間,排尿困難發生率、膀胱功能障礙發生率、尿潴留發生率、膀胱充盈感和尿失禁發生率評價患者的膀胱功能,從主觀和客觀方面進行綜合評價。結果顯示LNSRH患者的保留尿管時間,排尿困難發生率、膀胱功能障礙發生率、尿潴留發生率顯著低于LRH組,提示LNSRH可顯著改善患者的膀胱功能。但仍有部分患者出現了膀胱功能障礙,可能是由于這部分患者術中保留盆腔自主神經功能失敗,主要與術中相關能量器械有關,由于手術醫師在腹腔鏡下缺乏觸感,解剖結構較精細,對能量器械的依賴性較強,特別是在出血較多的情況下,手術視野受到影響,從而影響自主神經的分離和保留[9]。因此,對于手術方法和操作熟練度都應該加強。
綜上所述,LNSRH手術治療早期宮頸癌可有效保護患者的直腸和膀胱功能,且不影響手術相關指標,是一種安全可靠的手術方式。

